Sygnały ostrzegawcze i niebezpieczne choroby wymagające leczenia
|
Sygnały ostrzegawcze |
Niebezpieczna choroba wymagająca leczenia |
|
Porażenia wyższego stopnia, zaburzenia pęcherza moczowego i jelita prostego, zaburzenia czucia okołoodbytniczego, znieczulica siodłowa, porażenia całkowite |
|
|
Ból wędrujący, promieniujący do klatki piersiowej |
|
|
Uraz (także drobny uraz lub podniesienie zbyt dużego ciężaru), znana osteoporoza, układowa steroidoterapia, miejscowy ból przy opukiwaniu |
|
|
Gorączka >38,5°C, ból nocny, pobyt za granicą, immunosupresja, wyniszczająca choroba podstawowa, dożylne przyjmowanie narkotyków |
Zakażenie, ropowica kanału rdzeniowego, ropień rdzenia kręgowego, zapalenie trzonów kręgów i przestrzeni międzykręgowej, odmiedniczkowe zapalenie nerek |
|
Pozytywny wywiad w kierunku nowotworu, starszy wiek, nocne poty, utrata wagi, silny ból nocny, miejscowy ból przy opukiwaniu |
Guz, przerzuty, patologiczne złamanie kręgosłupa |
|
Problemy z mikcją |
Informacje ogólne
Definicja
- Ból utrzymujący się przez <6 tygodni: ostry ból pleców
- Ból utrzymujący się przez 6–12 tygodni: podostry ból pleców
- Ból utrzymujący się przez >12 tygodni: przewlekły ból pleców
- Nawracający ból pleców: ból pleców, który pojawia się ponownie po 6 miesiącach bez objawów
- Swoisty ból pleców: o określonej przyczynie, np. zakażenie, guz, osteoporoza, złamanie, wypadnięcie krążka międzykręgowego
- Nieswoisty ból pleców: brak wskazań co do konkretnej przyczyny, którą należałoby leczyć
Epidemiologia
- Ból pleców jest jednym z najczęstszych powodów konsultacji w praktyce lekarza rodzinnego.
- Częstość występowania w ciągu całego życia wynosi około 80%.
- Wiek i płeć
- Nieco częściej występuje u kobiet.
- roczna chorobowość: 25% kobiet i 17% mężczyzn
- Zwiększa się wraz z wiekiem.
- przewlekły ból okolicy lędźwiowo-krzyżowej: <30 lat 11%, >65 lat 30%
- Ból okolicy lędźwiowo-krzyżowej od lat przewodzi w statystykach przyczyn niezdolności do pracy i rehabilitacji medycznej.
Etiologia
- Czynniki somatyczne (np. zmiany zwyrodnieniowe kręgosłupa lub wypadnięcie krążka międzykręgowego)
- Psychologiczne (np. zdolność rozwiązywania problemów, oczekiwanie co do własnej skuteczności)
- Czynniki społeczne (np. sieci społeczne, stan opieki, miejsce pracy)
- We wszystkich grupach wiekowych osoby o niskim statusie społecznym (mierzonym wykształceniem, statusem zawodowym i dochodami) zgłaszają ból dolnej części pleców częściej niż osoby o średnim lub wysokim statusie społecznym.
Rozważania diagnostyczne
- Na początku przeprowadza się szczegółowy wywiad lekarski i badanie przedmiotowe.
- W większości przypadków objawy ustępują samoistnie w ciągu kilku tygodni.
- Jeżeli przy pierwszym kontakcie z pacjentem z bólem okolicy lędźwiowo-krzyżowej wywiad lekarski i badanie przedmiotowe nie wskazują na niebezpieczny przebieg ani inne poważne patologie, nie należy początkowo prowadzić żadnych dalszych działań diagnostycznych.
- Objawy alarmowe (sygnały ostrzegawcze) służą jako sygnały ostrzegające o konkretnej przyczynie i należy je pilnie wyjaśnić1-2.
- podejrzenie złamania
- uraz, zarówno ciężki, jak i drobny
- układowa terapia steroidowa
- podejrzenie nowotworu/przerzutu
- dodatni wywiad lekarski w kierunku raka
- starszy wiek
- nocne poty, utrata masy ciała
- silny ból w nocy
- podejrzenie zakażenia
- gorączka
- bóle nocne
- pobyt za granicą
- immunosupresja
- wyniszczająca choroba podstawowa
- dożylne przyjmowanie narkotyków
- podejrzenie zespołu stożka rdzeniowego i ogona końskiego
- porażenia znaczniejszego stopnia
- zaburzenia pęcherza moczowego i jelita prostego
- zaburzenia czucia okołoodbytniczego, znieczulica siodłowa
- całkowite porażenie (śmierć nerwu)
- Już na początku epizodu bólu pleców należy wyjaśnić czynniki ryzyka przewlekłości (tzw. sygnały ostrzegawcze, żółte flagi):
- tendencja do somatyzacji
- depresyjność
- niski poziom wykształcenia
- wyraźna nieśmiałość i unikanie kontaktów
- wyraźnie gorsze samopoczucie i nasilenie zachowań chorobowych
- zaburzone przetwarzanie bólu
- utrzymujące się obciążenie w codziennym życiu zawodowym i prywatnym
- chęć uzyskania renty
- Bardzo ważne jest, aby na początku nie nadużywać opcji diagnostycznych, aby nie stanowiło to impulsu do przejścia w stan przewlekły.
ICD-10
- M54 Bóle grzbietu
- F45.40 Uporczywe bóle psychogenne
Diagnostyka różnicowa
Nieswoisty ból pleców
- W przypadku nieswoistego bólu kręgosłupa lędźwiowego nie ma jednoznacznego związku przyczynowego między dolegliwościami, wynikami badań klinicznych i diagnostyką obrazową.
- Podczas inicjowania działań diagnostycznych i terapeutycznych należy zachować odpowiednią powściągliwość2.
- Badania obrazowe należy rozważyć dopiero po 4–6 tygodniach utrzymywania się bólu pomimo stosowania zgodnej z wytycznymi terapii.
- Znaczną część przyczyn bólu pleców stanowią zaburzenia czynnościowe, które można wykryć jedynie na podstawie wyników badania klinicznego, a nie można ich wykryć za pomocą badań obrazowych lub są wykrywalne w niewystarczającym stopniu2.
- dysfunkcje segmentów kręgosłupa (np. „blokady”)
- zespół stawu krzyżowo-biodrowego
- zmieniona statyka kręgosłupa (np. hiperlordoza, odcinek lędźwiowy kręgosłupa w nadmiernym wyproście)
- zaburzenia czynnościowe mięśni (np. zespół skrzyżowania wg Janda, skrócenie mięśni, punkty spustowe, zespół mięśnia gruszkowatego)
- zmiany w tkance łącznej (np. obrzęk, hipomobilność powięzi)
- problemy ogólnoustrojowe (takie jak zaburzenia koordynacji, niedostateczna stabilność głęboka czy stała hipermobilność)
- Terapia polega na stosowaniu leków w celu uśmierzenia bólu i jak najwcześniejszym wznowieniu zwykłej aktywności fizycznej.
Swoisty ból pleców o mniej pilnej potrzebie interwencji
Wypadnięcie krążka międzykręgowego
- Istotne klinicznie wypadnięcia krążka międzykręgowego są rzadką przyczyną ostrego bólu pleców, z częstością występowania na poziomie 1–3%.
- Głównym objawem jest promieniujący ból nogi z deficytem sensomotorycznym lub bez niego.
- terapia głównie zachowawcza, rzadko chirurgiczna w przypadku utrzymującego się niedowładu lub bólu
Złamanie kompresyjne/złamanie osteoporotyczne
- Zobacz również Złamanie kręgosłupa.
- Przyczyny
- zwykle u osób z osteoporozą
- często po niewielkich urazach
- Epidemiologia
- Najczęściej występuje u starszych kobiet.
- Objawy
- ostry, uporczywy ból pleców, często miejscowy
- Badanie kliniczne
- bolesne ograniczenie ruchów
- ból uciskowy i uderzeniowy nad zajętym segmentem kręgosłupa
- dodatni wynik testu opuszczenia pięt
- Diagnostyka specjalistyczna
- RTG, densytometria kostna
- Terapia
- farmakoterapia bólu
- zaopatrzenie w gorset
- swoista terapia osteoporozy
- zapobieganie upadkom
Zapalny reumatyczny ból pleców
- Przyczyny
- choroba zapalna, zwłaszcza kręgosłupa, ale także innych stawów i struktur pozastawowych
- zesztywniające zapalenie stawów kręgosłupa
- reaktywne zapalenie stawów kręgosłupa
- łuszczycowe zapalenie stawów kręgosłupa
- zapalenie stawów kręgosłupa w nieswoistych zapaleniach jelit
- Epidemiologia
- Występuje częściej i wcześniej u mężczyzn niż u kobiet.
- Chorobowość wynosi około 2%3.
- Objawy
- stopniowo narastający ból i sztywność w dolnej części pleców i w pośladkach
- lokalizacja bólu zwykle w całym kręgosłupie i stawie krzyżowo-biodrowym
- Dominują bóle nocne i uporczywa sztywność poranna.
- poprawa objawów w ciągu dnia i pod wpływem ćwiczeń fizycznych
- Badanie kliniczne
- ograniczenie ruchomości w jednym lub kilku obszarach kręgosłupa
- tkliwość trzonów kręgowych i stawu krzyżowo-biodrowego
- częste entezopatie, np. ścięgna Achillesa
- Diagnostyka specjalistyczna
- Zesztywniające zapalenie stawów kręgosłupa koreluje z HLA-B-27.
Spondyloliza/kręgozmyk
- Zobacz również Spondyloliza i kręgozmyk.
- Przyczyny
- kręgozmyk, nabyty lub wrodzony
- Objawy występują przede wszystkim u młodzieży (15–19 lat) i związane są ze sportami z hiperlordozą (gimnastyka, skok o tyczce).
- Epidemiologia
- Chorobowość w populacji dorosłych wynosi około 7% (spondyloliza), objawy są obecne tylko u 10% osób dotkniętych chorobą.
- Objawy
- ból w dolnej części pleców z promieniowaniem do mięśni pośladkowych i ud
- częste nasilanie się bólu w ciągu dnia
- Badanie kliniczne
- Ból nasila się przy przeproście, ale nie przy zgięciu.
- Przeprost kręgosłupa podczas stania lub leżenia może powodować ból.
- Diagnostyka specjalistyczna
- RTG w celu potwierdzenia rozpoznania
- klasyfikacja wg Meyerdinga w zależności od ciężkości przemieszczenia
- Terapia
- fizjoterapia ze wzmocnieniem mięśni tułowia, w razie potrzeby orteza tułowia
- metody leczenia chirurgicznego w cięższych postaciach
Choroba Scheuermanna
- Zobacz również Choroba Scheuermanna.
- Przyczyny
- Prawdopodobnie spowodowana aseptyczną martwicą kości z ograniczonym dopływem krwi do strefy wzrostu.
- Martwica jest najbardziej nasilona z przodu, co prowadzi do powstania kręgów o kształcie klinowym.
- Choroba dotyczy głównie piersiowego odcinka kręgosłupa.
- Epidemiologia
- Zazwyczaj występuje w okresie wzrostu w okresie dojrzewania.
- Występuje częściej u chłopców niż u dziewcząt.
- Objawy
- Umiarkowane zmiany w kręgosłupie piersiowym są często bezbolesne, natomiast ból występuje częściej przy zajęciu odcinka lędźwiowego.
- Badanie kliniczne
- zwiększona kifoza w odcinku piersiowym kręgosłupa
- Diagnostyka specjalistyczna
- RTG w celu potwierdzenia rozpoznania
- Terapia (w zależności od stopnia ciężkości)
- terapia ruchowa, ćwiczenia
- w razie potrzeby orteza
- w razie potrzeby interwencja chirurgiczna
Skolioza
- Zobacz również Skolioza.
- Definicja
- trójwymiarowe krzywizny kręgosłupa
- Skoliozy występują idiopatycznie lub zwyrodnieniowo.
- Epidemiologia
- Chorobowość wynosi 3%, ale skolioza wymagająca leczenia stanowi tylko 3‰.
- Skolioza idiopatyczna jest znacznie częstsza u dziewcząt.
- Objawy
- Zazwyczaj osoby z łagodną lub umiarkowaną skoliozą nie cierpią na ból pleców częściej niż inni ludzie.
- Jednak plecy mogą się łatwiej męczyć.
- Badanie kliniczne
- badanie profilaktyczne
- ocena garbu żebrowego, wału lędźwiowego, skręcenia i asymetrii
- ocena w pozycji stojącej ustawienia barków i trójkątów talii
- Diagnostyka specjalistyczna
- potwierdzenie i klasyfikacja choroby na podstawie RTG
- Terapia (w zależności od nasilenia i dolegliwości)
- fizjoterapia, gorset, leczenie chirurgiczne
Spondyloza
- Zobacz również Spondyloza.
- Definicja
- zmiany artretyczne w obrębie kręgosłupa
- Epidemiologia
- Większość osób po 40. roku życia ma spondylozę, ale tylko nieliczni wykazują objawy.
- Objawy
- zazwyczaj brak związku między spondylozą a innymi problemami z kręgosłupem
- W spondylozie lędźwiowej ból może się nasilać przy wysiłku fizycznym.
- Badanie kliniczne
- możliwe ograniczenie ruchomości, poza tym prawidłowe wyniki kliniczne
- Diagnostyka specjalistyczna
- RTG w celu potwierdzenia rozpoznania
- Terapia
- przerywane leczenie objawowe bólu pleców
stenoza kanału kręgowego
- Zobacz również Stenoza kanału kręgowego.
- Przyczyny
- zwykle zwyrodnienie krążków międzykręgowych i stawów międzywyrostkowych ze zwapnieniami prowadzącymi do zwężenia kanału kręgowego lub korzenia nerwowego
- Przyczynami mogą być skostniałe zmiany przerostowe w stawach międzywyrostkowych, pogrubienie więzadła żółtego (ligamentum flavum), kręgozmyk, wcześniejsze złamania lub operacje kręgosłupa.
- Epidemiologia
- Zazwyczaj występuje u osób starszych (>60 lat).
- Objawy
- ból promieniujący do nóg, parestezje i szybkie zmęczenie podczas aktywności
- Głównym objawem jest skrócenie dystansu chodzenia (chromanie przestankowe rdzeniowe).
- Ból często zmniejsza się przy pochylaniu się do przodu.
- Tym samym „otwiera się” kanał kręgowy.
- Badanie kliniczne
- Wyniki badania klinicznego często nie budzą zastrzeżeń.
- Diagnostyka specjalistyczna
- RM w celu potwierdzenia rozpoznania
- Terapia4
- pod warunkiem braku deficytów neurologicznych: terapia wysiłkowa, środki fizykalne i farmakoterapia, w razie potrzeby jako multimodalny program leczenia ambulatoryjnego lub stacjonarnego
- w przypadku nasilonych objawów, deficytów neurologicznych i braku odpowiedzi na terapie zachowawcze: dekompresja kręgosłupa
Konkretny ból pleców wymagający pilnej interwencji
Zespół końskiego ogona
- Przyczyny
- ucisk ogona końskiego (cauda equina), S2–S4
- Epidemiologia
- rzadko
- Objawy
- zaburzenia jelit i pęcherza moczowego
- trudność z rozpoczęciem mikcji z nietrzymaniem moczu
- mimowolne wypróżnianie/mikcja
- dysfunkcja erekcji u mężczyzn
- Badanie kliniczne
- znieczulenie zewnątrzoponowe
- zmniejszone napięcie zwieracza
- Terapia
- bezwzględne wskazanie do leczenia chirurgicznego (neurochirurgia)
guzy
- Przerzuty są najczęstszą manifestacją nowotworów w kręgosłupie.
- Zwiększone prawdopodobieństwo przy dodatnim wywiadzie w kierunku nowotworu i starszym wieku
- Objawy
- silne bóle
- ból nocny i spoczynkowy
- miejscowy ból uderzeniowy
- objawy B
- utrata apetytu, szybkie męczenie się
- Dalsza diagnostyka jest absolutnie konieczna.
- w razie potrzeby badania laboratoryjne: OB, morfologia krwi
- diagnostyka obrazowa: RTG, TK, RM
Zapalenie trzonów kręgów i przestrzeni międzykręgowej
- Definicja
- zapalenie kości i szpiku kręgosłupa
- swoiste zapalenie trzonów kręgów i przestrzeni międzykręgowej: zakażenie endogenne przy gruźlicy, gorączce falistej lub zakażeniach grzybiczych
- nieswoiste (piogenne) zapalenie trzonów kręgów i przestrzeni międzykręgowej: inne ropotwórcze patogeny bakteryjne, najczęściej S. aureus
- Epidemiologia
- swoiste i nieswoiste zapalenia trzonów kręgów i przestrzeni międzykręgowej łącznie: zachorowalność ok. 12:100.000
- Diagnostyka
- testy laboratoryjne (leukocyty i CRP, testy mikrobiologiczne do wykrywania patogenów)
- diagnostyka obrazowa: RTG i RM
- potwierdzenie diagnozy na podstawie próbki z biopsji
- Terapia
- antybiotyki swoiste dla danego patogenu przez kilka miesięcy
- Można rozważyć ortezę, po wykluczeniu przeciwwskazań lub niestabilności należy przeprowadzić mobilizację dostosowaną do osi i wyćwiczyć zachowania dostosowane do pleców.
- postępowanie chirurgiczne w trybie nagłym w przypadku deficytów neurologicznych i sepsy
Inne pozakręgowe przyczyny bólu pleców
- Zapalenie trzustki
- Perforacja wrzodu
- Odmiedniczkowe zapalenie nerek
- Zapalenia gruczołu krokowego
- Kamienie nerkowe
- Półpasiec
- Endometrioza
- Zawał mięśnia sercowego
- Tętniak aorty
Wywiad lekarski
- Należy pytać o czerwone i żółte flagi
- Czas trwania dolegliwości (ostre/podostre/przewlekłe)
- Promieniowanie
- korzeniowe (związane z dermatomem w przypadku uszkodzenia nerwu rdzeniowego)
- pseudokorzeniowe (np. tylko pośladkowe lub do bliższej części uda w przypadku zablokowania stawu krzyżowo-biodrowego)
- Przebyte choroby/operacje kręgosłupa
- Subiektywna teoria choroby
- Dotychczas przeprowadzone działania terapeutyczne
Badanie kliniczne
Informacje ogólne
- W trakcie badania pacjent powinien być tylko w bieliźnie.
- Ocena
- asymetrie: nieprawidłowa pozycja ramion lub miednicy, skolioza
- postawa: wyraźna kifoza lub lordoza?
- atrofia mięśni
- zaczerwienienie, obrzęk jako oznaka zakażenia
- objaw „jodełki”: charakterystyczne marszczenia przy złamaniach osteoporotycznych
- bliznowacenie po zabiegach chirurgicznych
- Lokalizacja dolegliwości
- Należy poprosić pacjenta, aby wskazał bolesne miejsce: np. staw krzyżowo-biodrowy, zajęty obszar kręgosłupa, łoża nerek.
- Testy bezpieczeństwa, między innymi:
- test opuszczenia pięt
- Pacjent staje na palcach i opada na pięty.
- Wynik dodatni: ból wskazuje na złamanie.
- ból uderzeniowy powyżej kręgosłupa
- Badanie czynnościowe sąsiednich stawów, zwłaszcza w przypadku bólu kręgosłupa lędźwiowego
- staw biodrowy, staw krzyżowo-biodrowy
- Badanie neurologiczne
- wrażliwość, motoryka i odruchy
- test Lasègue'a
- unoszenie wyprostowanej nogi w pozycji leżącej
- Wynik dodatni: ból występuje przy rozciąganiu z zajęciem korzeni nerwowych L4–S2
wrażliwość, motoryka i odruchy
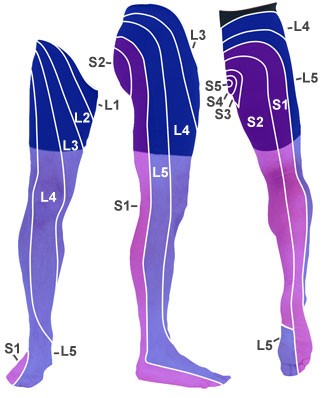
- Ważne: 98% klinicznie istotnych uszkodzeń krążków międzykręgowych występuje w okolicy L4-L5 lub L5-S1, czyli w korzeniach L5 i S1.
- Również możliwe przy udziale L4
- ból i zaburzenia czucia w przedniej części uda i przyśrodkowo na nodze
- osłabiony wyprost kolana (mięsień czworogłowy uda [M. quadriceps femoris])
- odruch ze ścięgna rzepki może być osłabiony
- Również możliwe przy udziale L5
- ból i zaburzenia czucia po bocznej stronie uda/nogi, na grzbiecie stopy, przyśrodkowo na brzegu stopy i do dużego palca
- osłabiony prostownik dużego palca (utrudnione chodzenie na piętach)
- odruch z mięśnia piszczelowego tylnego prawdopodobnie osłabiony
- Również możliwe przy udziale S1
- ból i zaburzenia czucia w tylnej części uda/nogi, bocznie na krawędzi stopy oraz do pięty i 5. palca
- osłabienie zginacza stopy (trudności w chodzeniu na palcach)
- odruch ze ścięgna Achillesa prawdopodobnie osłabiony lub nieobecny
Badania uzupełniające
W praktyce lekarza rodzinnego
- W przypadku ostrego bólu pleców i braku sygnałów ostrzegawczych nie jest konieczna dalsza diagnostyka.
- W przypadku podostrego i przewlekłego bólu pleców można przeprowadzić następujące badania:
- psychospołeczne czynniki ryzyka: badanie z wykorzystaniem standardowych instrumentów, takich jak kwestionariusze STarT Back Tool lub Örebro Short Questionnaire
- niskie ryzyko przewlekłości: całkowita liczba punktów ≤3
- średnie ryzyko: całkowita liczba punktów ≥ 4 i wynik częściowy (pytania 5–9) ≥3
- wysokie ryzyko: całkowita liczba punktów ≥4 i wynik częściowy (pytania 5–9) ≥4
- w razie potrzeby badania laboratoryjne (w zależności od podejrzenia), np. Hb, OB, leukocyty, CRP, HLA-B27
- W razie potrzeby badanie moczu
- w przypadku podejrzenia zaburzenia dróg moczowych
Diagnostyka specjalistyczna
Ocena multidyscyplinarna
- Należy przeprowadzić multidyscyplinarną ocenę pod kątem zaleceń dotyczących dalszej terapii:
- po 6 tygodniach utrzymującego się bólu, ograniczeń aktywności wpływających na życie codzienne i niewystarczającego powodzenia terapii zgodnej z wytycznymi, a także obecności psychospołecznych i/lub związanych z miejscem pracy czynników ryzyka przewlekłości
- po 12 tygodniach utrzymującego się bólu, ograniczeń aktywności wpływających na życie codzienne i niewystarczającego powodzenia terapii zgodnej z wytycznymi
- w przewlekłym nieswoistym bólu okolicy lędźwiowo-krzyżowej z ponownym zaostrzeniem opornym na terapię
Diagnostyka obrazowa
- Diagnostyka obrazowa charakteryzuje się niską swoistością, a wiele wyników patologicznych jest bez znaczenia klinicznego.
- Badania obrazowe należy rozważyć dopiero po 4–6 tygodniach utrzymywania się bólu pomimo stosowania zgodnej z wytycznymi terapii.
- Jeśli objawy kliniczne pacjenta nie zmieniają się, nie ma potrzeby wykonywania nowych badań obrazowych.
Wskazania do skierowania do specjalisty lub hospitalizacji
- Skierowanie do specjalisty
- Przy stwierdzeniu sygnałów ostrzegawczych należy w zależności od wstępnego rozpoznania i pilności przeprowadzić dalsze badania obrazowe lub laboratoryjne i/lub skierować pacjenta do specjalistycznej opieki medycznej.
- Skierowanie do szpitala
- Patrz wyżej informacje o swoistym bólu pleców z pilną potrzebą leczenia: zapalenie trzonów kręgów i przestrzeni międzykręgowej, guzy, zespół końskiego ogona
Terapia
Ogólne informacje o terapii
- Jeśli istnieje konkretna przyczyna, należy zastosować terapię celowaną.
- Zalecenia dotyczące terapii bólu pleców odnoszą się do niemieckich narodowych wytycznych ochrony zdrowia.
- W większości przypadków ostry ból dolnej części pleców słabnie samoistnie i nie wymaga żadnego swoistego leczenia.
- Ruch zamiast odpoczynku w łóżku
- Pacjentów należy zachęcać do utrzymywania aktywności fizycznej i odradzać odpoczynek w łóżku.
- Środki przeciwbólowe: tyle, ile trzeba, najmniej, ile można.
- Niesteroidowe leki przeciwzapalne są najczęściej zalecanymi środkami przeciwbólowymi.
- Patrz poniżej informacje o farmakoterapii.
- Masaż, akupunktura i inne środki bierne
- Wszystkie procedury, które sprzyjają bierności, nie powinny być stosowane lub powinny być stosowane tylko w połączeniu ze działaniami aktywizującymi.
- Należy wcześnie zająć się bólem w sposób wielodyscyplinarny.
- Jeśli ból dolnego odcinka kręgosłupa nie słabnie po kilku tygodniach, należy zaplanować dalszą terapię w sposób wielodyscyplinarny.
- Jeśli ból utrzymuje się dłużej niż 6 tygodni, pacjentom należy zaproponować terapię multimodalną, która łączy terapię bólu, psychoterapię i kinezyterapię.
Farmakoterapia
- Szczegółowe zalecenia dotyczące terapii/dawkowania, zobacz Ostry ból pleców oraz Przewlekły ból pleców.
- Poniższe zalecenia zgodnie z Krajowymi Wytycznymi Ochrony Zdrowia
- Wyjaśnienie, że leki są jedynie wspomagającą opcją leczenia bólu okolicy lędźwiowo-krzyżowej.
Wybór leków
- Niesteroidowe leki przeciwzapalne (NLPZ) są najczęściej zalecanymi środkami przeciwbólowymi.
- Nie należy przekraczać dawki dobowej maksymalnie 1,2 g ibuprofenu, 100 mg diklofenaku lub 750 mg naproksenu.
- Jeśli efekt jest niewystarczający, można na krótko zwiększyć dawkę do 2,4 g ibuprofenu, 150 mg diklofenaku lub 1,25 g naproksenu, uwzględniając i w razie potrzeby stosując profilaktykę możliwych działań niepożądanych. Co do zasady NLPZ należy stosować w najmniejszej skutecznej dawce przez jak najkrótszy czas.
- Inhibitory COX-2 lub metamizol mogą być stosowane, jeśli NLPZ są przeciwwskazane lub nie są tolerowane.
- Paracetamol nie powinien być stosowany w leczeniu nieswoistego bólu dolnej części pleców.
- Nie należy stosować środków rozluźniających mięśnie.
- W leczeniu nieswoistego bólu dolnej części pleców nie należy stosować gabapentyny, pregabaliny, topiramatu ani karbamazepiny.
- W leczeniu nieswoistego bólu dolnego odcinka kręgosłupa nie należy stosować leków przeciwdepresyjnych.
- Leki przeciwdepresyjne można stosować w leczeniu przewlekłego nieswoistego bólu okolicy lędźwiowo-krzyżowej przy towarzyszącej depresji lub zaburzeniach snu.
- Opioidy można stosować w leczeniu ostrego nieswoistego bólu okolicy lędźwiowo-krzyżowej w przypadku braku odpowiedzi lub przeciwwskazań do stosowania nieopioidowych leków przeciwbólowych.
- Opioidy mogą być stosowane w leczeniu przewlekłego nieswoistego bólu dolnego odcinka kręgosłupa jako opcja leczenia przez 4–12 tygodni.
- Terapię opioidami należy regularnie poddawać ponownej ocenie, w ostrym nieswoistym bólu dolnego odcinka kręgosłupa najpóźniej po 4 tygodniach, w przewlekłym bólu dolnego odcinka kręgosłupa najpóźniej po 3 miesiącach.
Zapobieganie
- Ćwiczenia fizyczne/aktywność
- Środki podjęte w miejscu pracy (ergonomiczne miejsce pracy, profilaktyka behawioralna, wspieranie zadowolenia z miejsca pracy)
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- Ostry ból pleców zazwyczaj nie jest powodem do niepokoju i ustępuje samoistnie bez terapii.
- Należy unikać długotrwałego leżenia w łóżku i bierności.
- Urozmaicona aktywność fizyczna wspomaga leczenie.
Informacje dla pacjentów w Deximed
Ilustracje
Źródła
Piśmiennictwo
- Verhagen AP, Downie A, Popal N, Maher C, Koes BW. Red flags presented in current low back pain guidelines: a review. Eur Spine J. 2016 Sep;25(9):2788-802. www.ncbi.nlm.nih.gov
- Casser HR, Seddigh S, Rauschmann M. Acute lumbar back pain—investigation, differential diagnosis and treatment. Dtsch Arztebl Int 2016; 113: 223–34 www.aerzteblatt.de
- Braun, J et al. Prevalence of spondylarthropathies in HLA-B27 positive and negative blood donors. Arthritis Rheum, 1998. 41(1): 58-67. www.ncbi.nlm.nih.gov
- Kalff R, Ewald C, Waschke A, Gobisch L, Hopf C. Degenerative lumbar spinal stenosis in older people—Current treatment options. Dtsch Arztebl Int 2013; 110(37): www.aerzteblatt.de
Autorzy
- Lino Witte, dr. n. med., lekarz podstawowej opieki zdrowotnej, Münster
- Annette Becker, prof. dr n. med., Wydział Medycyny Ogólnej, Profilaktyki i Rehabilitacji, Uniwersytet w Marburgu