Sygnały ostrzegawcze i niebezpieczne choroby wymagające leczenia1
|
Sygnały ostrzegawcze |
Niebezpieczna choroba, której można uniknąć |
|
Ciężkie porażenie, zaburzenia pęcherzowo-jelitowe, zaburzenia czucia okołoodbytniczago, znieczulica siodłowa, porażenia całkowite |
|
|
Ból wędrujący, promieniujący do klatki piersiowej |
|
|
Uraz (także drobny uraz lub podniesienie zbyt dużego ciężaru), znana osteoporoza, układowa steroidoterapia, miejscowy ból przy opukiwaniu |
|
|
Gorączka >38,5°C, ból nocny, pobyt za granicą, immunosupresja, wyniszczająca choroba podstawowa, dożylne przyjmowanie narkotyków |
Zakażenie, ropowica kanału kręgowego,, ropień rdzenia kręgowego, zapalenie trzonów kręgów i przestrzeni międzykręgowej, odmiedniczkowe zapalenie nerek |
|
Pozytywny wywiad w kierunku nowotworu, starszy wiek, nocne poty, utrata wagi, silny ból nocny, miejscowy ból przy opukiwaniu |
Guz, przerzuty, patologiczne złamanie kręgosłupa |
|
Problemy z mikcją |
Informacje ogólne
Definicja
- Ból okolicy lędźwiowo-krzyżowej definiuje się jako ból poniżej łuku żeber i powyżej fałdu pośladkowego, promieniujący lub bez promieniowania.
- Ostry ból dolnej części pleców definiuje się jako nowe epizody bólu trwające sumarycznie krócej niż 6 tygodni.
- 6–12 tygodni: podostry
- >12 tygodni: przewlekły
Klasyfikacja według przyczyny
- Pozakręgosłupowy ból krzyża (ok. 2%), ból w okolicy lędźwiowej spowodowany przez inne narządy
- Nieswoisty ból okolicy lędźwiowo-krzyżowej (80–90%)
- Brak wyraźnych oznak istnienia określonej przyczyny, którą należy leczyć
- Obejmuje również rozpoznania czynnościowe, np. zablokowanie stawu krzyżowo-biodrowego.
- Zmiany zwyrodnieniowe, jako występujące regularnie, także są zwykle uznawane za nieswoiste.
- Swoisty ból w dolnej części pleców (10–20%)
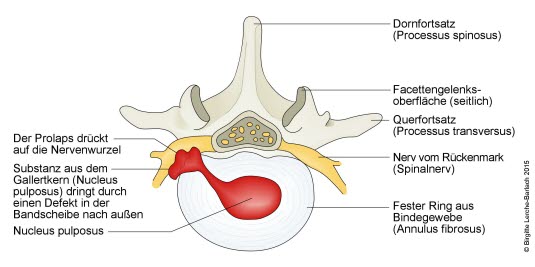
- przyczyna somatyczna ze swoistymi możliwościami leczenia, np. wypadnięcie krążka międzykręgowego, stenoza kanału kręgowego, zapalny ból okolicy lędźwiowo-krzyżowej, złamanie, zakażenie, guz, kręgozmyk i inne
Epidemiologia
- Ból dolnego odcinka kręgosłupa jest jedną z najczęstszych dolegliwości w populacji.
- Częstość występowania w ciągu całego życia
- u do 85% populacji
- Zapadalność
- rocznie ok. 2500–3000 przypadków na 100 000 mieszkańców
- Wiek i płeć
- Zapadalność na ostry ból dolnego odcinka kręgosłupa jest największa między 30. a 50. rokiem życia.
- Nieco częściej występuje u kobiet.
- Czynniki społeczno-ekonomiczne
- We wszystkich grupach wiekowych osoby o niskim statusie społecznym (mierzonym wykształceniem, statusem zawodowym i dochodami) zgłaszają ból dolnej części pleców częściej niż osoby o średnim lub wysokim statusie społecznym.
- Obok chorób układu oddechowego i chorób psychicznych ból dolnego odcinka kręgosłupa od lat przewodzi w statystykach przyczyn niezdolności do pracy i rehabilitacji medycznej.
Etiologia i patogeneza
- Patrz Klasyfikacja według przyczyn.
- Tylko w ok. 10–20% przypadków ból można przypisać konkretnym przyczynom.
- Często dolegliwości czynnościowe, np. z powodu zablokowania, niedostatecznego podparcie przez mięśnie tułowia lub nierównowagi mięśniowej.
Czynniki predysponujące
- Ostry ból pleców często pojawia się, gdy mięśnie tułowia nie są dostatecznie silne w połączeniu z ciężką pracą fizyczną (podnoszeniem, skręcaniem) lub statyczną, monotonną postawą (np. długotrwałym siedzeniem).
- Istnieje wiele czynników ryzyka przejścia ostrego bólu pleców w stan przewlekły, tutaj tylko wybrane:
- psychospołeczne („żółte flagi”)
- depresyjność, niepokój
- bierne zachowania bólowe: np. wyraźne oszczędzanie bolącego miejsca i zachowania unikające spowodowane strachem
- chęć uzyskania renty
- związane z miejscem pracy („niebieskie/czarne flagi”)
- niezadowolenie z pracy
- ciężka praca fizyczna
- narażenie na wibracje
- mobbing
- jatrogenne
- długie zwolnienie lekarskie
- nadmierne stosowanie środków diagnostycznych
- inne
ICD-10
- M54 Bóle grzbietu
Diagnostyka
Rozważania diagnostyczne
- W większości przypadków objawy ustępują samoistnie w ciągu kilku tygodni.
- Jeżeli przy pierwszym kontakcie z pacjentem z bólem okolicy lędźwiowo-krzyżowej wywiad lekarski i badanie przedmiotowe nie wskazują na niebezpieczny przebieg ani inne poważne patologie, nie należy początkowo prowadzić żadnych dalszych działań diagnostycznych.
- Objawy alarmowe (sygnały ostrzegawcze) służą jako sygnały ostrzegające o konkretnej przyczynie i należy je pilnie wyjaśnić1-2.
- podejrzenie złamania
- uraz, zarówno ciężki, jak i drobny
- układowa terapia steroidowa
- podejrzenie nowotworu/przerzutu
- dodatni wywiad lekarski w kierunku raka
- starszy wiek
- nocne poty, utrata masy ciała
- silny ból w nocy
- podejrzenie zakażenia
- gorączka
- bóle nocne
- pobyt za granicą
- immunosupresja
- wyniszczająca choroba podstawowa
- dożylne przyjmowanie narkotyków
- podejrzenie zespołu stożka rdzeniowego i ogona końskiego
- porażenia znaczniejszego stopnia
- zaburzenia pęcherza moczowego i jelita grubego
- zaburzenia czucia okołoodbytniczego, znieczulica siodłowa
- całkowite porażenie (śmierć nerwu)
- Już na początku epizodu bólu pleców należy wyjaśnić czynniki ryzyka przejścia w stan chroniczny.
- Bardzo ważne jest, aby na początku nie nadużywać opcji diagnostycznych, aby nie stanowiło to impulsu do przejścia w stan przewlekły.
Diagnostyka różnicowa
- Patrz także artykuł o objawach Ból pleców.
Konkretne przyczyny bólu w dolnej części pleców
- Objawy korzeniowe z powodu wypadnięcia krążka międzykręgowego w odcinku lędźwiowym
- Objawy korzeniowe z powodu stenozy kanału kręgowego (zwłaszcza u starszych pacjentów), chromanie przestankowe rdzeniowe jako objaw wiodący
- Złamanie kompresyjne/złamanie osteoporotyczne kręgów
- w wyniku osteoporozy lub przerzutów
- Kręgozmyk znaczniejszego stopnia
- Zespół mięśnia gruszkowatego: powoduje objawy podobne do rwy kulszowej (L5/S1)
- Ciężka choroba podstawowa (rzadko)
- przerzuty do kości
- choroby nowotworowe kręgosłupa
- szpiczak mnogi
- zapalenie trzonów kręgów i przestrzeni międzykręgowej
- tętniak aorty brzusznej
- guzy śródrdzeniowe
Wywiad lekarski
- Wychwytywanie sygnałów ostrzegawczych (czerwonych flag i żółtych flag)
- Od początku bólu okolicy lędźwiowo-krzyżowej i w przebiegu leczenia należy w szczególności uwzględnić psychospołeczne i związane z pracą czynniki ryzyka.
- Czas trwania dolegliwości (ostre/podostre/przewlekłe)
- Promieniowanie
- korzeniowe (związane z dermatomem w przypadku uszkodzenia nerwu rdzeniowego)
- pseudokorzeniowe (np. tylko pośladkowe lub do bliższej części uda w przypadku zablokowania stawu krzyżowo-biodrowego)
- Przebyte choroby/operacje kręgosłupa
- Subiektywna teoria choroby
- Dotychczas przeprowadzone działania terapeutyczne
Badanie kliniczne
- Jeśli w wywiadzie lekarskim nie stwierdzono czerwonych flag i pacjenci opisują dolegliwości pleców bez obecnych lub przeszłych oznak ucisku nerwu (objawów towarzyszących, takich jak promieniowanie bólu do nogi), wystarczy podstawowa diagnostyka.
Badania podstawowe
- Ocena
- ogólny stan fizyczny, ograniczenie sprawności fizycznej, postawa, ułożenie miednicy, deformacje, oznaki urazu, skóra
- Palpacja miejscowa mięśni i mięśni dotkniętych chorobą pod kątem bólu i napięcia
- Miejscowy ból uciskowy lub opukowy wyrostka kolczystego
- podejrzenie złamania
- Test kierunkowy ruchomości: zgięcie przednie, tylne i boczne kręgosłupa lędźwiowego
- Wartość diagnostyczna jest ograniczona, ale pomaga w monitorowaniu przebiegu choroby.
- Objaw Lasègue'a, ewentualnie uzupełniony testem Bragarda
- radikulopatia lub naciągnięcie nerwu
- Badanie stawu krzyżowo-biodrowego
- palpacja bólu miejscowego
- prowokacja bólu poprzez kompresję stawu
- Przykładowy sposób prowadzenia badania: pacjent w pozycji leżącej na plecach. Badający ze skrzyżowanymi ramionami, dłonie na prawym i lewym kolcu biodrowym przednim górnym pacjenta. Nacisk rąk w kierunku bocznym prowadzi do ucisku stawu krzyżowo-biodrowego.
- Zamiennie test Patricka (FABER)
Specjalne techniki badania
- Test Lasègue'a3
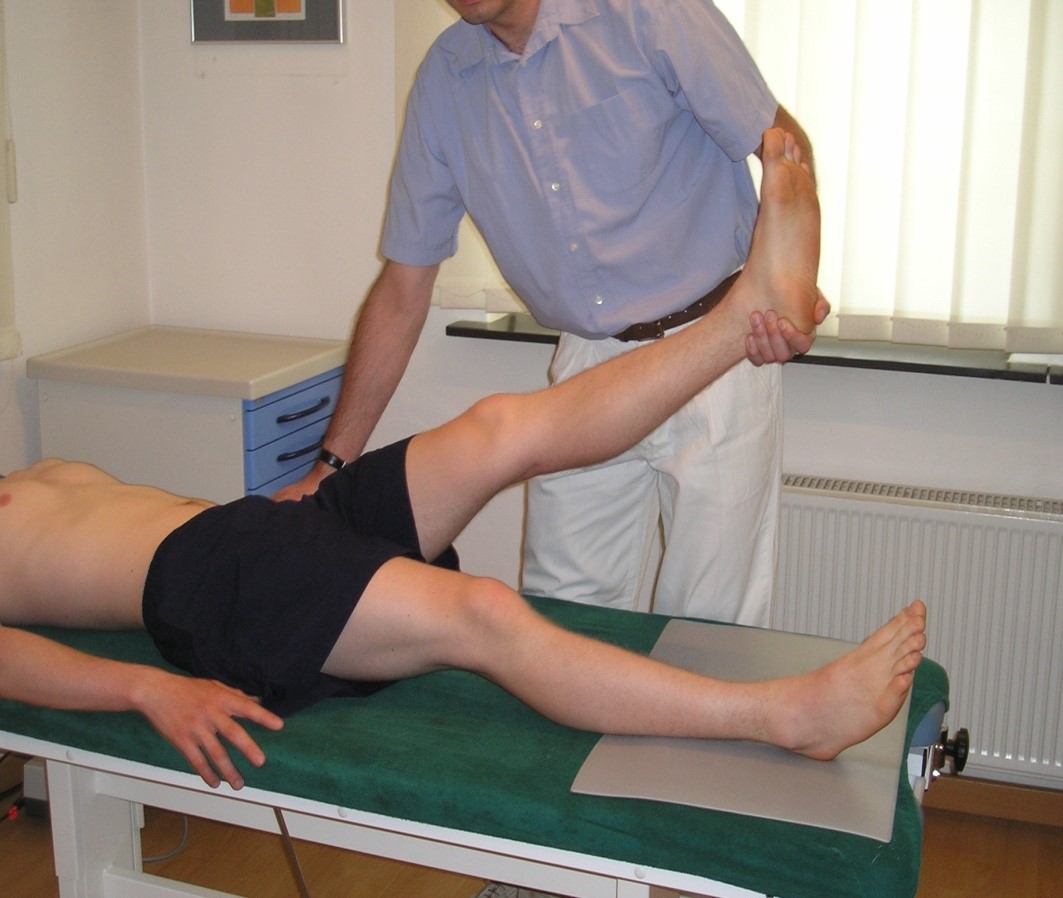 Test Lasègue'a
Test Lasègue'a- Procedura: badanie w pozycji leżącej na plecach. Powoli unosić stopę wyprostowanej w kolanie nogi do ok. 60 stopni lub do momentu, gdy ruch nie może być kontynuowany z powodu bólu.
- Jeśli wystąpi lub nasili się promieniowanie bólu poniżej kolana, test jest dodatni (L4, L5 i S1): należy podać, do którego miejsca promieniuje ból (czułość ok. 90%, swoistość ok. 30–40 %).
- Ciągnięcie w tylnej części uda przy zespole krótkiego ścięgna udowego występuje często i nie jest spowodowane zajęciem korzeni nerwowych.
- skrzyżowany objaw Lasègue'a
- promieniowanie bólu do drugiej nogi
- odwrócony objaw Lasègue'a (objaw rozciągania nerwu udowego; nie jest to badanie rutynowe)
- Badanie w pozycji leżącej na brzuchu, powoli podnosić nogę (rozciągając biodro).
- Wynik jest dodatni w przypadku bólu promieniującego przednio-przyśrodkowo do uda (L3) oraz przednio-przyśrodkowo do biodra i górnej części uda (L2) — ewentualnie dodatni również w przypadku rwy kulszowej L4.
- Wynik jest dodatni również w razie meralgii parestetycznej.
- Procedura: badanie w pozycji leżącej na plecach. Powoli unosić stopę wyprostowanej w kolanie nogi do ok. 60 stopni lub do momentu, gdy ruch nie może być kontynuowany z powodu bólu.
- Badanie neurologiczne (siła/czucie/odruchy) w przypadku podejrzenia udziału korzeni nerwowych
- zgięcie podeszwowe stawu skokowego: chodzenie na palcach stóp (S1)
- zgięcie grzbietowe stawu skokowego: chodzenie na piętach (L5)
- W szczególności należy sprawdzić grzbietowe zgięcie dużego palca u nogi, ponieważ łatwiej tutaj stwierdzić niedobory siły niż w całym stawie skokowym.
- prostowanie kolana: przykucnięcie na jednej nodze i wstanie (L4)
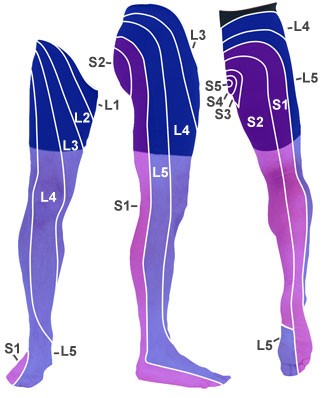
- badanie czucia: dermatomy L4, L5 i S1
- Wskazówka: Lekko przywiedź przyśrodkowo po brzegu stopy (L4) i bocznie po grzbiecie stopy (L5) i brzegu stopy (S1).
- odruch rzepkowy (L4) i odruch ze ścięgna Achillesa (S1)
- Patrz także tabela Ból dolnego odcinka kręgosłupa, charakterystyczne mięśnie i odruchy na potrzeby neurologicznej diagnostyki nasilenia.
- Test Patricka (FABER)
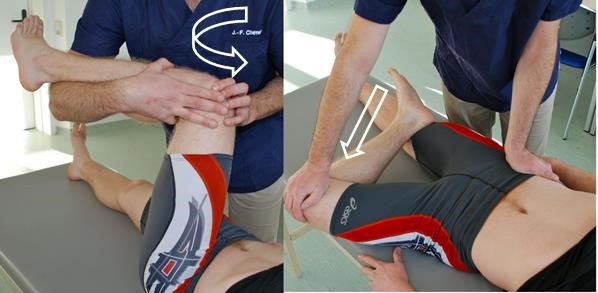 Test Patricka
Test Patricka- Najpierw wyklucza się udział stawu biodrowego poprzez wymuszoną rotację wewnętrzną.
- Następnie odwodzi się na siłę nogę zgiętą w kolanie i obróconą na zewnątrz, przytrzymując miednicę po przeciwnej stronie. Stopa nogi zgiętej może znajdować się obok lub na kolanie drugiej nogi. Udo służy jako dźwignia, za pomocą której nacisk przenoszony jest na staw krzyżowo-biodrowy poprzez staw biodrowy.
Badania uzupełniające w praktyce lekarza rodzinnego
- Nie są zwykle konieczne w przypadku ostrego bólu pleców.
- Tylko do diagnostyki różnicowej w przypadku sygnałów ostrzegawczych, np.:
- CRP oraz leukocyty w przypadku podejrzenia zapalenia trzonów kręgów i przestrzeni międzykręgowej
- elektroforeza przy podejrzeniu guza plazmatycznokomórkowego
- OB oraz LDH przy podejrzeniu nowotworu
Diagnostyka specjalistyczna
Procedury obrazowania
- W ostrych i nawracających bólach dolnego odcinka kręgosłupa nie należy prowadzić diagnostyki obrazowej bez istotnych objawów groźnego przebiegu lub innych poważnych patologii w wywiadzie i badaniu przedmiotowym.
- U pacjentów z utrzymującym się ograniczającym aktywność lub postępującym
bólem dolnego odcinka kręgosłupa (po 4–6 tygodniach) pomimo terapii zgodnej z wytycznymi
należy zweryfikować wskazania do diagnostyki obrazowej. - Nie należy wykonywać powtórnych badań obrazowych bez istotnej zmiany w obrazie klinicznym.
- RM
- przy objawach korzeniowych
- RTG
- przy podejrzeniu kręgozmyku, złamania lub guza/przerzutów
Wskazania do skierowania do specjalisty
- Skierowanie do specjalisty
- Przy stwierdzeniu czerwonych flag (sygnałów ostrzegawczych) należy w zależności od wstępnego rozpoznania i pilności przeprowadzić dalsze badania obrazowe lub laboratoryjne i/lub skierować pacjenta do specjalistycznej opieki medycznej.
- Jeśli niezdolność do pracy trwa dłużej niż 2 tygodnie, lekarze pierwszego kontaktu powinni rozważyć konsultacje z innymi specjalistami.
- Skierowanie do szpitala
- konkretny ból pleców wymagający pilnej interwencji: zapalenie trzonów kręgów i przestrzeni międzykręgowej, guzy, zespół ogona końskiego, niedowłady znaczniejszego stopnia
- W przypadku osób czynnych zawodowo należy sprawdzić wskazanie do rehabilitacji.
Terapia
Cele terapii
- Złagodzenie bólu i powrót do normalnej aktywności
- Zapobieganie stanowi przewlekłemu i długotrwałych zwolnień lekarskich
Ogólne informacje o terapii
- Jeśli istnieje konkretna przyczyna, należy zastosować terapię celowaną.
- Zalecenia dotyczące terapii bólu pleców odnoszą się do niemieckich narodowych wytycznych ochrony zdrowia.
- W większości przypadków ostry ból dolnej części pleców słabnie samoistnie i nie wymaga żadnego swoistego leczenia.
- Ruch zamiast odpoczynku w łóżku
- Pacjentów należy zachęcać do utrzymywania aktywności fizycznej i odradzać odpoczynek w łóżku.
- Środki przeciwbólowe: tyle, ile trzeba, najmniej, ile można.
- Niesteroidowe leki przeciwzapalne są najczęściej zalecanymi środkami przeciwbólowymi.
- Patrz Farmakoterapia.
- Masaż, akupunktura i inne środki bierne
- Wszystkie procedury, które sprzyjają bierności, nie powinny być stosowane lub powinny być stosowane tylko w połączeniu z działaniami aktywizującymi.
- Należy wcześnie zająć się bólem w sposób wielodyscyplinarny.
- Jeśli ból dolnego odcinka kręgosłupa nie słabnie po kilku tygodniach, należy zaplanować dalszą terapię w sposób wielodyscyplinarny.
- Jeśli ból utrzymuje się dłużej niż 6 tygodni, pacjentom należy zaproponować terapię multimodalną, która łączy terapię bólu, psychoterapię i kinezyterapię.
Zalecenia dla pacjentów
- Unikać odpoczynku w łóżku.
- Uruchamianie
- Wczesne, stopniowe uruchamianie po fazie ostrej w decydujący sposób przyczynia się do zapobiegania stanowi przewlekłemu.
- Rozważyć stopniową reintegrację4.
- Analgezja
- W celu umożliwienia uruchomienia można sięgnąć po środki przeciwbólowe.
- Preferowaną grupą leków stanowią NLPZ.
- Ciepło
- Leczenie ciepłem okazało się korzystne w łagodzeniu bólu i przyniosło nieznaczną poprawę czynnościową5.
- Rezygnacja z obciążenia
- Należy unikać podnoszenia dużych ciężarów i ruchów skręcających.
- Trening
- Regularne ćwiczenia mięśni brzucha i pleców6-7
- łagodzenie bólu
- nieznacznie pozytywny wpływ na nieobecność z powodu choroby
Farmakoterapia
- Niesteroidowe leki przeciwzapalne (NLPZ) są najczęściej zalecanymi środkami przeciwbólowymi.
- Nie należy przekraczać dawki dobowej do 1,2 g ibuprofenu, 100 mg diklofenaku lub 750 mg naproksenu.
- Jeśli efekt jest niewystarczający, można na krótko zwiększyć dawkę do 2,4 g ibuprofenu, 150 mg diklofenaku lub 1,25 g naproksenu, uwzględniając i w razie potrzeby stosując profilaktykę możliwych działań niepożądanych. Co do zasady NLPZ należy stosować w najmniejszej skutecznej dawce przez jak najkrótszy czas.
- NLPZ nie należy podawać pozajelitowo.
- Jeśli NLPZ są przeciwwskazane lub nie są tolerowane, można stosować inhibitory COX-2 lub metamizol (np. etorykoksyb 60 mg lub metamizol 500 mg).
- Paracetamol nie powinien być stosowany w leczeniu nieswoistego bólu dolnej części pleców.
- Nie należy stosować środków rozluźniających mięśnie.
- W leczeniu nieswoistego bólu dolnej części pleców nie należy stosować gabapentyny, pregabaliny, topiramatu ani karbamazepiny.
- W leczeniu nieswoistego bólu dolnego odcinka kręgosłupa nie należy stosować leków przeciwdepresyjnych.
- Leki przeciwdepresyjne można stosować w leczeniu przewlekłego nieswoistego bólu okolicy lędźwiowo-krzyżowej przy towarzyszącej depresji lub zaburzeniach snu.
- W przypadku braku odpowiedzi lub w razie przeciwwskazań do stosowania nieopioidowych leków przeciwbólowych w leczeniu ostrego nieswoistego bólu dolnego odcinka kręgosłupa mogą być stosowane opioidy (np. tilidyna/nalokson 50/4 mg).
- Opioidy mogą być stosowane w leczeniu przewlekłego nieswoistego bólu dolnego odcinka kręgosłupa jako opcja leczenia przez 4–12 tygodni.
- Terapię opioidami należy regularnie poddawać ponownej ocenie, w ostrym nieswoistym bólu dolnego odcinka kręgosłupa najpóźniej po 4 tygodniach, w przewlekłym bólu dolnego odcinka kręgosłupa najpóźniej po 3 miesiącach.
- Krótko-, średnio- i długoterminowe stosowanie analgetyków opioidowych powinno być ograniczone do pacjentów z istotnym komponentem somatycznym w rozwoju i utrzymywaniu się bólu według oceny medycznej/psychologicznej/fizjoterapeutycznej i niewystarczającą odpowiedzią na terapie nielekowe.
Terapia nielekowa
- Akupunktura
- Akupunktura może być stosowana w leczeniu ostrego nieswoistego bólu dolnej części pleców, gdy terapie objawowe i farmakologiczne są niewystarczająco skuteczne, w jak najmniejszej liczbie sesji i w połączeniu ze środkami aktywizującymi.
- Bez odpoczynku w łóżku
- Pacjentom należy odradzić odpoczynek w łóżku.
- Ruch i kinezyterapia
- Kinezyterapia połączona z działaniami edukacyjnymi według zasad terapii behawioralnej może być stosowana w leczeniu ostrego nieswoistego bólu dolnego odcinka kręgosłupa w przypadku niedostatecznego przebiegu poprawy i ograniczeń w funkcji fizycznych, do wspierania aktywności fizycznej.
- Techniki relaksacyjne (progresywna relaksacja mięśni)
- W przypadku zwiększonego ryzyka przekształcenia w stan przewlekły, w leczeniu ostrego i podostrego nieswoistego bólu dolnego odcinka kręgosłupa można zastosować metodę relaksacyjną znaną jako „progresywna relaksacja mięśni”.
- Terapia manualna
- W leczeniu nieswoistego bólu dolnego odcinka kręgosłupa można stosować manipulację/ćwiczenia uruchamiające.
- Ciepło
- W leczeniu nieswoistego bólu dolnej części pleców w ramach autoterapii można stosować terapię ciepłem, w połączeniu ze metodami aktywizującymi.
Działania niezalecane
- Oprócz metod wymienionych w dziale Terapia nielekowa odradza się wszelkie inne terapie.
- Niezalecane w przypadku ostrego bólu pleców są zatem między innymi:
- ergoterapia
- masaże
- TENS
- kinesiotaping (taśmy kinezjologiczne)
- trakcja z urządzeniem
- procedury terapii przezskórnej (terapie iniekcyjne)
Leczenie chirurgiczne
- Wskazane tylko w przypadku specyficznych bólów kręgosłupa, np. wypadnięciu krążka międzykręgowego z niedowładem lub zaburzeniami funkcji pęcherza moczowego (zespół końskiego ogona).
Zapobieganie
- Aktywność fizyczna i ruch
- W ramach profilaktyki lub w celu skrócenia epizodów bólu dolnego odcinka kręgosłupa i okresów niezdolności do pracy chorym należy zalecać aktywność fizyczną.
- Forma ruchu powinna wynikać z indywidualnych preferencji i uwarunkowań pacjentów.
- Edukacja (informacje/szkolenia)
- Informacje i szkolenia, oparte na biopsychospołecznym modelu choroby, na temat rozwoju i przebiegu bólu okolicy lędźwiowo-krzyżowej — należy je włączyć do profilaktyki.
- Działania w miejscu pracy
- Środki stosowane w miejscu pracy (ergonomiczne projektowanie, zapobieganie określonym zachowaniom, promowanie zadowolenia z pracy) powinny być stosowane w ramach profilaktyki bólu okolicy lędźwiowo-krzyżowej.
Przebieg, powikłania i rokowanie
Przebieg
- Większość pacjentów z ostrym bólem pleców odczuwa znaczną poprawę w ciągu kilku tygodni.
- Najsilniejszą poprawę objawów obserwuje się w ciągu pierwszych 6 tygodni, po czym poprawa ulega spowolnieniu.
- Ponad 80% pacjentów przebywających na zwolnieniu lekarskim wraca do pracy w ciągu 2–4 tygodni8. Średni okres niezdolności do pracy wynosi 2–3 tygodnie.
- U ok. 2/3 pacjentów dochodzi w ciągu pierwszego roku po ostrym epizodzie do ponownych bólów pleców.
Powikłania
- Istnieje ryzyko rozwoju stanu przewlekłego i niezdolności do wykonywania zawodu.
Rokowanie
- Większość pacjentów wraca do pracy.
- 68% wraca do pracy w ciągu jednego miesiąca
- 85% w ciągu 6 miesięcy oraz
- 93% po 6 miesiącach
Negatywne czynniki prognostyczne w nieswoistym bólu dolnego odcinka kręgosłupa
- Patrz powyżej Czynniki ryzyka rozwoju stanu przewlekłego.
Dalsze postępowanie
- Z reguły nie ma konieczności kontroli przebiegu, ponieważ duża część chorych wraca do pracy w ciągu 2 tygodni.
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- O znaczeniu aktywności fizycznej
- O znaczeniu innych okoliczności leżących u podstaw schorzenia
- Jeśli pacjenci życzą sobie badań obrazujących: poinformować, że nie jest to konieczne w przypadku ostrego bólu pleców.
Informacje dla pacjentów w Deximed
Ilustracje


Źródła
Piśmiennictwo
- Verhagen AP, Downie A, Popal N, Maher C, Koes BW.Red flags presented in current low back pain guidelines: a review. Eur Spine J. 2016 Sep;25(9):2788-802 www.ncbi.nlm.nih.gov
- Casser HR, Seddigh S, Rauschmann M: Acute lumbar back pain—investigation, differential diagnosis and treatment. Dtsch Arztebl Int 2016; 113: 223–34 www.aerzteblatt.de
- van der Windt DA, et al. Physical examination for lumbar radiculopathy due to disc herniation in patients with low-back pain. Cochrane Database Syst Rev. 2010. www.ncbi.nlm.nih.gov
- Staal JB, Hlobil H, Twisk JWR, et al. Graded activity for low back pain in occupational health care. Ann Intern Med 2004; 140:77-84. annals.org
- French SD, Cameron M, Walker BF, Reggars JW, Esterman AJ. Superficial heat or cold for low back pain. Cochrane Database of Systematic Reviews 2006, Issue 1. Art. No.: CD004750. DOI: 10.1002/14651858.CD004750.pub2. DOI
- Smith BE, Littlewood C, May S. An update of stabilisation exercises for low back pain: a systematic review with meta-analysis. BMC Musculoskelet Disord. 2014 Dec 9;15:416. doi: 10.1186/1471-2474-15-416. pubmed.ncbi.nlm.nih.gov
- Schaafsma FG, Whelan K, van der Beek AJ, et al. Physical conditioning as part of a return to work strategy to reduce sickness absence for workers with back pain. Cochrane Database of Systematic Reviews 2013, Issue 8. Art. No.: CD001822. DOI: 0.1002/14651858.CD001822.pub3 Cochrane (DOI)
- Pengel LHM, Herbert RD, Maher CG, Refshauge KM. Acute low back pain: systematic review of its prognosis. BMJ 2003; 327: 323-8. pubmed.ncbi.nlm.nih.gov
Autorzy
- Lino Witte, dr. n. med., lekarz podstawowej opieki zdrowotnej, Münster
- Jean-François Chenot, prof. dr n. med., lekarz rodzinny, Instytut Medycyny Społecznej, Uniwersyteckie Centrum Medyczne Greifswald (recenzja)