Informacje ogólne
Definicja
- Zakrzepica żył powierzchownych z
Choroba ta czCzęsto występuje w.- Zwykle
niełagodnyjest to poważna choroba.przebieg - Choroba Mondora2-3
- zakrzepica żył powierzchownych ściany klatki piersiowej (
Vż.thoracoepigastricapiersiowo-nadbrzuszna,Vż.thoracicapiersiowalateralisboczna,Vż.epigastricanabrzusznasuperiorstsześciej występuje u - Postać choroby występująca tylko u
- zakrzepica żył powierzchownych ściany klatki piersiowej (
Epidemiologia
Choroba ta czCzęsto występuje u- W
Zakrzepica żył powierzchownych jestJest częstym schorzeniem, ale brakuje wiarygodnych danych epidemiologicznych.WedługWbadań szwajcarskichEuropie chorobowość wynosi 3–11%.5.- Częściej występuje u
- Częstość występowania choroby rośnie wraz z
- Choroba Mondora: rzadka
Etiologia i patogeneza
Żylaki są czCzęstą przyczyną są żylaki, które występują u ok. 70%wszystkichpacjentów zmażylaki.6.- Tak jak w
- spowolniony przepływ
,i zastój krwi, np. pooperacjizabiegu operacyjnym lub po porodzie, po unieruchomieniu, w niewydolność serca,udarudarzelub uraz, po urazie, obecność żylakiylaków - uszkodzenie śródbłonka żył, np. przez dożylne cewniki (wtedy najczęściej umiejscowienie w
nadmiernazwiększona krzepliwość krwi
- spowolniony przepływ
- Idiopatyczna
- Choroba Mondora2-3
idiopatycznaIdiopatyczna, może wystapić po operacji piersi,urazlub urazie.- Rozważane są inne przyczyny: dożylne zażywanie narkotyków, zakażenia, wielkość piersi, w
Czynniki predysponujące
- Żylaki
- Zastój krwi, np. pooperacyjny lub poporodowy, po unieruchomieniu, po
udarudarzeurazurazie,przyw niewydolnośćci serca - Uszkodzenie ściany żyły przez cewniki dożylne, zakażenia miejscowe, urazy
- Leki, np. antykoncepcyjne lub hormonalna terapia zastępcza7
- Trombofilia (wrodzona lub nabyta)
- Nowotwór złośliwy jako przyczyna - zespół Trousseau, współwystępowanie wędrującego zakrzepowego zapalenia żył z rakiem gruczołowym, najczęściej trzustki
BadaniaUw gabinetach lekarzy rodzinnych wykazały, że upacjentów z78.- Zakrzepowo-zarostowe zapalenie naczyń (choroba Buergera), układowe zapalenie naczyń
; rzadko - Choroba Mondora: operacje piersi
ICD-10
- I80 Zapalenie żył i
- I80.0 Zapalenie żył i
- I80.
808 Zapalenie żył iinnym umiejscowieniu I80.88 Zapalenie żył i zakrzepowe zapalenie żył oinnym umiejscowieniu- I80.9 Zapalenie żył i
- I80.0 Zapalenie żył i
- O22 Powikłania żylne w
- O22.2 Zakrzepowe zapalenia żył powierzchownych w
- O22.2 Zakrzepowe zapalenia żył powierzchownych w
- O87 Powikłania ze strony układu żylnego w
- O87.0 Zakrzepowe zapalenia żył powierzchownych w
- O87.0 Zakrzepowe zapalenia żył powierzchownych w
Diagnostyka
Kryteria diagnostyczne
- Zakrzep w
Diagnostyka różnicowa
- Róża, ropowica
- Zapalenie węzłów chłonnych (lymphangitis)
- Zakrzepica żył głębokich
- Rumień guzowaty (erythema nodosum)
Wywiad lekarski
- Większość pacjentów zgłasza się do lekarza z
ZnaneZnana poważnenaschorzeniachorobapodstawowepodstawowa?- Choroba nowotworowa?
- Trombofilia (wrodzona lub nabyta)?
- Czy
pacjentumapacjentaskłonnościsądoobecne czynniki ryzyka zakrzepowego zapalenia żył powierzchownych?
- Stwierdzone żylaki?
- Niedawna hospitalizacja? Operacja? Ciężkie zakażenie?
- Cewnik dożylny?
- Niedawny poród?
- Czy pacjentka stosuje doustne środki antykoncepcyjne lub hormonalną terapię zastępczą?
- Czy niedawno doszło do udaru lub urazu?
- Przebyta zakrzepica żył głębokich?
- Niewydolność serca?
- Unieruchomienie?
- Nadwaga?
- Nawracające zakrzepy?
Badanie przedmiotowe
MiejscowoWyczuwalne dotykiem, miejscowo bolesne stwardniałe pasmo żylnewyczuwalny dotykiem,zlekkimzwykle z niewielki obrzękiem- W
uU 60–80% pacjentów zajęta jest żyła odpiszczelowa (wuU 10–20% chorych zajęta jest żyła odstrzałkowa (boczna/grzbietowa część podudzia).
- Identyfikacja lokalizacji i
- Bliskość dołu podkolanowego lub pachwiny wiąże się ze zwiększonym ryzykiem przejścia na układ żył głębokich (patrz rozdział Powikłania).
- Zależnie od umiejscowienia i
- W
89.
- Choroba Mondora
- bolesne, twarde, okrągłe pasmo, zlokalizowane na piersi, w
- bolesne, twarde, okrągłe pasmo, zlokalizowane na piersi, w
ZakrzepicaZakrzepicy żył powierzchownych możewywoływatowarzyszyćniewielkąpodwyższonagorączkętemperatura.- Obrzęk jednego podudzia wskazuje na zakrzepicę żył głębokich.
Badania uzupełniające w praktyce lekarza rodzinnego
- W
- Możliwy podwyższony poziom CRP jako objaw reakcji zapalnej.
Diagnostyka specjalistyczna
- Oznaczenie D-dimerów
- w
dlaw celu wykluczenia zakrzepicy żył głębokich - Negatywna wartość predykcyjna D-dimerów w
89.
- w
Możliwy podwyższonypoziom CRPjako oznaka reakcji zapalnej
Diagnostyka specjalistyczna
- Badanie USG
- Pozwala ocenić rozprzestrzenianie się skrzepliny i
910. - Każde podejrzenie powierzchownej zakrzepicy w
powinnowymagaprowadzićweryfikacjidowbadaniabadaniu USG kończyn dolnych z Dopplerem w - Jeśli zakrzepica żył powierzchownych jest umiejscowiona na wysokości stawu kolanowego
ilub proksymalnie od niego, zaleca się wykluczenie zakrzepicy żył głębokich w MoNależnay wykluczyć ropowicę, rumień guzowaty (erythema nodosum) oraz zapalenie naczyń chłonnych (lymphangitis).1011.
- Pozwala ocenić rozprzestrzenianie się skrzepliny i
- Badanie w
Badanie jest wskazaneWskazane w89.- Trombofilia zwiększa ryzyko nawrotu i
.
- Choroba Mondora2-3
- W
- W
Wskazania do skierowania do specjalisty
- Celem
stwierdzeniaustalenia, czy występuje. - W przypadku wyraźnych wyników, powikłaniach septycznych, ropni, nawrotach
- Skierowanie na leczenie chirurgiczne; w
Przyprzy podejrzeniuWw przypadku niejasnego rozpoznania
TerapiaLeczenie
Cele terapiileczenia
- Łagodzenie objawów
- Zapobieganie przejściu stanu zapalnego do układu żył głębokich
- Zapobieganie nawrotom
- Edukacja pacjentów
Ogólne informacje o terapii leczeniu
TerapiaWybor metody leczenia zależniey od umiejscowienia,i rozległości,zakrzepicy oraz od nasilenia dolegliwości.- Hospitalizacja zazwyczaj nie jest konieczna.
Przede wszystkim leczenie miejscowe
- Kompresja (bandaże elastyczne, pończochy uciskowe)
Leczenieleczenie do czasu ustąpienia objawów, zwykle przez 3 miesiące- W systematycznej metaanalizie randomizowanych badań kontrolowanych (RCT) u
ewaluacjioceny różnych sposobów leczenia1112. Według jednych badań1213 połączenie pończochy uciskowej i - Inne badania uwzględnione w
1314 nie wykazały wprawdzie dodatkowego wpływu pończochy uciskowej (21–321112.
- Chłodzenie
Maści przeciwzapalneMiejscowo stosowanemiejscowoNLPZ prowadzą do złagodzenia objawów,leczenie miejscowejednak niemamają wpływu na ewentualną progresję zakrzepicy.
Leki
- NLPZ doustnie
- W
- Antybiotyki w
Choroba Mondora2-3
- Przebieg zwykle samoograniczający się w
Zakrzepica żył powierzchownych w drobnych żylakach
- Leczenie miejscowe (ucisk, chłodzenie) i
- W
. - Dotąd nie wykazano przewagi heparyn drobnocząsteczkowych nad NLPZ w
Zalecenia dla pacjentów
- Pacjenci powinni kontynuować codzienną aktywność i
Leczenie uciskowe
- Zakrzepica żył powierzchownych jest wskazaniem do zastosowania leczenia uciskowego (kompresjoterapii).
- Leczenie uciskowe powinno być integralną częścią leczenia chorób żylnych.
- Może być prowadzone przy użyciu pończoch uciskowych, bandaży uciskowych lub medycznych adaptacyjnych systemów uciskowych.
- Wymaga to specjalistycznej wiedzy i
- Przeciwwskazania
- zaawansowana choroba tętnic obwodowych (PAD), czyli w
- wskaźnik kostka-ramię (ABPI —
ankle brachial pressure index ) <0,5>poniżej 0,5 - ciśnienie w
- ciśnienie w
- TcPO2 (
transcutaneousprzezskórnyoxygenpomiarpressure
- wskaźnik kostka-ramię (ABPI —
- zdekompensowana niewydolność serca (III
+i IV stopień wg skali NYHA) - septyczne zapalenie żył
- bolesny obrzęk siniczy (phlegmasia coerulea dolens)
- zaawansowana choroba tętnic obwodowych (PAD), czyli w
- Ryzyko
- zawansowane sączące się dermatozy
- nietolerancja materiału uciskowego
- ciężkie zaburzenia czucia w
- zaawansowana neuropatia obwodowa (np. w
- reumatoidalne zapalenie stawów
- Aby uniknąć działań niepożądanych i
- wyściełanie obszarów narażonych na ucisk
- regularna pielęgnacja skóry
- Następujące objawy powinny skłonić do natychmiastowego zdjęcia materiału uciskowego i
- sine lub białe zabarwienie palców stóp
- zaburzenia czucia i
- nasilający się ból
zadyszkaduszność i- nagłe ograniczenia ruchowe
* W przypadku zastosowania sztywnych materiałów można spróbować leczenia uciskowego pod ścisłym nadzorem klinicznym przy ciśnieniu w tętnicy kostkowej w zakresie od 50 do 60 mmHg.
Farmakoterapia
NLPZ
- Przyjmowanie doustne przez 8–10 dni ogranicza rozprzestrzenianie się zakrzepicy żył powierzchownych i
1415. - W
910.
Kiedy należy rozważyć leczenie przeciwkrzepliwe?
- W
apozycyjnegonasilenia i - W związku z tym leczenie przeciwkrzepliwe jest zalecane w
przypadkutakiegonastępującychumiejscowieniaprzypadkach: - przy skrzeplinie długości co najmniej 5
- kiedy skrzeplina zbliża się na odległość <3 cm do zastawki łączącej z układem żył głębokich (połączenie odpiszczelowo-podkolanowe i odpiszczelowo-udowe)>zmniejszą niż 3 cm do zastawki łączącej z układem żył głębokich
910 - w
RozwaNależy rozważyć indywidualnie leczenie przeciwkrzepliwe w.
Leczenie przeciwkrzepliwe, substancje i dawkowanie
- Podanie heparyny drobnocząsteczkowej (HDCz) lub fondaparynuksu lub rywaroksabanu
- Heparyna drobnocząsteczkowa
- Półterapeutyczna lub terapeutyczna dawka HDCz jest lepsza od dawki profilaktycznej z
- W
1415
- dawkowanie:
- dalteparyna: 5 000 - 10 000 j.m. dziennie, podskórnie
- enoksaparyna: 40 - 80 mg dziennie, podskórnie
- nadroparyna: 2 850 - 5 700 j.m. dziennie, podskórnie
- dawkowanie:
- Półterapeutyczna lub terapeutyczna dawka HDCz jest lepsza od dawki profilaktycznej z
fondaparynuksFondaparynuks- W
sponsorowanym przez przemysł farmakologicznybadaniu obejmującym 3000 pacjentów wykazano, że zatorowość płucna lub zakrzepica żył głębokich rozwinęła się u1516;, czas leczenia wynosił 45 dni;, dawka 2,5 mg dziennie podskórnie.- NNT (
number needed to treat ), czyli liczba pacjentów, których trzeba poddać leczeniu, aby zapobiec powikłaniom,wynosiwyniosła 90.
- NNT (
- dawkowanie 2,5
- W
- Bezpośrednie (nowe) doustne antykoagulanty (DOAC)
- W
- W
1415,1617. - dawkowanie rywaroksabanu: 10 mg raz dziennie przez 45 dni
- W
- Leczenie jak w
- Jeśli skrzeplina zbliża się na odległość mniejszą niż 3
- Jeśli skrzeplina zbliża się na odległość mniejszą niż 3
Inne terapie
- Zabieg chirurgiczny
Ww razie potrzeby nacięcie wktóreco może prowadzić do szybszego zniesienia bólu.- w
mimopomimo leczenia - w
- Jeśli skrzeplina jest umiejscowiona w
ligaturypodwiązanie żyły.910. W przypadkuInterwencjęprzewlekłych dolegliwościchirurgiczną należy rozważyćinterwencjęwchirurgicznąprzypadku przewlekłych dolegliwości.910.- w
Zapobieganie
- Pacjenci z
- Chociaż podkolanówki uciskowe o
1718-1819. NaleWenflony należy usuwaćwenflonyjak najszybciej.- Operację
pozakończeniuleczeniuleczenia ostrego zapalenia żył. - Należy ustalić ewentualną przyczynę choroby lub predyspozycje do jej wystąpienia.
Przebieg, powikłania i rokowanie
Przebieg
- Objawy ostrej zakrzepicy żył powierzchownych mogą się pojawić w
- Przebieg choroby jest zwykle samoograniczający się i
- Choroba Mondora: przebieg na ogół samoograniczający się, trwający 2–8 tygodni.
Powikłania
- Rozprzestrzenianie się na układ żył głębokich, rozwój zakrzepicy żył głębokich, ryzyko zatorowości płucnej
PrzyW przypadku rozległej zakrzepicy żył powierzchownych, według badań POST, bezobjawowa zakrzepica żył głębokich występuje nawet w1920.- U
1920. - W
. - U
.
- Ryzyko zakażenia bakteryjnego z
- Nawrót choroby
Rokowanie
- Rokowanie jest dobre, ale zależy od ewentualnej choroby podstawowej.
- U
- Śmiertelność w
1415. - Badania w
śródpraktykach lekarzy rodzinnych wykazały, że uporównawczejkontrolnej.78.
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- Choroba jest niegroźna i
- Pacjenci powinni kontynuować codzienną aktywność i
- Ryzyko przejścia do układu żył głębokich jest niewielkie i
Informacje dla pacjentów w Deximed
Ilustracje
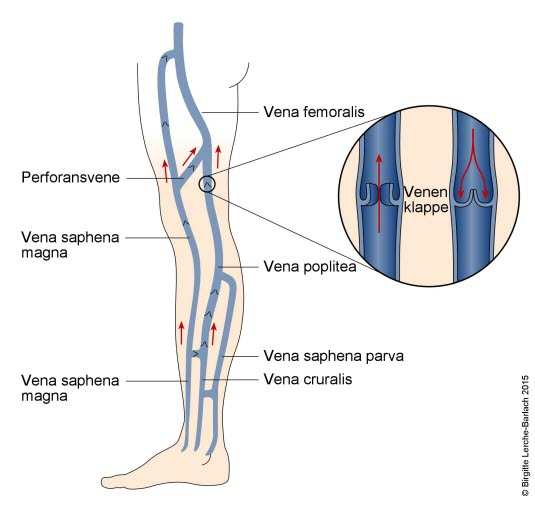

Żyły w kończynach dolnych
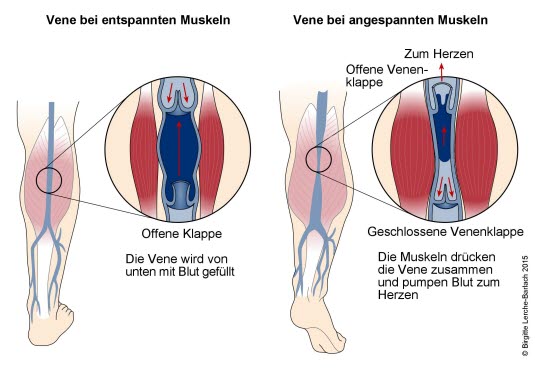

Żyły i pompa mięśniowa
Źródła
Wytyczne
- Kakkos SK. et al. European Society for Vascular Surgery (ESVS) 2021 Clinical Practice Guidelines on the Management of Venous Thrombosis. Eur J Vasc Endovasc Surg (2021) 61, 9e82; doi: 10.1016/j.ejvs.2020.09.023
Piśmiennictwo
- Marchiori A, Mosena L, Prandoni P. Superficial vein thrombosis: risk factors, diagnosis, and treatment. Semin Thromb Hemost 2006; 32: 737-43. PubMed
- Pugh CM, Dewitty RL. Mondor's disease. J Natl Med Assoc 1996.
https://www.ncbi.nlm.nih.gov/pubmed/8691496" href="https://www.ncbi.nlm.nih.gov/pubmed/8691496" target="_blank">www.ncbi.nlm.nih.gov - Khan UD. Mondor disease: a case report and review of the literature. Aesthet Surg J 2009.
https://www.ncbi.nlm.nih.gov/pubmed/19608071" href="https://www.ncbi.nlm.nih.gov/pubmed/19608071" target="_blank">www.ncbi.nlm.nih.gov - Öztürk H. Penile Mondor's disease. Basic Clin Androl 2014.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4349227/" href="https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4349227/" target="_blank">www.ncbi.nlm.nih.gov - Leon L, Giannoukas AD, Dodd D et al. Clinical significance of superficial vein thrombosis. Eur J Vasc Endovasc Surg 2005; 29: 10-7. PubMed
- Decousus H, Epinat M, Guillot K et al. Superficial vein thrombosis: risk factors, diagnosis, and treatment. Opin Pulm Med 2003; 9: 393-7. PubMed
- Neubauer-Geryk J. et al. Zakrzepica żył powierzchownych. Forum Medycyny Rodzinnej 2018, tom 12, nr 3, 99–101 journals.viamedica.pl
- van Doormaal FF, Atalay S, Brouwer HJ, van der Velde EF, Büller HR, van Weert HC. Idiopathic superficial thrombophlebitis and the incidence of cancer in primary care patients. Ann Fam Med 2010; 8: 47-50. PubMed
- Cesarone MR, Belcaro G, Agus G et al. Management of superficial vein thrombosis and thrombophlebitis: status and expert opinion document. Angiology 2007; 58(suppl 1): 7-15.
https://www.ncbi.nlm.nih.gov/pubmed/17478877" href="https://www.ncbi.nlm.nih.gov/pubmed/17478877" target="_blank">www.ncbi.nlm.nih.gov - Nasr H, Scriven JM. Superficial thrombophlebitis (superficial venous thrombosis). . 2015. www.bmj.com
- Decousus H, Leizorovicz A. Superficial thrombophlebitis of the legs: still a lot to learn. J Thromb Haemost 2005; 3: 1149-51. PubMed
- Di Nisio M, Wichers IM, Middeldorp S. Treatment for superficial thrombophlebitis of the leg. Cochrane Database of Systematic Reviews 2018; 2: Art. No.: CD004982. DOI: 10.1002/14651858.CD004982.pub6.
http://www3.interscience.wiley.com/cochrane/mainSearch?mode=startsearch&Query1=Treatment for superficial thrombophlebitis of the leg&zones1=article-title&opt1=AND&Query2=&zones2=article-title&opt2=AND&Query3=&zones3=author&opt3=AND&Query4=&zones4=abstract&opt4=AND&Query5=&zones5=keywords&products=all&unitstatus=none&FromYear=&ToYear=&x=22&y=13" href="http://www3.interscience.wiley.com/cochrane/mainSearch?mode=startsearch&Query1=Treatment for superficial thrombophlebitis of the leg&zones1=article-title&opt1=AND&Query2=&zones2=article-title&opt2=AND&Query3=&zones3=author&opt3=AND&Query4=&zones4=abstract&opt4=AND&Query5=&zones5=keywords&products=all&unitstatus=none&FromYear=&ToYear=&x=22&y=13" target="_blank">The Cochrane Library - Belcaro G, Nicolaides AN, Errichi BM et al. Superficial thrombophlebitis of the legs: a randomized, controlled, follow‐up study. Angiology 1999;50(7):523‐9. PMID: 10431991
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=10431991[uid]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=10431991[uid]" target="_blank">PubMed - Boehler K, Kittler H, Stolkovich S and Tzaneva S. Therapeutic effect of compression stockings versus no compression on isolated superficial vein thrombosis of the legs: a randomized clinical trial. EJVES 2014; 48: 465-471. PMID: 25116277
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=25116277[uid]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=25116277[uid]" target="_blank">PubMed - Di Nisio M, Wichers IM, Middeldorp S. Treatment for superficial thrombophlebitis of the leg. Cochrane Database Syst Rev 2013 Apr 30;4:CD004982 Cochrane (DOI)
- Decosus H, Prandoni P, Mismetti P, et al. Fondaparinux for the treatment of superficial-vein thrombosis in the legs. N Engl J Med 2010; 363: 1222-32. New England Journal of Medicine
- Beyer‐Westendorf J, Schellong SM, Gerlach H, Rabe E, Weitz JI, Jersemann K, et al. Prevention of thromboembolic complications in patients with superficial‐vein thrombosis given rivaroxaban or fondaparinux: the open‐label, randomised, non‐inferiority SURPRISE phase 3b trial. Lancet Haematology 2017;4(3):e105‐13. PMID: 28219692
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=28219692[uid]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=28219692[uid]" target="_blank">PubMed - Hsieh HF: Graduated compression stockings as prophylaxis for flight-related venous thrombosis: systematic literature review. J Adv Nurs 2005; 51, 83-98. PMID: 15941464
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=15941464[uid]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=15941464[uid]" target="_blank">PubMed - Scurr JH, Machin SJ, Bailey-King S et al. Frequency and prevention of symptomatic deep vein thrombosis in long-haul flights: a randomized trial. Lancet 2001; 357: 1485-1489. PMID: 11377600
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=11377600[uid]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=11377600[uid]" target="_blank">PubMed - Decousus H, Quéré I, Presles E, et al. Superficial venous thrombosis and venous thromboembolism: a large, prospective epidemiologic study. Ann Intern Med 2010; 152: 218-24.
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Ann Intern Med [ta]+AND+152[vol]+AND+218[page]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Ann Intern Med [ta]+AND+152[vol]+AND+218[page]" target="_blank">PubMed
Autorzy
- Grzegorz Margas, Dr n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński w Krakowie (recenzent)
- Adam Windak, Prof dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum (redaktor)
- Thomas M. Heim, lekarz medycyny, dziennikarz naukowy, Fryburg
- Katrin Metz, lekarz rodzinny, Berlin