Informacje ogólne
Definicja, obraz kliniczny
- Mianem zatorowości płucnej (ZP) określa się częściowe lub całkowite zamknięcie światła tętnicy płucnej spowodowane
skrzepemzakrzepami krwi z - Pochodzenie czopa zatorowego
- Najczęściej (w
powskutek zakrzepicy żył głębokich - rzadko z
- Powstawaniu zatorów sprzyjają centralne cewniki żylne i
sondyelektrody stymulatora serca.
- Powstawaniu zatorów sprzyjają centralne cewniki żylne i
- Najczęściej (w
- Rozpoznanie utrudniają często niejednoznaczne, nieswoiste objawy lub choroby współwystępujące.
- W
- Wczesna śmiertelność zależy od rozległości ZP, występowania i
- Wczesna śmiertelność zależy od rozległości ZP, występowania i
- Nawet 90% zgonów następuje w
- Konieczność natychmiastowej i
- dzięki odpowiedniej terapii przeciwkrzepliwej ograniczenie śmiertelności spowodowanej ZP w
Ważne!
- Niezwłoczna weryfikacja każdego klinicznego podejrzenia ZP w
sformułowaniarokowania i- Sam wywiad lekarski i
- Sam wywiad lekarski i
- Wstępna stratyfikacja ryzyka klinicznego ma ogromne znaczenie dla diagnostyki i
- podejrzenie ostrej ZP z
akcji sercakrążenia/reanimacją,(<90 mmhg): wysokie ryzyko>wysokie ryzyko zgonu - podejrzenie ostrej ZP bez wstrząsu ani niedociśnienia:
brakbez wysokiego ryzyka zgonu - W
Epidemiologia
- Zapadalność1
- ZP jest trzecią najczęściej występującą chorobą sercowo-naczyniową z
- ZP jest trzecią najczęściej występującą chorobą sercowo-naczyniową z
- Chorobowość2-4
- ZP jest w
post mortem pierwotną przyczyną 3–5% wszystkich zgonów.- Tylko w
- Tylko w
- ZP jest w
- U
kszonykszoneodsetekryzyko nawrotów5. - Choroba częściej dotyka pensjonariuszy domów spokojnej starości i
- W
latr.ż.6.
- W
Etiologia i patogeneza
- „Sprowokowana” ZP
w warunkachmawystępowaniamiejsce przy obecności przemijającego lub odwracalnego czynnika ryzyka w- przemijające czynniki ryzyka:
OperacjaoperacjaHospitalizacjahospitalizacja- unieruchomienie
- długie podróże
- ciąża
- doustne środki antykoncepcyjne
- hormonalna terapia zastępcza (HTZ)
- przemijające czynniki ryzyka:
- U
U40% pacjentów występuje niesprowokowana ZP. - Szczególnie w
:ZP często występuje bez stwierdzonej zakrzepicy żył głębokich7. - Embolizacja jest możliwa również po powstaniu skrzepliny w
Patofizjologia
- Układ krążenia
- zwiększony naczyniowy opór płucny w
- zwyżka ciśnienia w
- przeciążenie prawej komory serca (RV) spowodowane wzrostem oporu i
- kompensacja przez prawą komorę możliwa tylko do poziomu średniego ciśnienia w
- zależnie od stopnia obciążenia powiększenie prawej komory z
- przemieszczenie przegrody międzykomorowej z
- przy postępującej niewydolności serca niedociśnienie aż do wstrząsu/zatrzymania
akcji sercakrążenia
- zwiększony naczyniowy opór płucny w
- Wymiana gazowa
- hipoksemia i
- zwężenie w
nao podłożu neurohumoralnym ze zwiększonym oporem oddechowym - utrata surfaktantu ze zmniejszoną podatnością płuc
- hipoksemia i
Czynniki predysponujące
- Silne czynniki ryzyka (iloraz szans
>>10)- złamanie w
- hospitalizacja z
- wymiana stawu biodrowego lub kolanowego
- poważny uraz
- zawał serca (w
- przebyta żylna choroba zakrzepowo-zatorowa
- uszkodzenie rdzenia kręgowego
- złamanie w
- Umiarkowane czynniki ryzyka (iloraz szans 2–9)
- artroskopowa operacja stawu kolanowego
- zaburzenia autoimmunologiczne
- przetoczenie krwi
- cewnikowanie żył centralnych
- cewniki i
- chemioterapia
- niewydolność serca lub płuc
- udar z
- substancje stymulujące erytropoezę
- zakażenie (zwłaszcza zapalenie płuc, zakażenie układu moczowego, zakażenie HIV)
- przewlekła zapalna choroba jelit
- nowotwór złośliwy (wyższe ryzyko w
- zapłodnienie in vitro
- przyjmowanie doustnych leków antykoncepcyjnych
- hormonalna terapia zastępcza (zależnie od składu)
- połóg
- zakrzepica żył powierzchownych
- trombofilia
- Słabe czynniki ryzyka (iloraz szans <2)><2)
- unieruchomienie w
>>3 dni - cukrzyca
- nadciśnienie tętnicze
- bezruch spowodowany długim siedzeniem (np. długie podróże samochodem lub samolotem)
- zaawansowany wiek
- laparoskopowe zabiegi chirurgiczne (np. cholecystektomia)
- otyłość
- ciąża
- żylaki
- unieruchomienie w
ICD-10
- I26 Zator płucny
Diagnostyka
Informacje ogólne
- Wiele przypadków ZP pozostaje
niezauważonychnierozpoznanych.- Objawy i
- Objawy i
- Warto pamiętać: możliwe rozpoznanie różnicowe w
- zwłaszcza jeśli występują czynniki predysponujące
- zwłaszcza jeśli występują czynniki predysponujące
- Często nic nie wskazuje na zakrzepicę żył głębokich.
- Częste choroby współwystępujące utrudniające rozpoznanie
Wywiad lekarski
- Pytania o
- najczęstsze objawy:
- ból w
- duszność (79%)
- tachypnoe (57–64%)
- Jeden z
- ból opłucnowy w
- ból w
- rzadsze objawy:
- kaszel (43%)
- bó
lel kończyn dolnych (35–42%) - tachykardia (26–37%)
- krwioplucie (6%)
- najczęstsze objawy:
- Nagłe wystąpienie
Kontekstwystąpienia objawów: zmiana pozycji?dolegliwości- Powtarzające się epizody (zwiększają prawdopodobieństwo zatorowości płucnej)
- Systematyczny wywiad uwzględniający czynniki predysponujące (patrz rozdział Czynniki predysponujące)
Badanie przedmiotowe
Obserwacja
- Tachypnoe, niepokój, zmęczenie
- Możliwe poszerzenie żył szyjnych w
- Obrzęk jednej nogi może być objawem ZŻG
Ciśnienie tętnicze/puls
- Często tachykardia, zależnie od rozległości ZP ciśnienie prawidłowe lub obniżone
Osłuchiwanie
- Najczęściej brak objawów lub wyniki nieswoiste
- W
Podstawowa diagnostyka
- Obejmuje parametry życiowe, EKG oraz D-dimery; RTG klatki piersiowej głównie jako diagnostyka różnicowa (zmiany typowe dla ZP rzadkie w
- Każdy parametr z
- Jednak wszystkie razem są ważne we wstępnej ocenie sytuacji klinicznej.
- Każdy parametr z
Ocena „prawdopodobieństwa klinicznego” ZP
- „Prawdopodobieństwo kliniczne” ZP (prawdopodobieństwo przed wykonaniem badania) decyduje o
- Ocena na podstawie wstępnej oceny klinicznej i
Określenie klinicznego prawdopodobieństwa zatorowości płucnej: skala Wellsa
- Najlepiej przebadano i
poprawionzmodyfikowaną skalę genewską11-12 - Skala Wellsa cechuje się większą trafnością niż skala genewska13-14.
- Skala Wellsa obejmuje elementy wywiadu lekarskiego, badania fizykalnego i
- Oprócz wersji pierwotnej istnieje także wersja uproszczona.
- Prawdopodobieństwo kliniczne można ocenić na podstawie modelu trzypoziomowego (ryzyko ZP niskie/pośrednie/wysokie) lub dwupoziomowego (ZP mało prawdopodobna/prawdopodobna).
- Dokumentacja prawdopodobieństwa klinicznego jest ważna, ponieważ decyduje o
Ocena klinicznego prawdopodobieństwo wystąpienia ZP: skala Wellsa1,11
- Patrz Tabela
Dalsze postępowanie diagnostyczne
Podejrzenie ZP bez wstrząsu ani niedociśnienia1
- Niskie lub pośrednie prawdopodobieństwo kliniczne (ZP mało prawdopodobna)
- oznaczenie
- D-dimery prawidłowe: bez żadnego specyficznego leczenia
- D-dimery podwyższone:
Angiografiaangiografia tomografii komputerowej (TK)- angiografia TK bez zmian: bez antykoagulacji
- zmiany w
angiografiaangiografii TK:Leczenieleczenie przeciwkrzepliwe
- Przy ≤4 w
- oznaczenie
- Wysokie prawdopodobieństwo kliniczne (lub prawdopodobna ZP)
- Angiografia TK
- angiografia TK bez zmian: bez antykoagulacji
- zmiany w
angiografiaangiografii TK: leczenie przeciwkrzepliwe
- przy wysokim prawdopodobieństwie klinicznym (≥7 punktów w
Podejrzenie ZP ze wstrząsem lub niedociśnieniem1
-
- przy natychmiastowym dostępie do
angiografiaangiografii TK — wykonanieangiografiaangiografii TK - angiografia TK bez zmian: poszukiwanie innych przyczyn niestabilności hemodynamicznej
- zmiany w
angiografiaangiografii TK: przywrócenie prawidłowej perfuzji płucnej (przede wszystkim tromboliza, alternatywnie leczenie chirurgiczne lub przezcewnikowe)
- przy natychmiastowym dostępie do
- Przy braku natychmiastowej dostępności
angiografiaangiografii TK — echokardiografia przezklatkowa - brak cech przeciążenia prawej komory serca: poszukiwanie innych przyczyn niestabilności hemodynamicznej
- przeciążenie prawej komory serca: przywrócenie prawidłowej perfuzji płucnej (przede wszystkim tromboliza, alternatywnie leczenie chirurgiczne lub przezcewnikowe)
Podejrzenie ZP w ciąży1
- Skale określające prawdopodobieństwo kliniczne są w
- W
- Według tej skali przy klinicznym prawdopodobieństwie zatorowości płucnej i
- a jeśli nie ma objawów klinicznych,
stosujeoznacza się stężenie D-dimerów
- Według tej skali przy klinicznym prawdopodobieństwie zatorowości płucnej i
- W
- Niski poziom
- Stężenie D-dimerów rośnie w
- Stężenie D-dimerów rośnie w
- Jedynymi wiarygodnymi badaniami w
- Jeśli przy podejrzeniu ZP potwierdzone zostanie rozpoznanie
- Według przeglądu systematycznego Cochrane odpowiednim narzędziem diagnostycznym jest zarówno angio-TK płuc, jak i
Diagnostyka różnicowa
- Ostry zawał mięśnia sercowego
- Ostre zapalenie osierdzia (pericarditis)
- Obrzęk płuc
- Rozwarstwienie aorty
zapalenieZapalenie płuc- Samoistna odma opłucnowa
- Zapalenie opłucnej, nieswoiste
- Hiperwentylacja
- Astma
zaostrzenieZaostrzenie POChP- Ostry brzuch (z
- Wstrząs
Badania w praktyce lekarza rodzinnego
- EKG
- zespół S1Q3T3 (S w
- ujemny załamek T w
- możliwy niepełny lub całkowity blok prawej odnogi pęczka Hisa
nierzadkoNierzadko jedyną zmianą w- tak jak RTG klatki piersiowej, głównie w
- zespół S1Q3T3 (S w
- RTG klatki piersiowej
- RTG klatki piersiowej przede wszystkim jako diagnostyka różnicowa
- przy dużych zatorach płucnych ewentualnie poszerzenie tętnic płucnych, ograniczona perfuzja zajętych
odcinksegmentów
- Oznaczenie D-dimerów
- Badanie zaleca się w
- niemal 100% ujemnej wartości predykcyjnej
- ważne uzupełniające narzędzie diagnostyczne w
- Badanie zaleca się w
Wartość różnych procedur diagnostycznych
Badania laboratoryjne
- D-dimery
- Decyzja o
- Jeśli prawdopodobieństwo kliniczne jest niskie/pośrednie, a
- na oddziale ratunkowym czułość 96–98%, swoistość niska (ok. 45%)
- wysoka ujemna wartość predykcyjna (niemal 100%)
- niska dodatnia wartość predykcyjna (podwyższony poziom D-dimerów m.in. przy zakażeniach, nowotworach złośliwych, krwawieniach, urazach, zabiegach chirurgicznych, ciąży)
- Wyraźnie podwyższony poziom D-dimerów ma wyższą dodatnią wartość predykcyjną dla ZP w
- Decyzja o
- Gazometria krwi tętniczej
- niska czułość i
- ważna w
- niska czułość i
- Troponina
- brak wartości diagnostycznej
- znaczenie prognostyczne w
- BNP, NT-proBNP
- brak wartości diagnostycznej
- znaczenie prognostyczne w
- Diagnostykatrombofilii
- do rozważenia w
- w
- przy nawracającej ZP
- w
- w
- Oporność na aktywowane białko
- do rozważenia w
Diagnostyka obrazowa
- Angiografia TK (wielowarstwowa spiralna tomografia)
- odpowiednia do wykrywania i
- procedura podstawowa w
- czułość ponad 90%, swoistość 90–100%
- stosowanie u
- odpowiednia do wykrywania i
- Scyntygrafia wentylacyjno-perfuzyjna
- odpowiednia do wykrywania i
- U
- alternatywa dla TK w
- uczulenia na środki kontrastowe, niewydolności nerek
- ciąży (mniejsze narażenie na promieniowanie)1,19-20
- Zastosowanie SPECT ogranicza liczbę niediagnostycznych wyników obrazowych1.
- odpowiednia do wykrywania i
- Angiografia płucna
- przez długi czas złoty standard, dziś niemal bez wartości diagnostycznej
- w
- Angiografia RM
- jeszcze niedostatecznie opracowana (niska czułość, wysoki odsetek obrazów niediagnostycznych)1
- Echokardiografia
- rozpoznanie poszerzenia/dysfunkcji prawej komory serca
- wartość badania echokardiograficznego zależna od sytuacji hemodynamicznej pacjentów
- U
- Nie należy do podstawowej diagnostyki u
- u
- U
- rozpoznanie poszerzenia/dysfunkcji prawej komory serca
- Ultrasonograficzny test uciskowy żył kończyn dolnych
- rozpoznanie zakrzepicy żył głębokich
nogikończyny dolnej - Jeśli u
- rozpoznanie zakrzepicy żył głębokich
Wskazania do skierowania do hospitalizacji
- W
- decyzja o
- decyzja o
Terapia
Cele terapii
- Zapobieganie przedwczesnej śmierci
- Poprawa perfuzji płuc
- Unikanie nawrotów
- Dodatkowe informacje w
Opcje leczenia w fazie ostrej
- Pozajelitowa terapia przeciwkrzepliwa
- heparyny drobnocząsteczkowe (HDCz), alternatywnie heparyna niefrakcjonowana (HNF) lub fondaparynuks przez 5–10 dni
- przy średnim lub wysokim prawdopodobieństwie ZP wdrożenie leczenia jeszcze przed zakończeniem diagnostyki
leczenieLeczenie "na zakłdkadkę" stosuje się wstosowanialeczenia antagonistówą witaminy
- Doustne leczenie przeciwkrzepliwe
- antagoniści witaminy
- nowe (NOAC) lub bezpośrednie (DOAC) doustne leki przeciwkrzepliwe jako alternatywa dla antagonistów witaminy
- dabigatran (inhibitor trombiny) lub edoksaban (inhibitor czynnika Xa): po wysyceniu heparyną bez leczenia "na zakładkę," od 5., 6. lub 7. dnia podawanie dabigatran (2
- rywaroksaban lub apiksaban (inhibitory czynnika Xa): natychmiastowe rozpoczęcie leczenia (bez pozajelitowego podawania heparyny) rywaroksabanem (2
- dabigatran (inhibitor trombiny) lub edoksaban (inhibitor czynnika Xa): po wysyceniu heparyną bez leczenia "na zakładkę," od 5., 6. lub 7. dnia podawanie dabigatran (2
- antagoniści witaminy
- Tromboliza — podstawowe leczenie reperfuzyjne we wstrząsie/niedociśnieniu
- Skuteczność trombolizy ogólnoustrojowej została udowodniona ponad wszelką wątpliwość.
- Dostępne są
rekombinowanerekombinowanytkankowetkankowyaktywatoryaktywator plazminogenu (rt-PA) , streptokinaza i - znaczne ryzyko krwawienia wewnątrzczaszkowego
- Embolektomia chirurgiczna
- przy przeciwwskazaniach do lizy lub po niepowodzeniu lizy
- Przezcewnikowe leczenie interwencyjne
- przy przeciwwskazaniach do lizy lub po niepowodzeniu lizy
- metody mechaniczne: trombektomia rotacyjna, aspiracyjna, hydrodynamiczna lub z
- Filtr do żyły głównej dolnej ("IVC filter")21
- opcja w
- Często występują zarówno wczesne, jak i
- Według retrospektywnego amerykańskiego badania kohortowego zastosowanie filtra do żyły głównej u
- opcja w
Grupy specjalne
- U
- Leczenie przeciwkrzepliwe
- W
- W
- Nie podawać w
- W
- W
- NOAC ze względu na brak badań są przeciwwskazane w
- ZP wymaga leczenia przeciwkrzepliwego przez całą ciążę oraz później, w
- w
- w
- Leczenie przeciwkrzepliwe
- Choroba nowotworowa
- leczenie za pomocą HDCz przez co najmniej 3–6 miesięcy1
- po 3–6 miesiącach indywidualna decyzja o
- Alternatywą dla HDCz jest stosowanie NOAC, zalecane także przez co najmniej 3–6 miesięcy18.
- prawdopodobnie brak istotnych różnic pomiędzy poszczególnymi NOAC
- stałe leczenie przeciwkrzepliwe lub do czasu wyleczenia choroby nowotworowej1
- Choroby nowotworowe są czynnikiem ryzyka niekorzystnego przebiegu po ostrej ZP1.
- Ciężkie zaburzenia czynności nerek (eGFR <30 ml min 1,73 m>2)
- dawka wysycająca heparyny niefrakcjonowanej (kontrola aPTT) lub HDCz, następnie antagonista witaminy
- VKA można również stosować w
- Dabigatran jest przeciwwskazany u
tychpacjentów z klirensem kreatyniny (CrCl) < 30 ml/min. Apiksaban, edoksaban iniesązalecaneprzeciwwskazane przyeGFRCrCl <15 ml min 1,73 m>< 15 ml/min2
- dawka wysycająca heparyny niefrakcjonowanej (kontrola aPTT) lub HDCz, następnie antagonista witaminy
- Zaburzenia czynności wątroby
- Przed rozpoczęciem leczenia NOAC należy oznaczyć enzymy wątrobowe (ALT, AST).
- Pacjenci z
- W
według informacji specjalistycznych,VKA i
Stratyfikacja ryzyka1
- Po rozpoznaniu, do celów strategii leczenia skorygowanej o
- stan hemodynamiczny
- skalę ryzyka klinicznego (
Pulmonary Embolism Severity Index — PESI) - Patrz Tabela
Pulmonary Embolism Severity Index ). - czynność prawej komory serca (Echo, TK)
- biomarkery (troponina, BNP)
Strategia leczenia w zależności od ryzyka1
- Wysokie ryzyko (wstrząs
- reperfuzja (tromboliza, embolektomia chirurgiczna lub przezcewnikowa)
- Średnio wysokie ryzyko (stabilne krążenie, PESI III–IV, dysfunkcja prawej komory, biomarkery dodatnie)
- leczenie przeciwkrzepliwe, monitorowanie, ewentualnie reperfuzja ratunkowa w
- Korzyści z
- Korzyści z
- leczenie przeciwkrzepliwe, monitorowanie, ewentualnie reperfuzja ratunkowa w
- Średnio niskie ryzyko (stabilne krążenie, PESI III–IV, dysfunkcja prawej komory lub biomarkery mogą być dodatnie)
- leczenie przeciwkrzepliwe, hospitalizacja
- Niskie ryzyko (stabilne krążenie, PESI I–II, prawidłowa funkcja prawej komory, biomarkery ujemne)
- leczenie przeciwkrzepliwe, rozważyć wczesny wypis.
Profilaktyka wtórna z zastosowaniem antagonistów witaminy K lub NOAC
- antagoniści witaminy
- docelowy INR 2–3
- Przed operacją albo inwazyjną procedurą konieczne może być przerwanie doustnej
- Przed operacją albo inwazyjną procedurą konieczne może być przerwanie doustnej
- docelowy INR 2–3
- Nowe lub bezpośrednie doustne antykoagulanty (NOAC lub DOAC): Skuteczność NOAC jest porównywalna do skuteczności antagonistów witaminy
.- rywaroksaban
- 2
- 2
- apiksaban
- 2
- 2
- edoksaban
- po początkowym leczeniu przeciwkrzepliwym drogą pozajelitową przez co najmniej 5 dni, edoksaban 60
- po początkowym leczeniu przeciwkrzepliwym drogą pozajelitową przez co najmniej 5 dni, edoksaban 60
- dabigatran
- po początkowym leczeniu przeciwkrzepliwym drogą pozajelitową przez co najmniej 5 dni, dabigatran 2
- po początkowym leczeniu przeciwkrzepliwym drogą pozajelitową przez co najmniej 5 dni, dabigatran 2
- Uwaga: konieczne dostosowanie dawki NOAC albo w
- rywaroksaban
- Zalety i
. - DOAC nie należy stosować zamiast VKA u
dobrzeDobrze odpowiadających na VKA lub takich, u>>70% czasu).- przy braku pewności co do przestrzegania zaleceń
- z
- przy ciężkich zaburzeniach czynności nerek (CrCl <30 <30 ml min)>
stosującychml/minedoksabandlaz czynnościądabigatranu,nerekdlaw górnym zakresie normy (wedpozostaługUS Food and Drug Administration[FDA] przeciwwskazanie przyych CrCl>95<15 ml/min.)- przyjmujących leki, dla których jako inhibitorów lub induktorów cytochromu P450-3A4 (CYP3A4) i
- z
- DOAC zamiast VKA można stosować tylko po przeprowadzeniu dokładnej oceny.
- przy umiarkowanym upośledzeniu funkcji nerek (CrCl 30–50
- w
- przy umiarkowanym upośledzeniu funkcji nerek (CrCl 30–50
- DOAC mogą być opcją zamiast VKA dla pacjentów
- potrzebujących doustnej antykoagulacji prawdopodobnie tylko przez krótki czas (np. do 3 miesięcy)
- z
- przy zwiększonym ryzyku wystąpienia swoistych interakcji lekowych lub pokarmowych w
- ze znaczącymi wahaniami poziomu INR mimo regularnego stosowania VKA, u
- Po 3–6 miesiącach ponowna ocena potrzeby leczenia, czasu trwania leczenia, stosowanej substancji
decyzjaDecyzja podejmowana jest zawsze w- Wszystkie NOAC zostały formalnie dopuszczone do stosowania również w
- Pacjenci powinni otrzymać kartę informacyjną z
Czas trwania terapii przeciwkrzepliwej
- Patrz artykuł Leczenie przeciwkrzepliwe.
- U
- Po 3–6 miesiącach należy podjąć decyzję o
Wytyczne: czas leczenia przeciwkrzepliwego1
Pacjenci z ZP
- Leczenie przeciwkrzepliwe przez ≥3 miesiące jest zalecane u
(zalecenie I/A). - U
(I/B). - Doustne leczenie przeciwkrzepliwe o
(I/B). - U
(I/B). - U
(IIa/A). - Przedłużoną doustną antykoagulację na czas nieokreślony należy rozważyć u
- jeśli jest związany z
(IIa/C) - jeśli jest związany ze słabym przemijającym lub odwracalnym czynnikiem ryzyka
(IIa/C)
- jeśli jest związany z
- Jeśli u
(IIa/A)należy rozważyć zmniejszenie dawki NOAC apiksabanu (2,5) (IIa/A). - U
(IIb/B).
Pacjenci z aktywną chorobą nowotworową
- U
(IIa/A). - U
(IIa/B).
OdwracalnośćOdwracanie działania w razie krwawienia
HDCz
OdwracalnośćOdwracanieprotaminza pomocą protaminy- Ze względu na osłabione wiązanie HDCz tylko ok. 50% (np. enoksaparyna) do 85% (np. tinzaparyna) aktywności anty-Xa można zneutralizować protaminą.
- Rekombinowane białko andeksanet alfa, przeznaczone głównie do
antagonizowaniaodwracania działania NOAC z
Antagoniści witaminy K
- Witamina K: 5–20
- Koncentrat czynników zespołu protrombiny (PCC)30
- Osocze świeżo mrożone (FFP)30
NOAC
- Do 2015
- Dabigatran (inhibitor czynnika IIa)
- 2015 r. — dopuszczenie do obrotu idarucizumabu jako antidotum dla dabigatranu
- Rywaroksaban, apiksaban, edoksaban (inhibitory czynnika Xa (FXa))
- 2019 r. — warunkowe dopuszczenie do obrotu andeksanetu alfa jako antidotum dla apiksabanu i
- Andeksanet alfa jest rekombinowaną cząsteczką o wysokim powinowactwie do czynnika Xa.
- konkurencyjne hamowanie antagonistów czynnika Xa
- Zastosowanie bolusa, a
powodująpowoduje szybki i
- Dodatkowa korzyść stosowania andaksanetu alfa nie została udowodniona z powodu niewystarczających danych.
- 2019 r. — warunkowe dopuszczenie do obrotu andeksanetu alfa jako antidotum dla apiksabanu i
- Podanie kompleksu protrombiny w
Pacjenci leczeni przeciwkrzepliwo poddawani zabiegom stomatologicznym
- Standardowe zabiegi stomatologiczne o
Leczenie antagonistami witaminy K
- Oznaczenie INR 2 dni przed zabiegiem i
- Jeśli INR jest górnym zakresie terapeutycznym, należy przejściowo zmniejszyć dawkę, aby obniżyć INR do dolnego zakresu terapeutycznego.
Leczenie NOAC
- Kontynuacja leczenia i
- Jeśli w
Zalecenia dotyczące leczenia stomatologicznego
- Standardowe zabiegi w
- przy wysokim ryzyku zakrzepowo-zatorowym należy wykonywać bez przerywania leczenia przeciwkrzepliwego
- przy niskim lub średnim ryzyku zakrzepowo-zatorowym z
- W
- Działanie antagonistów witaminy
- Działanie antagonistów witaminy
- W
- dłuższy odstęp czasu w
- dłuższy odstęp czasu w
- U
- Monoterapię niskimi dawkami ASA w
- Monoterapię niskimi dawkami ASA w
- W
przestrzenijejzaszczękowejsąsiedztwie) leczenie powinno być prowadzone przez lekarza specjalistę w
Przebieg, powikłania i rokowanie
Przebieg
- We wczesnej fazie śmiertelność wynosi około 10%; do 90% zgonów dochodzi w
- Dalszy przebieg zależy głównie od rozległości ZP, ale jest bardzo zmienny w
- Zwykle zatory ustępują w
- Rozwój przewlekłego zakrzepowo-zatorowego
Powikłania
- Nawracająca ZP
- W
- W
- Krwawienia
- Częstość zależy od wieku, chorób podstawowych, poziomu antykoagulacji i
- Częstość zależy od wieku, chorób podstawowych, poziomu antykoagulacji i
- Przewlekłe zakrzepowo-zatorowe nadciśnienie płucne35
Rokowanie
śŚmiertelności
- Wysoka śmiertelność przy masywnej zatorowości (30–50%)36
- Śmiertelność nieleczonej ZP do 30%
- Śmiertelność spada do 1–4% przy szybkim rozpoznaniu i
- Analizy trendów czasowych wskazują na spadek śmiertelności wskutek ostrej ZP, co może być spowodowane skuteczniejszym leczeniem i
Predykatory złego rokowania (Geneva Prognostic Index )
- Choroba nowotworowa
- Niewydolność serca
- Przebyta
- Niedociśnienie
- Hipoksemia
- ZŻG w
Indeks ciężkości
- Patrz Tabela
Pulmonary Embolism Severity Index ). - Tabelę można również wykorzystywać w
Dalsze postępowanie
- Dalsze postępowanie u
Diagnostyka nowotworów w zakrzepicy żylnej niewiadomego pochodzenia
- W
- Wybór działań diagnostycznych zależy od wywiadu lekarskiego oraz układu ryzyka typowego dla wieku i
- Około 15% pacjentów z
- Decyzję o
- Dalsze postępowanie może obejmować: USG jamy brzusznej, RTG klatki piersiowej, TK jamy brzusznej/klatki piersiowej.
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- Ogólnie o
- O
- Preparaty łączone (doustne środki antykoncepcyjne) nie są zalecane pacjentkom po zatorowości płucnej, także jako substytucja estrogenów w
- O
Informacje dla pacjentów w Deximed
- Zatorowość płucna (skrzep krwi w
- Podwyższona krzepliwość krwi (skłonności do tworzenia się skrzeplin)
Ilustracje
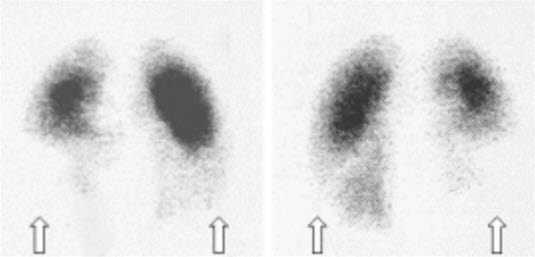
Zatorowość płucna — scyntygrafia perfuzyjna
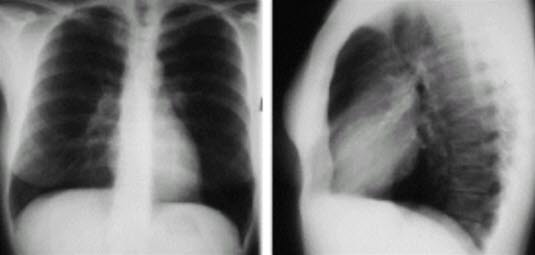
Zatorowość płucna — RTG
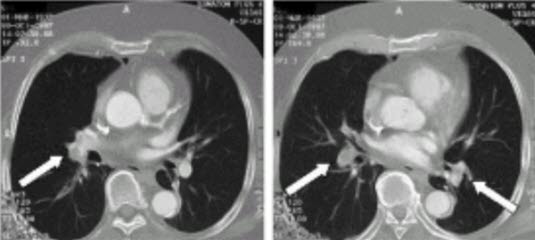
Zatorowość płucna — spiralna TK
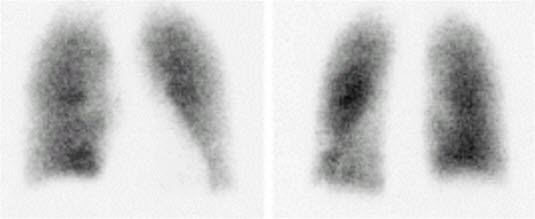
Zatorowość płucna — scyntygrafia wentylacyjna
Źródła
Wytyczne
- European Society of Cardiology (Europejskie Towarzystwo Kardiologiczne, ESC). Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (Wytyczne dotyczące diagnostyki i
- National Institute for Health and Care Excellence. Venous thromboembolic diseases: diagnosis, management and thrombophilia testing (Żylna choroba zakrzepowo-zatorowa: diagnostyka, leczenie i
Piśmiennictwo
- Konstantinides S, Meyer G, Becattini C, et al. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS). Eur Heart J 2020; 41: 543-603. doi:10.1093/eurheartj/ehz405
http://dx.doi.org/10.1093/eurheartj/ehz405" href="http://dx.doi.org/10.1093/eurheartj/ehz405" target="_blank">DOI - Hansson PO, Welin L, Tibblin G, et al.. Deep vein thrombosis and pulmonary embolism in the general population. Arch Intern Med 1997; 157: 1665-70.
https://www.ncbi.nlm.nih.gov/pubmed/9250227" href="https://www.ncbi.nlm.nih.gov/pubmed/9250227" target="_blank">www.ncbi.nlm.nih.gov - Silverstein m, Heit JA et al. Trends in the incidence of deep vein thrombosis and pulmonary embolism: a 25-year population-based study. Arch Intern Med. 1998 Mar 23; 158(6): 585-93.
https://www.ncbi.nlm.nih.gov/pubmed/9521222 " href="https://www.ncbi.nlm.nih.gov/pubmed/9521222 " target="_blank">www.ncbi.nlm.nih.gov - Karwinski B, Svendsen E. Comparison of clinical and postmortem diagnosis of pulmonary embolism. J Clin Pathol 1989; 42: 135-9. PubMed
- Douketis J, Tosetto A, Marucci M, et al. Risk of recurrence after venous thromboembolism in men and women: patient level meta-analysis. BMJ 2011; 342: d813.
http://www.bmj.com/content/342/bmj.d813" href="http://www.bmj.com/content/342/bmj.d813" target="_blank">www.bmj.com - Apenteng PN, Hobbs FR, Roalfe A, et al. Incidence of venous thromboembolism in care homes: a prospective cohort study. Br J Gen Pract 2017 Feb; 67 (655): e130-e137. pmid:28093420
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=28093420[uid]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=28093420[uid]" target="_blank">PubMed - Velmahos GC, Spaniola K, Tabbara M, et al. Pulmonary embolism and deep venous thrombosis in trauma: are they related?. Arch Surg 2009; 144: 928-32. PubMed
- Robert-Ebadi H, Le Gal G, Couturaud FCM et al. Differenses in clinical presentation of pulmonary embolism in women and men. J Thromb Haemost 2010; 8: 693-8. PubMed
- Wells PS. Integrated strategies for the diagnosis of venous thromboembolism. J Thromb Haemost 2007; 5 (suppl. 1): 41-50.
https://www.ncbi.nlm.nih.gov/pubmed/17635707" href="https://www.ncbi.nlm.nih.gov/pubmed/17635707" target="_blank">www.ncbi.nlm.nih.gov - Pollak, AW, McBane, RD. Succinct review of the new VTE prevention and management guidelines. Mayo Clinic Proceedings 2014; 89, 3; 394-408
https://www.ncbi.nlm.nih.gov/pubmed/24582197" href="https://www.ncbi.nlm.nih.gov/pubmed/24582197" target="_blank">www.ncbi.nlm.nih.gov - Gibson NS, Sohne M, Kruip MJ, et al. Further validation and simplification of the Wells clinical decision rule in pulmonary embolism. Thromb Haemost 2008; 99: 229-34.
https://www.ncbi.nlm.nih.gov/pubmed/18217159" href="https://www.ncbi.nlm.nih.gov/pubmed/18217159" target="_blank">www.ncbi.nlm.nih.gov - Le Gal G, Righini M, Roy P-M et al. Prediction of Pulmonary Embolism in the Emergency department: The revised Geneva Score. Ann Int Med 2006; 144: 166-171.
https://www.ncbi.nlm.nih.gov/pubmed/16461960" href="https://www.ncbi.nlm.nih.gov/pubmed/16461960" target="_blank">www.ncbi.nlm.nih.gov - Hendriksen JMT, Geersin G-J, Lucassen WAM, et al. Diagnostic prediction models for suspected pulmonary embolism: systematic review and independent external validation in primary care. BMJ 2015; 351: h4438. doi:10.1136/bmj.h4438
http://dx.doi.org/10.1136/bmj.h4438" href="http://dx.doi.org/10.1136/bmj.h4438" target="_blank">DOI - Shen J-H, Chen H-L, Chen J-R, et al. Comparison of the Wells score with the revised Geneva score for assessing suspected pulmonary embolism: a systematic review and meta-analysis. J Thromb Thrombolysis 2016; 41: 482-92. pmid:26178041
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=26178041[uid]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=26178041[uid]" target="_blank">PubMed - Geersing G-J, Erkens PMG, Lucassen WAM, et al. Safe exclusion of pulmonary embolism using the Wells rule and qualitative D-dimer testing in primary care: prospective cohort study. BMJ 2012; 345: e6564. BMJ (DOI)
- ATS Guideline – Evaluation of Suspected Pulmonary Embolism in Pregnancy. Radiology 2012; 262 (2): 635-646
https://www.ncbi.nlm.nih.gov/pubmed/22282185" href="https://www.ncbi.nlm.nih.gov/pubmed/22282185" target="_blank">www.ncbi.nlm.nih.gov - van Mens T, Scheres L, de Jong P, et al. Imaging for the exclusion of pulmonary embolism inpregnancy (Review). Cochrane Database of Systematic Reviews 2017;1:1-64. doi:10.1002/14651858.CD011053.pub2
http://dx.doi.org/10.1002/14651858.CD011053.pub2" href="http://dx.doi.org/10.1002/14651858.CD011053.pub2" target="_blank">DOI - National Institute for Health and Care Excellence. Venous thromboembolic diseases: diagnosis, management and thrombophilia testing. NICE Guideline, Stand 2020.
https://www.nice.org.uk/guidance/ng158/chapter/Recommendations" href="https://www.nice.org.uk/guidance/ng158/chapter/Recommendations" target="_blank">www.nice.org.uk - Ridge CA, McDermott S, Freyne BJ, et al. Pulmonary embolism in pregnancy: comparison of pulmonary CT angiography and lung scintigraphy. Am J Roentgenol 2009; 193 (5):1223-7
https://www.ncbi.nlm.nih.gov/pubmed/19843734" href="https://www.ncbi.nlm.nih.gov/pubmed/19843734" target="_blank">www.ncbi.nlm.nih.gov - Shahir K, Goodman LR, Tali A, et al. Pulmonary embolism in pregnancy: CT pulmonary angiography versus perfusion scanning. Am J Roentgenol. 2010; 195 (3): W214-20
https://www.ncbi.nlm.nih.gov/pubmed/20729418" href="https://www.ncbi.nlm.nih.gov/pubmed/20729418" target="_blank">www.ncbi.nlm.nih.gov - The PREPIC Study Group. Eight-year follow-up of patients with permanent vena cava filters in the prevention of pulmonary embolism: the PREPIC (Prevention du Risque d`Embolie Pulmonaire par Interruption Cave) randomized study. Circulation 2005; 112: 416-22.
https://www.ncbi.nlm.nih.gov/pubmed/16009794" href="https://www.ncbi.nlm.nih.gov/pubmed/16009794" target="_blank">www.ncbi.nlm.nih.gov - Bikdeli B, Wang Y, Jimenez D, et al. Association of Inferior Vena Cava Filter Use With Mortality Rates in Older Adults With Acute Pulmonary Embolism. JAMA Intern Med 2018. pmid:30535318
https://www.ncbi.nlm.nih.gov/pubmed?cmd=Search&term=30535318%5Buid%5D" href="https://www.ncbi.nlm.nih.gov/pubmed?cmd=Search&term=30535318%5Buid%5D" target="_blank">www.ncbi.nlm.nih.gov - Bates SM, Greer IA, Middeldorp S, et al. American College of Chest Physicians. VTE, thrombophilia, antithrombotic therapy, and pregnancy: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest. 2012 Feb;141(2 Suppl):e691S-736S
https://www.ncbi.nlm.nih.gov/pubmed/22315276" href="https://www.ncbi.nlm.nih.gov/pubmed/22315276" target="_blank">www.ncbi.nlm.nih.gov - Rodina MT, Pendleton R, Wheeler M, et al. The treatment of venous thromboembolism in special populations Thrombosis Research 2007; 119: 391-402.
https://www.ncbi.nlm.nih.gov/pubmed/16879860" href="https://www.ncbi.nlm.nih.gov/pubmed/16879860" target="_blank">www.ncbi.nlm.nih.gov - Deneux-Tharaux C, Saucedo M, Bouvier-Colle MH. Pulmonary embolism in pregnancy. The Lancet 2010; 375: 1778-1779.
https://www.ncbi.nlm.nih.gov/pubmed/20494721" href="https://www.ncbi.nlm.nih.gov/pubmed/20494721" target="_blank">www.ncbi.nlm.nih.gov - Sharifi M, Bay C, Skrocki L, et al. Moderate pulmonary embolism treated with thrombolysis (from the "MOPETT" Trial). Am J Cardiol 2013; 111: 273-7. PubMed
- Chatterjee S, Chakraborty A, Weinberg I, et al. Thrombolysis for pulmonary embolism and risk of all-cause mortality, major bleeding, and intracranial hemorrhage: a meta-analysis. JAMA 2014; 311: 2414-21. doi:10.1001/jama.2014.5990 DOI
- Spyropoulus AC. To bridge or not to bridge: that’s the question. The argument FOR bridging therapy in patients on oral anticoagulants requiring temporary interruption for elective procedures. J Thromb Thrombolysis 2010; 29: 192-8.
https://www.researchgate.net/publication/38060492_To_bridge_or_not_to_bridge_that_is_the_question_The_argument_FOR_bridging_therapy_in_patients_on_oral_anticoagulants_requiring_temporary_interruption_for_elective_procedures" href="https://www.researchgate.net/publication/38060492_To_bridge_or_not_to_bridge_that_is_the_question_The_argument_FOR_bridging_therapy_in_patients_on_oral_anticoagulants_requiring_temporary_interruption_for_elective_procedures" target="_blank">www.researchgate.net - Connolly S, Milling T, Eikelboom J, et al. Andexanet Alfa for Acute Major Bleeding Associated with Factor Xa Inhibitors. N Engl J Med 2016; 375: 1131-41.
https://www.ncbi.nlm.nih.gov/pubmed/27573206" href="https://www.ncbi.nlm.nih.gov/pubmed/27573206" target="_blank">www.ncbi.nlm.nih.gov - Zareh M, Davis A, Henderson S. Reversal of Warfarin-Induced Hemorrhage in the Emergency Department. West J Emerg Med 2011; 12: 386-392. doi:10.5811/westjem.2011.3.2051
http://dx.doi.org/10.5811/westjem.2011.3.2051" href="http://dx.doi.org/10.5811/westjem.2011.3.2051" target="_blank">DOI - Pollack C, Reilly P, Eikelboom J, et al. Idarucizumab for Dabigatran Reversal. N Engl J Med 2015; 373: 511-520. doi:10.1056/NEJMoa1502000
http://dx.doi.org/10.1056/NEJMoa1502000" href="http://dx.doi.org/10.1056/NEJMoa1502000" target="_blank">DOI - Steffel J, Verhamme P, Potpara TS et al. The 2018 European Heart Rhythm Association Practical Guide on the use of non-vitamin K antagonist oral anticoagulants in patients with atrial fibrillation. European Heart Journal 2018; 16: 1330-39. pmid:30211938
https://www.ncbi.nlm.nih.gov/pubmed/30211938" href="https://www.ncbi.nlm.nih.gov/pubmed/30211938" target="_blank">www.ncbi.nlm.nih.gov - Pengo V, Lensing A, Prins M. Incidence of Chronic Thromboembolic Pulmonary Hypertension after Pulmonary Embolism. N Engl J Med 2004; 350: 2257-64. doi:10.1056/NEJMoa032274
http://dx.doi.org/10.1056/NEJMoa032274" href="http://dx.doi.org/10.1056/NEJMoa032274" target="_blank">DOI - Carrier M, Le Gal G, Wells PS et al. Systematic review: case-fatality rates of recurrent Venous Thromboembolism and major Bleeding Events Among Patients treated for venous Thromboembolism. Ann Intern Med 2010; 152: 578-89.
https://www.ncbi.nlm.nih.gov/pubmed/20439576" href="https://www.ncbi.nlm.nih.gov/pubmed/20439576" target="_blank">www.ncbi.nlm.nih.gov - Klok FA and Huisman MV. Epidemiology and management of chronic thromboembolic pulmonary hypertension. Neth J Med 2010; 68: 347-351.
https://www.ncbi.nlm.nih.gov/pubmed/20876914" href="https://www.ncbi.nlm.nih.gov/pubmed/20876914" target="_blank">www.ncbi.nlm.nih.gov - Reitter SE, Waldhoer T, Mayerhofer M et al. Long-term survival of patients with a history of venous thromboembolism. Ann Hematol 2011 May;90(5):585-94.
https://www.ncbi.nlm.nih.gov/pubmed/21287349" href="https://www.ncbi.nlm.nih.gov/pubmed/21287349" target="_blank">www.ncbi.nlm.nih.gov
Autorzy
- Anetta Undas, Prof. dr hab. n. med., lekarz chorób wewnętrznych, specjalista w zakresie diagnostyki i leczenia chrób zakrzepowo-zatorowych, Uniwersytet Jagielloński Collegium Medicum w Krakowie (recenzent)
- Adam Windak, Prof dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (redaktor)
- Michael Handke, prof. dr hab. med., specjalista chorób wewnętrznych, kardiologii i
- Marlies Karsch-Völk, dr n. med., lekarz rodzinny, Monachium
- Guido Schmiemann, dr n. med., lekarz rodzinny, Brema (recenzja)