Informacje ogólne
Definicja
- Zapalenie w okolicy ścięgna Achillesa lub jego pochewki ścięgnistej.
- Postać ostra i przewlekła
- Klasyfikacja według dotkniętej części ścięgna Achillesa:
- Tendinopatie przyczepu
- Miejsce przyczepu na kości piętowej
- Tendinopatia porcji środkowej (najczęstsza postać)
- słabo unaczyniona część 2–7 cm w kierunku proksymalnym do przyczepu na kości piętowej
- Paratendinopatia
- Pochewka ścięgna i otaczające ją struktury
- Tendinopatie przyczepu
Częstość występowania
- Najczęstsza postać, tendinopatia porcji środkowej o zapadalności na poziomie 0,2%1.
- Dotyka przede wszystkim sportowców, wśród najlepszych zapadalność wynosi do 9%.
Anatomia czynnościowa
- Ścięgna mięśnia brzuchatego łydki (musculus gastrocnemius) i mięśnia płaszczkowatego (musculus soleus) łączą się, tworząc ścięgno Achillesa.
- Zdolność ścięgna do ślizgania się zapewnia otaczająca je cienka pochewka ścięgna.
- W odległości 2–7 cm w kierunku proksymalnym do przyczepu do kości piętowej ukrwienie jest znacznie gorsze2.
- Obszar ten jest szczególnie podatny na mikrourazy, zmiany zwyrodnieniowe i zerwania.
Etiologia i patogeneza
- Geneza obejmująca wiele czynników3
- Mikrozerwania włókien kolagenowych powstają w wyniku nietypowego obciążenia4.
- reaktywne zapalenie, tworzenie tkanki ziarninowej i ostatecznie zwłóknienie
- Często po zmianie poziomu aktywności lub z powodu nieodpowiedniego obuwia, treningu na twardych podłożach lub treningu w zimnym klimacie5
Czynniki predysponujące
- Zaawansowany wiek6
- Zmniejszenie elastyczności ścięgna – zwiększone ryzyko mikrozerwań
- Nadpronacja, płaskostopie4
- Zwiększone obciążenie włókien przyśrodkowych oraz mikrozerwania
- Choroby przewlekłe 7
- Nieprawidłowe (zwiększone lub zmniejszone) zgięcie grzbietowe górnego stawu skokowego
- Zmniejszona siła podczas zgięcia podeszwowego
- Trening w niskich temperaturach otoczenia8
- Zastosowanie leków steroidowych7
ICD-10
- M76 Entezopatie kończyny dolnej z wyłączeniem stopy
- M76.6 Zapalenie ścięgna Achillesa
Diagnostyka
Kryteria diagnostyczne
- Triada bólu, obrzęku i zmniejszonej wydolności fizycznej
- Rozpoznanie kliniczne zwykle jest możliwe, a ultrasonografia lub rezonans magnetyczny służą jego potwierdzeniu.
Diagnostyka różnicowa
- Zerwanie ścięgna Achillesa
- Zapalenie kaletki maziowej kości piętowej
- Grzbietowy zespół ciasnoty stawu skokowego
- Spondyloartropatie
Wywiad lekarski
- Może to dotyczyć zarówno młodych, aktywnych sportowców, jak i starszych osób trenujących.
- Początkowo bóle okolicy grzbietowej pięty występują tylko podczas obciążenia, później także w spoczynku.
- W fazie przewlekłej poranna sztywność w okolicy pięty
- Możliwe czynniki wyzwalające?
- Modyfikacja treningu, zmiana obuwia, zmiana miejsca odbywania treningu itp.
Badanie przedmiotowe
- Palpacja
- Bolesność ścięgna Achillesa przy ucisku
- wyczuwalny obrzęk o charakterze guzkowym2
- W przypadku bólu w okolicy kości piętowej może pojawić się jednoczesne zapalenie kaletki zapiętowej.
- Badania czynnościowe
- Zmniejszona siła po zajętej stronie podczas zgięcia podeszwowego9
- Chodzenie na palcach wywołuje ból.
Badania uzupełniające w ramach podstawowej opieki zdrowotnej
- Nie są dostępne specyficzne badania o znaczeniu diagnostycznym.
Diagnostyka specjalistyczna
- USG
- Dynamiczna ocena ścięgna i określenie stopnia zgrubienia oraz ewentualnych mikrozerwań wymaga jednak odpowiednich umiejętności10.
- Ścięgno wydaje się pogrubione, z obszarami hipoechogenicznymi.
- W badaniu dopplerowskim nadmierne unaczynienie ościęgna
- Dynamiczna ocena ścięgna i określenie stopnia zgrubienia oraz ewentualnych mikrozerwań wymaga jednak odpowiednich umiejętności10.
- RM
- zgrubienie wrzecionowate, ewentualnie z rozluźnieniem ścięgna2
Wskazania do skierowania do specjalisty
- Jeśli dolegliwości nie ustępują, a ćwiczenia ekscentryczne nie przynoszą wystarczających efektów, w wyjątkowych przypadkach wskazany może być zabieg chirurgiczny.
Leczenie
Cele leczenia
- Złagodzenie objawów
- Umożliwienie powrotu do codziennych aktywności
Ogólne informacje o leczeniu
- Złotym standardem leczenia zachowawczego jest ekscentryczny trening mięśni łydek11.
- Ponadto konieczne jest odciążenie i dostosowanie aktywności.
- Kolejną dobrą formą leczenia uporczywych dolegliwości jest pozaustrojowa terapia falą uderzeniową.
- U około 25% pacjentów konieczne jest przeprowadzenie zabiegu chirurgicznego, ponieważ nie reagują oni wystarczająco na leczenie zachowawcze.
Zalecenia dla pacjentów
- W ostrej fazie
- Aktywność należy ograniczyć w zależności od nasilenia i czasu trwania dolegliwości bólowych.
- Do złagodzenia ostrego bólu można stosować lód.
- Buty do biegania
- Regularna wymiana pozwalająca zachować właściwości amortyzujące obuwia.
- w razie potrzeby Uniesienie pięty w celu odciążenia ścięgna Achillesa
Trening ekscentryczny
- Dla ćwiczeń ekscentrycznych wydłużających mięśnie dostępne są najbardziej wiarygodne wyniki badań11-12.
- Maksymalny czas stosowania 3 miesiące
- Na przykład ćwiczenie polegające na dotknięciu piętą podłoża przy jednoczesnym staniu na podwyższeniu
- Pacjent staje na stopniu w taki sposób, że pięty wystają poza stopień.
- Wyprostowanie w staniu na palcach
- Powolne opuszczanie pięty aż do poziomu poniżej stopnia
- 3 serie po 15 powtórzeń
- Najlepiej powtarzać rano, w południe i wieczorem.
Leczenie farmakologiczne
- NLPZ
- w razie konieczności do łagodzenia bólu
- Leczenie miejscowe, np. żelem z ibuprofenem, może również mieć działanie przeciwbólowe.
- Iniekcje leków steroidowych
- Iniekcje leków steroidowych budzą duże kontrowersje.
- Iniekcja powinna być podawana wyłącznie do ościęgna.
- W przypadku wprowadzenia iniekcji do ścięgna istnieje ryzyko jego zerwania13.
- Skuteczność nie została udowodniona naukowo w wystarczającym stopniu13-14.
- Skuteczne w krótkim okresie, ale po 12 tygodniach bez różnicy w porównaniu z placebo15
- Iniekcje leków steroidowych budzą duże kontrowersje.
terapia falą uderzeniową
- Cały rozdział opiera się na tym odniesieniu.
- Wskazanie: Objawy oporne na leczenie, wskazania sformułowane przez kompetentnych lekarzy
- Przygotowanie: informacje zróżnicowane
- podczas zabiegu niewielkie dolegliwości bólowe
- działanie dopiero po upływie tygodni
- dodatkowe konieczne odciążenie
- Wykonanie: rozproszona lub skupiona fala uderzeniowa
- standardowo 3, maksymalnie 5 użyć
- w odstępie 1–2 tygodni
- Dobra skuteczność, zaobserwowano również efekt synergii z treningiem ekscentrycznym.
Niezalecane
- Ortezy i szyny pozycjonujące do stosowania na noc nie wydają się przynosić dodatkowych korzyści16.
- Nie są jeszcze dostępne wystarczające wyniki badań dotyczących iniekcji z osocza bogatopłytkowego.
- dotychczas raczej brak przewagi nad placebo
Leczenie chirurgiczne
- Wskazane w przypadku dolegliwości utrzymujących się pomimo 3-miesięcznego leczenia zachowawczego
- Wyniki u sportowców są lepsze niż u innych grup osób13.
- Najczęściej wykonywany zabieg chirurgiczny
- Oczyszczenie
- Usunięcie tkanki ze zmianami zapalnymi
- Tenotomia wzdłużna
- Stymulacja tworzenia nowych naczyń w celu wsparcia procesu gojenia.
- Oczyszczenie
- Postępowanie pooperacyjne17
- Częściowe odciążenie przez pierwsze 2 tygodnie
- Noszenie ortezy przez pierwszych 6 tygodni
- W zależności od zabiegu chirurgicznego powrót do aktywności fizycznej jest możliwy po upływie okresu od 6 tygodni do 18 miesięcy3.
Zapobieganie
- Odpowiednie i powolne zwiększanie obciążenia treningowego
- Unikanie biegania po twardych podłożach
- Wykonywanie odpowiednich ćwiczeń rozgrzewających przed treningiem
- Regularne rozciąganie mięśni łydek
Przebieg, powikłania i rokowanie
Przebieg
- Po odciążeniu dolegliwości stopniowo ustępują zwykle w ciągu kilku dni lub tygodni.
Powikłania
- Przejście w stan przewlekły
- Zerwanie ścięgna Achillesa na skutek długo utrzymującego się zapalenia
- Jednak tylko u 10% pacjentów cierpiących na zerwanie ścięgna pojawiały się wcześniej objawy ze strony ścięgna Achillesa18.
Rokowanie
- Rokowanie jest dobre, ale u aktywnych sportowców nawroty i przewlekły przebieg są częstsze.
- Sportowcy często nie stosują się do zaleceń i powracają do aktywności pomimo dolegliwości bólowych.
- Zwykle po 6–12 tygodniach leczenia uzyskuje się zadowalającą poprawę czynnościową i znaczne zmniejszenie dolegliwości bólowych
- Od 71 do 100% osób dotkniętych schorzeniem osiąga poprzedni poziom aktywności w perspektywie długoterminowej (2–8 lat) i nie odczuwa bólu lub nie odczuwa go prawie wcale.
- Po zabiegu chirurgicznym około 80% pacjentów wyraża zadowolenie, a techniki minimalnie inwazyjne niosą ze sobą mniej powikłań niż otwarte zabiegi chirurgiczne17.
Dalsze postępowanie
- W razie potrzeby przeprowadzane są badania kontrolne.
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- Odciążenie jest konieczne.
- W przeciwnym wypadku istnieje ryzyko przejścia w stan przewlekły.
- Wskazany jest regularny trening ekscentryczny.
- pomocny również jako działanie profilaktyczne
- Ważna jest stopniowa mobilizacja i rehabilitacja.
- Intensywność treningu należy odpowiednio zwiększać, aby zapobiec nawrotom.
Informacje dla pacjentów w Deximed
Ilustracje
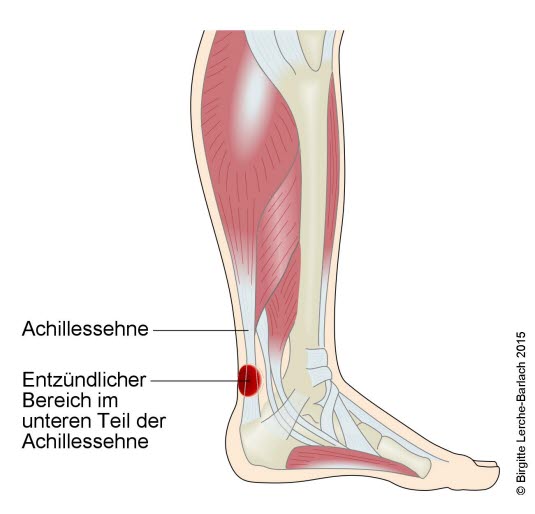
Tendinopatia ścięgna Achillesa
Źródła
Piśmiennictwo
- de Jonge S, van den Berq C, de Vos RJ, et al. Incidence of midportion Achilles tendinopathy in the general population. Br J Sports Med 2011; 45: 1026-28. www.ncbi.nlm.nih.gov
- Van Dijk CN, van Sterkenburg MN, Wiegerinck JI, et al. Terminology for Achilles tendon related disorders. Knee Surg Sports Traumatol Arthrosc 2011; 19: 835-41. www.ncbi.nlm.nih.gov
- Sterkenburg MN, van Dijk CN. Midportion Achilles tendinopathy: why painful? An evidence- based philosophy. Knee Surg Sports Traumatol Arthrosc 2011; 19(8): 1367-75. www.ncbi.nlm.nih.gov
- Khan KM, Maffulli N. Tendinopathy: an Achilles’ heel for athletes and clinicians. Clinical Journal of Sport Medicine 1998; 8(3): 151-4. www.ncbi.nlm.nih.gov
- Khan KM, Cook JL, Taunton JE: Overuse tendinosis, not tendinitis. Phys and Sports Med 2000; 28(5): 38-48. PubMed
- Sharma P, Maffulli N. Tendon injury and tendinopathy: healing and repair. J Bone Joint Surg Am 2005; 87(1): 187-202. www.ncbi.nlm.nih.gov
- Holmes GB, Lin J . Etiologic factors associated with symptomatic Achilles tendinopathy. Foot Ankle Int 2006; 27(11): 952-9. www.ncbi.nlm.nih.gov
- Milgrom C, Finestone A, Zin D, et al. Cold weather training: a risk factor for Achilles paratendinitis among recruits. Foot Ankle Int 2003; 24:398. PubMed
- Silbernagel KG, Gustavsson A, et al.. Evaluation of lower leg function in patients with Achilles tendinopathy. Knee surg sports traumatol arthrosc. 2006; 14: 1207-17. PubMed
- Coxib and traditional NSAID Trialists' (CNT) Collaboration. Vascular and upper gastrointestinal effects of non-steroidal anti-inflammatory drugs: meta-analyses of individual participant data from randomised trials. Lancet 2013; 382(9894): 769-79. DOI: http://dx.doi.org/10.1016/S0140-6736(13)60900-9 www.ncbi.nlm.nih.gov
- Magnussen RA, Dunn WR, Thomson AB. Nonoperative treatment of midportion Achilles tendinopathy: a systematic review. Clin J Sport Med 2009; 19: 54-64. PubMed
- Stanish WD, Rubinovich RM, Curwin S. Eccentric exercise in chronic tendinitis. Clin Orthop Relat Res. 1986; : 65-8. www.ncbi.nlm.nih.gov
- Saglimbeni AJ. Achilles tendon injuries. Medscape, last updated Sept 12, 2018. emedicine.medscape.com
- DaCruz DJ, Geeson M, Allen MJ, Phair I. Achilles paratendonitis: an evaluation of steroid injection. Br J Sports Med 1988; 22: 64-5. British Journal of Sports Medicine
- Stergioulas A, Stergioula M, Aarskog R et al. Effects of low-level laser therapy and exentric exercises in the treatment of recreational athletes with chronic achilles tendinopathy. Am J Sports Med 2008; 36: 881-7. PubMed
- Wilson F, Walshe M, O'Dwyer T, et al. Exercise, orthoses and splinting for treating Achilles tendinopathy: a systematic review with meta-analysis. Br J Sports Med 2018; 52(24): 1564-1574. www.ncbi.nlm.nih.gov
- Lohrer H, David S, Nauck T. Surgical treatment for achilles tendinopathy - a systematic review. BMC Musculoskelet Disord 2016; 17: 207. www.ncbi.nlm.nih.gov
- Alfredson H, Pietila T, Jonsson P, Lorentzon R. Heavy-load eccentric calf muscle training for the treatment of chronic achilles tendinosis. American journal of sports medicine 1998; 26: 360-6. PubMed
- Kaufman KR, Brodine SK, Shaffer RA, et al.. The effect of foot structure and range of motion on musculoskeletal overuse injuries. American journal of sports medicine 1999; 27: 585-593. PubMed
- Mahieu NN, Witvrouw E, Stevens V, et al.. Intrinsic risk factors for the development of achilles tendon overuse injury: a prospective study. American journal of sports medicine 2006; 34: 226-35. PubMed
- Silbernagel KG, Gustavsson A, Thomee R, Karlsson J. Evaluation of lower leg function in patients with Achilles tendinopathy. Knee surg sports traumatol arthrosc. 2006; 14: 1207-127. PubMed
- Mani-Babu S, Morrissey D, Waugh C, et al. The effectiveness of extracorporal shock wave therapy in lower limb tendinopathy. Am J Sports Med 2015; 43(3): 752-61. www.ncbi.nlm.nih.gov
- Rompe JD, Furia J, Maffulli N. Eccentric loading versus eccentric loading plus shock-wave treatment for midportion Achilles tendinopathy: a randomized controlled trial. Am J Sports Med 2009; 37(3): 463-70. www.ncbi.nlm.nih.gov
- de Vos RJ, Weir A, van Schie HTM, et al. Platelet-rich plasma injection for chronic achilles tendinopathy. JAMA 2010; 303: 144-9. www.ncbi.nlm.nih.gov
- Bell KJ, Fulcher ML, Rowlands DS, Kerse N. Impact of autologous blood injections in treatment of mid-portion Achilles tendinopathy: double blind randomised controlled trial. BMJ 2013; 346: f2310. BMJ (DOI)
- Roos EM, Engstrom M, Lagerquist A, Soderberg B.. Clinical improvement after 6 weeks of eccentric exercise in patients with mid-portion Achilles tendinopathy -- a randomized trial with 1-year follow-up. Scand j med sci sports 2004; 14: 286-95. PubMed
- Alfredson H, Lorentzon R.. Chronic achilles tendinosis: recommendations for treatment and prevention. Sports medicine 2000; 29: 135-46. PubMed
- Ohberg L, Lorentzon R, Alfredson H. Eccentric training in patients with chronic Achilles tendinosis: normalised tendon structure and decreased thickness at follow up. British journal of sports medicine 2004; 38: 8-11. PubMed
- Paavola M, Kannus P, Paakkala T, Pasanen M, Jarvinen M.. Long-term prognosis of patients with achilles tendinopathy. An observational 8-year follow-up study. American journal of sports medicine 2000; 28: 634-42. PubMed
Autorzy
- Lino Witte, dr med., lekarz podstawowej opieki zdrowotnej, Frankfurt nad Menem