Informacje ogólne
Definicja
- Napięciowy ból głowy (ang. tension-type headache, TTH) to ból głowy, który zwykle1
- odczuwany jest obustronnie jako opasujący lub uciskowy.
- pod względem intensywności oceniany jest jako łagodny lub umiarkowany.
- nie nasila się podczas typowej aktywności fizycznej.
- nie towarzyszą mu nudności (może występować nadwrażliwość na światło lub hałas)
Klasyfikacja wg ICHD-3
Epizodyczny ból głowy typu napięciowego (rzadki/częsty)1
- A. Epidemiologia
- rzadki: ≥10 napadów bólu głowy, występujących średnio rzadziej niż jeden dzień w miesiącu (mniej niż 12 dni w roku), spełniających kryteria od B do D.
- częsty: ≥10 epizodów bólu głowy, średnio od 1 do 14 dni w miesiącu przez >3 miesiące (≥12 i <180 dni w roku), spełniających kryteria b do d.>
- B. Czas trwania bólu głowy od 30 minut do 7 dni
- C. Co najmniej dwie z następujących cech:
- lokalizacja obustronna
- charakter bólu uciskający lub opasujący, nie pulsujący
- natężenie bólu od lekkiego do umiarkowanego
- ból nie nasila się podczas typowej aktywności fizycznej, jak np. spacerowanie lub wchodzenie po schodach.
- D. Oba poniższe warunki są spełnione:
- Nie występują nudności ani wymioty.
- Może występować albo światło-, albo dźwiękowstręt, ale nie oba jednocześnie.
Przewlekły ból głowy typu napięciowego1
- A. Ból głowy występujący średnio ≥15 dni w miesiącu przez >3 miesiące (≥180 dni w roku), spełniający kryteria od B do D.
- B. Ból głowy trwa od kilku godzin do kilku dni lub jest ciągły.
- C. Ból głowy wykazuje co najmniej dwie z następujących cech:
- lokalizacja obustronna
- charakter bólu uciskający lub opasujący, nie pulsujący
- natężenie bólu od lekkiego do umiarkowanie silnego
- ból nie nasila się podczas typowej aktywności fizycznej, jak np. spacerowanie lub wchodzenie po schodach.
- D. Oba poniższe warunki są spełnione:
- Co najwyżej występuje jeden z objawów: łagodne nudności lub światło- albo dźwiękowstręt.
- Nie występują wymioty, ani nudności w stopniu od umiarkowanego do ciężkiego.
Epidemiologia
- Napięciowy ból głowy (TTH) jest najczęstszą postacią bólu głowy w badaniach epidemiologicznych
- Ryzyko zachorowania w ciągu całego życia
- w populacji ogólnej ok. 30–78%1
- Chorobowość jednoroczna w zależności od płci
- kobiety: 10,3% z pełnymi kryteriami TTH (plus 18,0% z prawdopodobnym TTH)
- mężczyźni: 6,5% z pełnymi kryteriami TTH (plus 5,3% z prawdopodobnym TTH)
- Wiek
- najczęściej w wieku produkcyjnym, później stały spadek
- mniejszy współczynnik chorobowości u dzieci i młodzieży niż u dorosłych
- Stosunek TTH epizodycznych do przewlekłych ok. 14:1
Etiologia i patogeneza
- Napięciowy ból głowy (TTH) należy do pierwotnych bólów głowy.
- Dokładny patomechanizm TTH nie jest znany.1
- w epizodycznym TTH prawdopodobnie większą rolę odgrywają mechanizmy obwodowe
- w przewlekłym TTH – prawdopodobnie mechanizmy ośrodkowe.
- Do możliwych omawianych mechanizmów należą:
- zwiększona aktywacja punktów spustowych mięśni szyi z wtórną sensytyzacją ośrodkową
- obciążenie psychiczne
- zmieniona hemodynamika (zwiększona objętość krwi w obrębie mózgoczaszki, stosunkowo wyższe ciśnienie PMR, zaburzenie odpływu żylnego)
- zmiany w ośrodkowych strukturach przetwarzania bólu.
Czynniki predysponujące
- Istnieje niewiele badań dotyczących czynników ryzyka TTH, brak jednoznacznych dowodów.2
ICD-10
- G44 Inne zespoły bólu głowy
- G44.2 Ból głowy typu napięciowego
Diagnostyka
Kryteria diagnostyczne
- Typowy wywiad lekarski
- Objawów nie można wytłumaczyć inną przyczyną
Diagnostyka różnicowa
- W diagnostyce różnicowej napięciowych bólów głowy należy brać pod uwagę:
- Migrena
- Pacjenci mogą cierpieć jednocześnie na napięciowe bóle głowy i migrenę.
- szyjnopochodny ból głowy
- ból głowy z nadużywania leków przeciwbólowych
- bóle głowy z nadużywania innych leków (np. antagonistów wapnia, różnych hormonów, antybiotyków, cyklosporyny).
- dysfunkcja stawu skroniowo-żuchwowego (TMD)
- olbrzymiokomórkowe zapalenie tętnic (zapalenie tętnicy skroniowej/polimialgia reumatyczna)
- Guz śródczaszkowy
- przewlekłe zapalenie opon mózgowo-rdzeniowych
- przewlekły krwiaka podtwardówkowego
- zakrzepicę zatok żylnych lub żył mózgowych
- rzekomy guz mózgu (idiopatyczne nadciśnienie śródczaszkowe, Pseudotumor cerebri )
- przewlekłą jaskrę
- anomalia pogranicza czaszkowo-szyjnego (np. malformacja Arnolda-Chiariego, wgniecenie podstawy czaszki, procesy zapalne w przebiegu reumatoidalnego zapalenia stawów)
- przewlekłe zapalenie ogólnoustrojowe ( np. malaria)
- zaburzenia metaboliczne ( np. ból głowy wysokościowy, w dializoterapii)
- zespół bezdechu sennego
- nadciśnienie tętnicze
- uraz
- depresja
Rozważania diagnostyczne
- Dokładny wywiad ma kluczowe znaczenie.
- W ustaleniu rozpoznania i diagnostyce różnicowej pomocne są kryteria klasyfikacji ICHD-3, które charakteryzują się dużą wiarygodnością.
- Wysoka pewność diagnostyczna przy jednoczesnym uwzględnieniu objawów ostrzegawczych dla wtórnego bólu głowy.
Wywiad lekarski
- Szczegółowy wywiad lekarski obejmuje między innymi następujące pytania:
- Początek objawów
- nagły
- przez krótki czas
- stopniowo postępujący
- Umiejscowienie
- określona okolica
- jednostronne/obustronne
- w TTH obustronne w formie pierścienia wokół głowy
- Natężenie bólu
- dla TTH lekkie do umiarkowanego
- Charakter bólu
- w TTH uciskający, opasujący
- Czas trwania i częstotliwość
- czas trwania TTH od 30 minut do 7 dni
- liczba napadów/epizodów w miesiącu
- Objawy towarzyszące
- brak nudności/wymiotów w TTH
- nadwrażliwość na światło lub hałas możliwa w TTH, ale z definicji nie obie jednocześnie
- Czynniki ryzyka
- Wysiłek fizyczny nie prowadzi do nasilenia bólu w przypadku TTH.
- Wpływ na życie codzienne
- Stosowane leki na ból głowy i ich skuteczność
- przebyte choroby somatyczne i psychiczne, choroby współistniejące i ich leczenie
- Wywiad rodzinny
Objawy ostrzegawcze (red flags)
- Należy rozważyć wtórny ból głowy wymagający dalszej diagnostyki w przypadku następujących objawów ostrzegawczych:,,
- pierwszy epizod bólu głowy
- ból głowy nowego typu
- bardzo silny ból głowy (piorunujący ból głowy)
- ciągły ból głowy
- ból głowy o narastającej intensywności/częstości
- podeszły wiek
- nudności i wymioty bez wcześniejszej migreny
- zaburzenie świadomości
- deficyty neurologiczne
- objawy oponowe, gorączka
- napad drgawek
- zmiany osobowości
- poprzedzający uraz
- przebyta choroba nowotworowa
- immunosupresja
- leczenie przeciwkrzepliwe
Badanie przedmiotowe
- Nierzadko zwiększona wrażliwość na ból mięśni głowy przy palpacji1
- Badanie miejscowej tkliwości (niewielki ruch okrężny palca wskazującego i środkowego z jednoczesnym silnym naciskiem) mięśni czołowych, skroniowych, żwaczy, skrzydłowych, mostkowo-obojczykowo-sutkowych, płatowych i czworobocznych
- Ponadto badanie fizykalne służy przede wszystkim wykluczeniu przyczyn wtórnych bólów głowy i innych rozpoznań różnicowych.
- Badanie w ramach pierwszego rozpoznania bólu głowy
- parametry życiowe: ciśnienie tętnicze/tętno, temperatura
- neurologicznie: czynność nerwów czaszkowych, odruchy, czucie w podstawowych kategoriach, koordynacja i motoryka
- cechy trójdzielno-autonomicznych bólów głowy (różnicowanie w kierunku klasterowego bólu głowy): ptoza, przekrwienie spojówek, łzawienie, zaburzenia drożności nosa
- oczy: ból przy uciskaniu i przy ruchach gałek ocznych
- odcinek szyjny kręgosłupa: ruchomość górnych segmentów odcinka szyjnego, wzmożone napięcie mięśniowe i bolesność uciskowa mięśni przykręgosłupowych
- żuchwa i szczęka: ruchomość żuchwy, stan uzębienia, stan błon śluzowych
- zatoki przynosowe: ból przy ucisku
- naczynia obwodowe: palpacja tętnic skroniowych
Badania uzupełniające w gabinecie lekarza rodzinnego
Dzienniczek bólu głowy
- Za pomocą kalendarza bólu głowy pacjenci mogą dokumentować w czasie doświadczany ból głowy:
- rodzaj i umiejscowienie bólu
- objawy towarzyszące
- działanie leków
Badania laboratoryjne
- parametry stanu zapalnego (OB, CRP, leukocyty) jeśli istnieje podejrzenie przyczyny zapalnej ( np. olbrzymiokomórkowe zapalenie tętnic, zapalenie opon mózgowo-rdzeniowych)
Diagnostyka specjalistyczna
TK/RM
- W napięciowym bólu głowy nie uzyskuje się typowych zmian w badaniach obrazowych, dlatego wskazaniem do ich przeprowadzenia jest dopiero podejrzenie wtórnego bólu głowy.
nakłucie lędźwiowe
- Wykluczenie przewlekłego zapalenia lub idiopatycznego nadciśnienia wewnątrzczaszkowego (rzekomy guz mózgu, Pseudotumor cerebri)
Polisomnografia
- przy podejrzeniu zespół bezdechu sennego
Wskazania do skierowania do specjalisty
- Nie jest wymagane, jeśli rozpoznanie napięciowego bólu głowy jest jednoznaczne.
- Skierowanie w przypadku niejednoznacznej etiologii (przyporządkowanie do pierwotnego bólu głowy) lub podejrzenia wtórnego bólu głowy
- Skierowanie do szpitala w trybie nagłym z powodu podejrzenia wtórnego bólu głowy w przebiegu ciężkiej, ostrej choroby podstawowej ( np. krwawienie, zakrzepica żylna, zapalenie opon mózgowo-rdzeniowych); patrz objawy ostrzegawcze ("red flags")
Leczenie
Cele leczenia
- złagodzenie ostrych objawów
- zapobieganie napadom bólu
- usunięcie strachu pacjentów przed poważną chorobą
Ogólne informacje o terapii
- Należy rozróżnić:
- leczenie ostrych TTH
- profilaktyka TTH
- Leczenie może obejmować:
- środki niefarmakologiczne
- środki farmakologiczne.
- W każdym przypadku wskazane jest, aby pacjenci prowadzili dzienniczek bólu głowy.
Leczenie stanów ostrych
Środki niefarmakologiczne
- Olejek mięty pieprzowej o stężeniu 10% w roztworze etanolowym stosowany zewnętrznie (na czoło i skronie) powoduje znaczne zmniejszenie napięciowych bólów głowy.
- szybki początek działania
- brak ogólnoustrojowych działań niepożądanych
- niska cena
- Może być stosowany kilka razy dziennie w zależności od potrzeb.
Środki farmakologiczne
- Istnieją zalecenia klasy I dla następujących substancji czynnych i ich dawek:
- ASA 500–1000 mg
- paracetamol 500–1000 mg
- ibuprofen 200–400 mg3
- naproksen 500-1000 mg
- metamizol 500–1000 mg
- połączenie: ASA 250 mg + paracetamol 250 mg + kofeina 65 mg
- Uwaga: Przyjmowanie leków ≥10–15 dni w miesiącu grozi ryzykiem wystąpienia polekowego bólu głowy!
Przewlekły ból głowy typu napięciowego
- Leczenie stanów ostrych odpowiada leczeniu epizodycznych TTH.
- Leki z reguły powinny być przyjmowane <10 dni w miesiącu.>
profilaktykę
- Wielodyscyplinarne programy leczenia obejmujące zarówno metody niefarmakologiczne jak i farmakologiczne wykazują większą skuteczność niż pojedyncze metody leczenia.
Środki niefarmakologiczne
- Zalecenia dotyczące profilaktyki niefarmakologicznej odnoszą się przede wszystkim do przewlekłego TTH, metody te mogą być jednak stosowane również w przypadku epizodycznego TTH.
- wyjaśnienie obrazu klinicznego jako podstawowe działanie
- systematyczny trening wytrzymałościowy od 2 do 3 razy w tygodniu (jogging, pływanie, jazda na rowerze)
- ćwiczenia relaksacyjne według Jacobsona4
- fizjoterapia, terapia manualna: ćwiczenia kręgosłupa szyjnego i mięśni barków, ćwiczenia rozciągające
- brak jednoznacznych badań,5 duża tolerancja
- Biofeedback
- co najmniej 6–10 sesji
- trening radzenia sobie ze stresem
- Akupunktura
- brak standaryzowanej procedury, metaanaliza przemawia za korzyściami,6 duża tolerancja.
Środki farmakologiczne
- Zasadniczo stosowanie poza zarejestrowanymi wskazaniami ("off label"), ponieważ leki są zatwierdzone do specyficznych wskazań napięciowego bólu głowy.
- Leki pierwszego wyboru: trójpierścieniowe leki przeciwdepresyjne
- amitryptylina 25–150 mg/dobę doustnie, najlepiej udokumentowane w badaniach7-8
- doksepina 50–150 mg/dobę doustnie
- imipramina 30–150 mg/dobę doustnie
- klomipramina 75–150 mg/dobę doustnie
- Podczas stosowania tych leków należy przestrzegać następujących zasad:
- Stopniowo zwiększać dawki leków ( np. zaczynając od 10-25 mg, powoli zwiększać np. co 10-25 mg/tydzień)
- Niekiedy celowe jest zwiększenie powyżej dawki średniej 50–75 mg.
- Skuteczność leczenia można oceniać dopiero po ok. 4–8 tygodniach.
- Bez towarzyszących środków niefarmakologicznych efekt widoczny jest tylko w 40–45% przypadków.
- Połączenie leku przeciwdepresyjnego i treningu radzenia sobie ze stresem jest skuteczniejsze, niż każda z tych metod stosowana indywidualnie.
- Możliwe działania niepożądane: zaburzenia rytmu serca, suchość w ustach, zaburzenia akomodacji, przyrost masy ciała, zaburzenia czynności pęcherza moczowego.
- Lek drugiego wyboru (niewiele badań, sprzeczne wyniki): mirtazapina9, wenlafaksyna10, kwas walproinowy, moklopemid, fluoksetyna, sulpiryd, topiramat, tyzanidyna, gabapentyna
- Opiaty nie są wskazane.
- Toksyna botulinowa nie jest wskazana.
Przebieg, powikłania i rokowanie
Powikłania
- Zbyt częste przyjmowanie leków przeciwbólowych może samo w sobie prowadzić do przewlekłych bólów głowy.
- Ból głowy z nadużywania leków przeciwbólowych definiuje się jako przewlekły (≥15 dni w miesiącu) ból głowy w następstwie regularnego przyjmowania leków przeciwbólowych (co najmniej 10–15 dni w miesiącu, przez ≥3 miesiące)11
- Leczeniem z wyboru jest odstawienie leków, które może odbywać się w trybie ambulatoryjnym, w oddziale pobytu dziennego lub stacjonarnym (z porównywalną skutecznością).
- Odstawienie jest skuteczne i prowadzi do poprawy jakości życia.11
- Zobacz też Artykuł Polekowy ból głowy.
Przebieg i rokowanie
- Napięciowe bóle głowy są bolesne, ale nie są niebezpieczne.12
- Długość życia jest normalna, większość chorych nie odczuwa istotnego upośledzenia trybu życia ani zdolności do pracy.12
- U większości pacjentów częstość epizodów zmniejsza się lub jest stała w czasie, a tylko niewielki odsetek przechodzi w stan przewlekły.13
- Ryzyko chronifikacji prawdopodobnie jest większe w przypadku często występujących bólów głowy typu napięciowego, w porównaniu z ich postacią z rzadkimi epizodami.
Dalsze postępowanie
- Dzienniczek bólów głowy pomaga monitorować postęp leczenia i je modyfikować.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
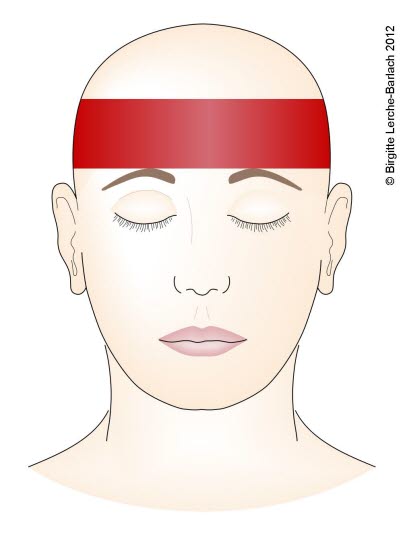
Napięciowy ból głowy, rozprzestrzenianie się

Mięśnie pleców i szyi
Źródła
Wytyczne
- European Academy of Neurology. Guideline on the management of medication-overuse headache. Stan na rok 2020. onelinelibrary.wiley.com
Piśmiennictwo
- International Headache Society (IHS). The international classification of headache disorders - ICHD-3. Stand 2018. ichd-3.org
- Araki N, Takeshima T, Ando N, et al. Clinical practice guideline for chronic headache 2013. Neurol and Clin Neurosci 2019; 7: 231-259. onlinelibrary.wiley.com
- Derry S, Wiffen PJ, Moore RA, Bendtsen L. Ibuprofen for acute treatment of episodic tension-type headache in adults. Cochrane Database of Syst Rev 2015, Issue 7. Art. No.: CD011474. DOI: 10.1002/14651858.CD011474.pub2. DOI
- Soderberg E, Carlsson J, Stener-Victorin E. Chronic tension-type headache treated with acupuncture, physical training and relaxation training. Between-group differences. Cephalalgia 2006; 26: 1320-9. PubMed
- Moraska AF, Stenerson L, Butryn N, et al. Myofascial Trigger Point-focused Head and Neck Massage for Recurrent Tension-type Headache: A Randomized, Placebo-controlled Clinical Trial. Clin J Pain. 2015; 31:159-68. doi: 10.1097/AJP.0000000000000091 www.ncbi.nlm.nih.gov
- Linde K, Allais G, Brinkhaus B, Manheimer E, Vickers A, White AR. Acupuncture for tension-type headache. Cochrane Database of Systematic Reviews 2009, Issue 1. Art. No.: CD007587. DOI: 10.1002/14651858.CD007587 DOI
- Jackson JL, Shimeall W, Sessums L, et al. Tricyclic antidepressants and headaches: systematic review and meta-analysis. BMJ 2010; 341: c5222. BMJ (DOI)
- Jackson JL;Mancuso JM;Nickoloff S;Bernstein R;Kay. Tricyclic and Tetracyclic Antidepressants for the Prevention of Frequent Episodic or Chronic Tension-Type Headache in Adults: A Systematic Review and Meta-Analysis. J Gen Intern Med 2017. pmid:28721535 PubMed
- Bendtsen L, Jensen R. Mirtazapine is effective in the prophylactic treatment of chronic tension-type headache. Neurology 2004; 62: 1706-11. pubmed.ncbi.nlm.nih.gov
- Banzi R, Cusi C, Randazzo C, et al. Selective serotonin reuptake inhibitors (SSRIs) and serotonin-norepinephrine reuptake inhibitors (SNRIs) for the prevention of tension-type headache in adults. Cochrane Database Syst Rev 2015; 5: CD011681. pmid:25931277 PubMed
- Diener HC, Braschinsky F, Evers S, et al. European Academy of Neurology guideline on the management of medication-overuse headache. Eur J Neurol 2020; 27: 1102-1116. doi:10.1111/ene.14268 DOI
- Blanda M. Tension headache. Medscape, updated Nov 21, 2017. Zugriff 19.09.21. emedicine.medscape.com
- Lyngberg AC, Rasmussen BK, Jørgensen T, Jensen R. Prognosis of migraine and tension-type headache: a population-based follow-up study. Neurology 2005; 65: 580-5. pmid:16116119 PubMed
Autorzy
- Prof. dr n. med. Michael Handke, dr n. med., specjalista chorób wewnętrznych, kardiologii i intensywnej terapii, Fryburg Bryzgowijski