Informacje ogólne
Definicja
- Ostre uszkodzenie więzadeł i
- Najczęstsze urazy:
Nadmiernenadmierne rozciągnięcie więzadeł zewnętrznych1 - Klasyfikacja urazów więzadeł ze względu na wcześniejsze ich występowanie w
OstryostrePrzewlekprzewlekłe- wtórne (ostre zerwanie po wygojeniu uprzednio naderwanego więzadła)
.
- Klasyfikacja urazów więzadeł ze względu na rozległość urazu2:
Stopiestopień 1: niewielkie nadciągnięcie więzadeł bez niestabilności stawuStopiestopień 2: częściowe zerwanie kompleksu więzadłowego zStopiestopień 3: całkowite zerwanie kompleksu więzadłowego z.
- Nieodpowiednie leczenie może skutkować przewlekłymi problemami.
- ograniczona ruchomość, ból i
- ograniczona ruchomość, ból i
Częstość występowania
- Zapadalność
- Względny podział
- Około 17% wszystkich kontuzji w
- to druga najczęstsza lokalizacja urazów stawów (po urazach kolana,
zokoło 20
- to druga najczęstsza lokalizacja urazów stawów (po urazach kolana,
- 50% urazów stawu skokowego ma miejsce podczas uprawiania sportu.4
. - Odsetek towarzyszących złamań wynosi około 15%.6
. - Wiek
- Zapadalność jest najwyższa u
.
- Zapadalność jest najwyższa u
- Płeć
- Do 30. roku życia częściej dotyka mężczyzn, kobiet zaś powyżej 30. roku życia.8
.
- Do 30. roku życia częściej dotyka mężczyzn, kobiet zaś powyżej 30. roku życia.8
- Umiejscowienie
- Do 3/4 urazów stawu skokowego dotyczy więzadła bocznego.4
.
- Do 3/4 urazów stawu skokowego dotyczy więzadła bocznego.4
Anatomia czynnościowa
- Staw skokowy jest stawem cylindrycznym (articulatio cylindrica) składającym się z
- staw skokowy górny (między widełkami kostki od kości piszczelowej/strzałkowej i
- staw skokowy dolny (między kością skokową, piętową a
- staw skokowy górny (między widełkami kostki od kości piszczelowej/strzałkowej i
- Ruchy
Zgizgięcie podeszwowe i- w
- w
Pronacjapronacja (podniesienie bocznej krawędzi stopy) i- głównie w
- głównie w
Rotacjarotacja na zewnątrz/do wewnątrz- możliwa tylko w
- możliwa tylko w
- Aparat więzadłowy
dozapewniającystabilizacjistabilizacjębiernejbiernąTrzytrzy więzadła boczne:- więzadło skokowo-strzałkowe przednie (ligamentum talofibulare anterius)
zwykleZwykle zostajezerwaneuszkodzone jako pierwsze w
- więzadło piętowo-strzałkowe (ligamentum calcaneofibulare)
- więzadło skokowo-strzałkowe tylne (ligamentum talofibulare posterius)
- najsilniejsze więzadło boczne, najmniej podatne na zerwanie10
- więzadło skokowo-strzałkowe przednie (ligamentum talofibulare anterius)
- kompleks więzadeł przyśrodkowych składający się z
- znacznie silniejsze niż więzadła boczne
- Mięśnie
dozapewniająceaktywnejaktywnąstabilizacjistabilizację- boczne mięśnie strzałkowe
- przyśrodkowy mięsień piszczelowy przedni (musculus tibialis anterior) i
Etiologia i patogeneza
Mechanizm wystąpienia urazu
- Do najczęstszych mechanizmów powstania urazu należy skręcenie.
- połączony ruch zgięcia podeszwowego, supinacji i
powodujePowoduje to duże obciążenie więzadeł bocznych, zwłaszcza więzadła skokowo-strzałkowego przedniego.
- połączony ruch zgięcia podeszwowego, supinacji i
- Ruch przeciwny nazywa się
odwracanieodwracaniem.- połączony ruch zgięcia grzbietowego, pronacji i
- połączony ruch zgięcia grzbietowego, pronacji i
Rodzaje urazów
- Uraz więzadła
- Uraz torebki stawowej
- Złamania
- Uszkodzenie zaopatrzenia
nerwuproprioceptywnego, co skutkuje pogorszeniem się funkcji i czucia głębokiego.
Czynniki predysponujące
- Wcześniejsze urazy stawu skokowego
- zdecydowanie
największynajważniejszy czynnik ryzyka zledzonegoledzenia czucia głębokiego12
- zdecydowanie
RóżneUprawianiezajęcia sportowesportu, zwłaszcza związanego z- piłkarze, siatkarze
- piłkarze, siatkarze
- Wysokie podbicie i
- Ograniczone zgięcie grzbietowe, skrócony mięsień brzuchaty łydki (musculus gastrocnemius)14
ICD-10
- S82.88 Złamania innych części podudzia
, w tym kostki - S93 Zwichnięcie, skręcenie i
- S93.0 Zwichnięcie stawu skokowego
- S93.2 Urazowe zerwanie więzadeł na poziomie stawu skokowego i
- S93.4 Skręcenie i
nadwyrężenienaderwanie stawu skokowego
- S96
.Uraz mięśni i
Diagnostyka
Kryteria diagnostyczne
- Wywiad lekarski i
- W
zdjęciabadania rentgenowskie
Diagnostyka różnicowa
- Złamania w
- Prawdopodobieństwo doznania tego urazu wzrasta z
- Prawdopodobieństwo doznania tego urazu wzrasta z
- Złamanie kości śródstopia
- Urazy więzadeł bocznych
- Urazy więzozrostu
- Urazy więzadła przyśrodkowego
- Zwichnięcie ścięgien strzałkowych
- Zerwanie ścięgna Achillesa
- Uraz nasady kości długich u
rozwojurozwojowym
Wywiad lekarski
Ogólne informacje
- Pacjenta należy zapytać o
- Czas wystąpienia urazu
- Czy bezpośrednio po urazie można było obciążać
nogkończynę (np. stojąc)? - Rozwój objawów
- Natychmiastowy obrzęk?
- Uczucie niestabilności stawu?
- Wcześniejsze urazy dotkniętego stawu skokowego
- Obciążenie fizyczne stawów skokowych związane z
Urazy więzadeł bocznych
- Mechanizm urazu: skręt
Llądowanie na stopie ze zgiętą podeszwą, w
Urazy więzozrostu piszczelowo-strzałkowego
- Mechanizm powstania urazu: silna rotacja stopy na zewnątrz
- Kość piszczelowa i
Typowetypowe: skręcenie stopy w.- Staw skokowy nie jest w
- Kość piszczelowa i
Urazy więzadła przyśrodkowego
- Mechanizm urazu: wywinięcie
- Zdarza się bardzo rzadko ze względu na dużą wytrzymałość na rozciąganie więzadła
kurczowo-ramiennegotrójgraniastego (liganteumligamentum deltoideum)czCzęsto ciężkim urazom towarzyszą inne urazy, np. złamanie.
Zwichnięcie ścięgien strzałkowych
- Mechanizm powstawania urazów: uraz ze zgięciem grzbietowym stopy, w
- Pęknięcie troczka mięśni strzałkowych
- Ścięgna strzałkowe wysuwają się z
- Pacjent odczuwa „trzaskanie” i
- Ścięgna strzałkowe wysuwają się z
Badanie przedmiotowe
- Zdjąć obuwie ze stóp i
każdą stronęobustronnie. DokumentacjaBadanie obwodowego przepływu krwi, zdolności motorycznych, wrażliwości, zakresu ruchu- Obserwacja
Wzorzecwzorzec chodu- obrzęk
- Palpacja
Kostkakostka przyśrodkowa (malleolus medialis) i kostka boczna (malleolus lateralis)Guzowatoguzowatość kości śródstopia V (Tuberositastuberositas ossis metatarsalis V)Zzłamanie Jonesa, rzekome złamanie Jonesa
- proksymalna część kości strzałkowej
- złamanie Maisonneuve
syndesmozasyndesmozy (więzozrosty)Przebiegprzebieg pasma trzech zewnętrznych wiązadeł- bruzda ścięgna strzałkowego
bocznyokolicazakostkowyzakostkowa boczna
- Szczególne testy sprawności
Testtest szuflady przedniej dla więzadła skokowo-strzałkowego przedniego (ligamentum talofibulare anterius)Stabilizacjastabilizacja podudzi dystalnie- Chwycić piętę i
przedniegodo przedu względem podudzia.
Rozwarciezakresstawuzgięciaskokowegogrzbietowego wbocznymobustronnym- Niezależnie od doświadczenia osoby badającej, testy charakteryzują się dużą czułością.15
. TestyCzułośćsątestówjeszcze bardziej czułewzrasta 4–5 dni po urazie.4.- Test kompresji w
Uciskucisk kości strzałkowej i- stwierdzenie bólu w
- Badanie kontrolne
Kryteria ottawskie
- Kryteria ottawskie stanowią algorytm służący do zmniejszania narażenia
ewentualnejnadawkiniepotrzebne promieniowania RTG. - Dzięki konkretnym
subtelnemuelementombadaniubadaniafizykalnemufizykalnego można z- brak bólu w
kostkiskokowego - brak bólu w
Badaniebadanie palpacyjne kości śródstopia (basis os metatarsale V)Badaniebadanie palpacyjne kości łódkowatej (os naviculare)
- brak bólu w
- co najmniej 4 powyższe
bezbolesneokolice niebolesnekrokiw trakcie badania
- brak bólu w
- W
Prześwietleniebadanie rentgenowskie górnego stawu skokowego przednio-tylne (rotacja do wewnątrz omortisenaviewwidełki”) i
- W
- RTG śródstopia w
- RTG śródstopia w
- Szacunkowe oszczędności
promieniowanianarażeniarentgenowskiegona promieniowanie rentgenowskie przy użyciu kryteriów ottawskich: 15–40%. - Kryteria diagnostyczne3
Czuczułość prawie 100%- Przy
użyciuzastosowaniu kryteriów ottawskich co do zasady nie zostają pominięte żadne złamania.
- Przy
Swoistoswoistość 25–50%- Stosunkowo dużo wyników fałszywie dodatnich, tj. zdjęcia rentgenowskie są również wykonywane u
- Stosunkowo dużo wyników fałszywie dodatnich, tj. zdjęcia rentgenowskie są również wykonywane u
Dalsza diagnostyka specjalistyczna
USG
- Dynamiczne badanie ultrasonograficzne stabilności i
- Oprócz więzadła skokowo-strzałkowego przedniego (ligamentum talofibulare) można wiarygodnie uwidocznić:
- ścięgna strzałkowe
syndesmozawięzadłoprzedniapiszczelowo – strzałkowe przednie (ligamentum tibiofibulare anterius)Wiwięzadło piętowo-sześcienneboczne(ligamentum calcaneocuboideumlaterale)
- Zalety: niedrogie, szybko dostępne badanie
- Wada: w
Wykonane zdjZdjęcia rentgenowskie przednio-tylne i boczne w znieczuleniu miejscowym
- Nie zaleca się wykonywania rutynowych badań
- niska czułość
- konieczność dodatkowego znieczulenia regionalnego
- brak wpływu
konsekwencjina sposób dalszego leczenia
- Przydatne w
Rozrrozróżnianie niestabilności funkcjonalnej i
RM lub TK
- Tylko w
abymetodamieć dowód naobrazowania towarzyszącecychurazyurazów
Wskazania do skierowania do specjalisty
DoDalszadiagnostykidiagnostyka ileczenialeczenie wwW przypadku podejrzenia urazu kości- Jeśli ból utrzymuje się
>ponad 3 miesiące po urazie
Leczenie
Cele leczenia
OstreDoraźne:Zmniejszeniezmniejszenie krwawienia i.- Uwolnienie od dolegliwości bólowych
. - Odzyskanie prawidłowej sprawności
. StabilnośćStabilizacja stawu skokowego- między innymi poprzez trening czucia głębokiego
Ogólne informacje o leczeniu
- Leczenie zachowawcze i
.- w
RestRest (odpoczynek),IceIce (lód),CompressionCompression (ucisk),ElevationElevation (uniesienie)- w
razie potrzeby wrazie potrzeby profilaktyka zakrzepowo-zatorowa Celcel:Obrzzmniejszenie obrzękku
- orteza, możliwe pełne obciążenie
- fizjoterapia wspomagająca
- w
Leczenie ostrego zerwania więzadła strzałkowego
- Standardem jest wczesne funkcjonalne leczenie zachowawcze.
- Należy przestrzegać zasady RICE przez pierwsze 2–4 dni po urazie.
- Jeśli dotknięta kończyna jest obciążona
- Jeśli dotknięta kończyna jest obciążona
AdaptacjaZastosowanie funkcjonalnej, hamującej supinację, półsztywnej ortezy- Zaleca się nosić ortezę przez co najmniej 5 tygodni, możliwe jest pełne obciążenie w trakcie używania.
- Nie stosuje się już unieruchomienia za pomocą gipsu.
- Elastyczne skarpetki/bandaże są mniej skuteczne niż ortezy.
- Taping (plastrowanie) charakteryzuje się mniejszą stabilnością i
- Zaleca się nosić ortezę przez co najmniej 5 tygodni, możliwe jest pełne obciążenie w trakcie używania.
- Leczenie farmakologiczne
- miejscowe lub ogólnoustrojowe leki przeciwzapalne
na bprzeciwbóllowe
- miejscowe lub ogólnoustrojowe leki przeciwzapalne
- Fizjoterapia jest bardzo waż
nanym elementem leczenia. Trening koordynacyjnyWzmacnianiewzmacnianie mięśni (grupa strzałkowa)Treningtrening koordynacji (trening czucia głębokiego na urządzeniu terapeutycznym)- Leczenie chirurgiczne
stabilnośćstabilizacja stawu porównywalna z- nieznacznie zwiększone ryzyko rozwoju pourazowej choroby zwyrodnieniowej stawów
dlatego zabiegZabieg chirurgiczny jest zwykle wskazany tylko w
Powrót do uprawiania sportu
- Po 12 tygodniach zdolność do wysiłku u
- Zaleca się noszenie ortezy lub taping podczas uprawiania sportu przez 6 miesięcy po urazie.2
Zalecenia dla pacjentów
- Codzienne ćwiczenia fizyczne
wewykonywanewłasnym zakresiesamodzielnie są podstawowym elementem leczenia pozwalającym uniknąć przewlekłych niestabilności. - Wczesne wdrożenie ćwiczeń bez obciążenia w
.
Leczenie farmakologiczne
- W
2 xnaproksen 500 mgnaproksenu2 razy dziennie przez 3–7 dni- ewentualnie miejscowe NLPZ w
3–4 xparacetamol 500–1000paracetamolu3–4 razy dziennie
- Paracetamol (4 x 1000 mg) ma równie
dobreskuteczne działanie przeciwbólowe, jak NLPZ (3 x 50 mg diklofenaku).21,23.paracetamolParacetamol ogranicza również skłonność do powstawania obrzęków.
Leczenie chirurgiczne
DziałanieCel:Adaptacjaadaptacja zerwanych więzadeł w- Brak korzyści w
- Nawet w
.- dlatego
tylkorozważana jako drugorzędna opcja terapeutyczna, np. w
- dlatego
- W
- Nie ma jednoznacznych dowodów przemawiających za
leczeniemwyższościąchirurgicznymleczenia chirurgicznego. - Ponadto, ze względu na dobrą kontrolę mięśni, sportowcy szczególnie dobrze reagują na ćwiczenia funkcjonalne i
.
- Nie ma jednoznacznych dowodów przemawiających za
Zapobieganie
UnikaćUnikanie sportów kontaktowych- Trening czucia głębokiego po ostrym urazie stawu skokowego może zmniejszyć częstość nawracających urazów stawu skokowego.26
. - Skuteczność programów profilaktycznych (trening nerwowo-mięśniowy i
. - Opatrunek taśmowy lub orteza podczas uprawiania sportu przez 6 miesięcy po urazie2
- Efekt jest prawdopodobnie spowodowany stymulacją proprioceptywną (krótszy czas reakcji strzałkowej).
Przebieg, powikłania i rokowanie
Przebieg
- Zerwanie więzadła bocznego prowadzi do przewlekłej niestabilności u
. - Nawet 90% pacjentów może wrócić do swojego
pierwotnegopierwotnie uprawianego sportu po 12 tygodniach.
Powikłania
- Przewlekły dyskomfort z
- Możliwymi przyczynami są urazy chrząstki.
- RM
dow celu dalszej diagnostyki
- RM
- Możliwymi przyczynami są urazy chrząstki.
- Przewlekła niestabilność stawu28
- Pourazowa wtórna choroba zwyrodnieniowa stawów
Rokowanie
- Około 80% pacjentów po całkowitym wyzdrowieniu nie ma
trwaprzewlekłych objawów.2
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- Dokładne instrukcje dotyczące
środkówpostępowania i
Informacje dla pacjentów w Deximed
Ilustracje
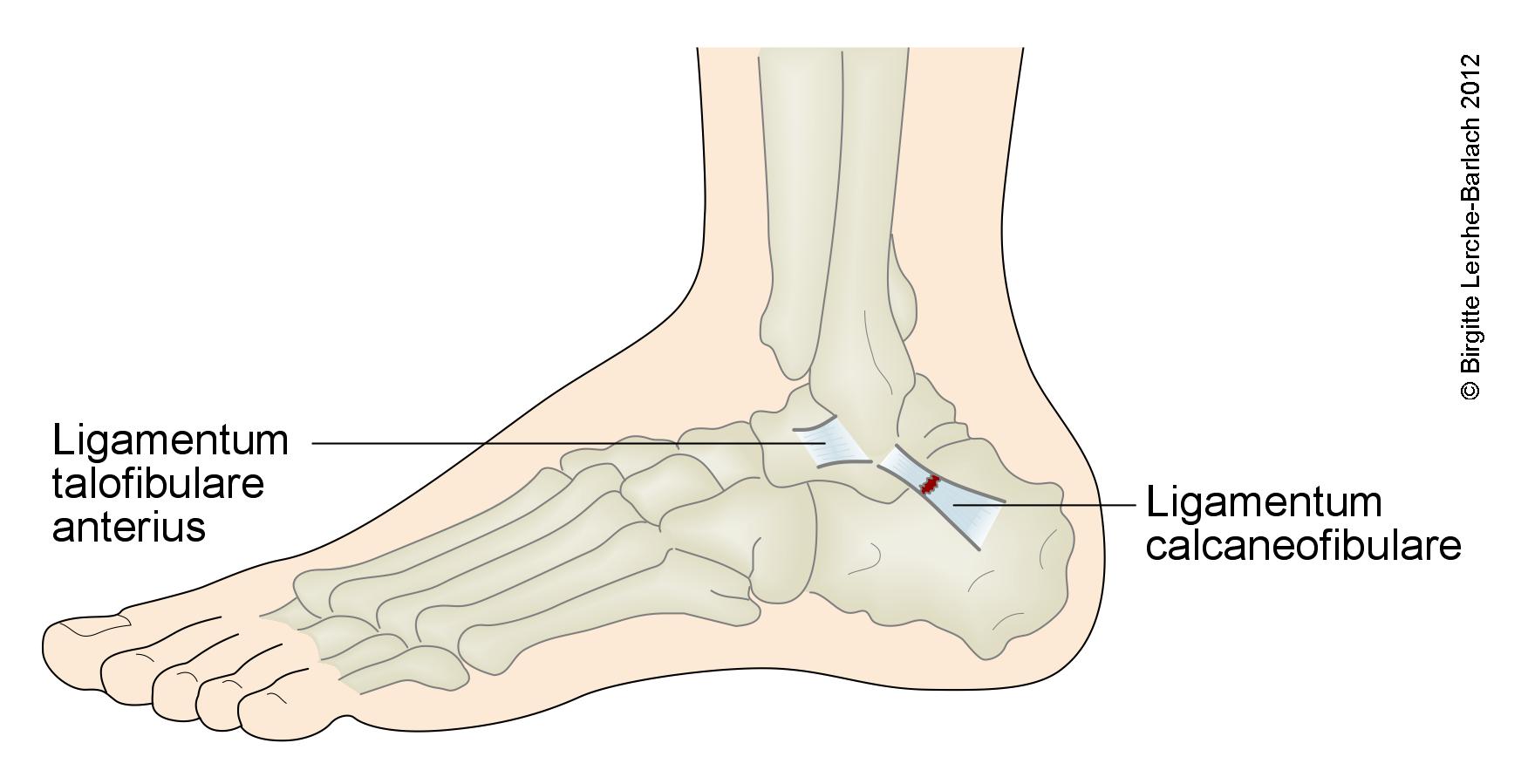
Boczny aparat więzadłowy stawu skokowego
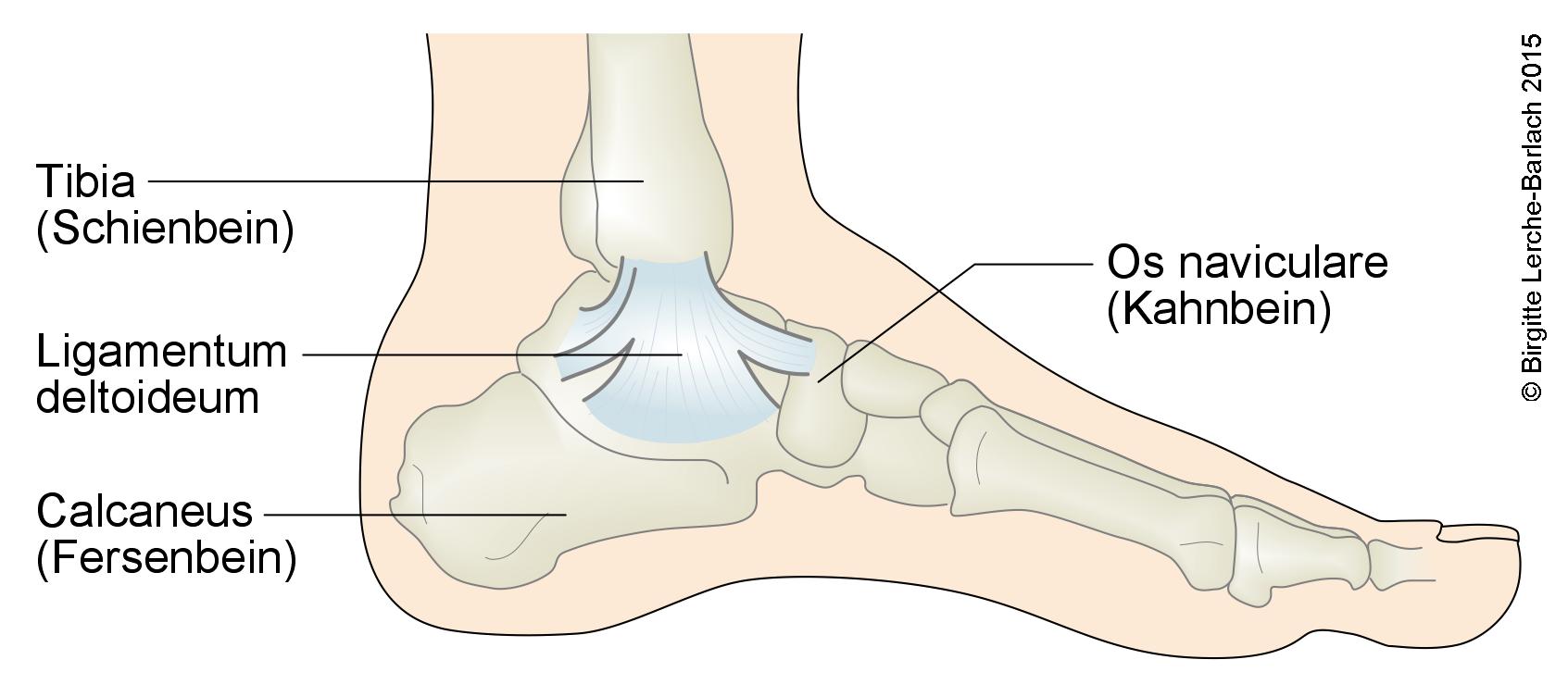
Przyśrodkowy aparat więzadłowy stawu skokowego
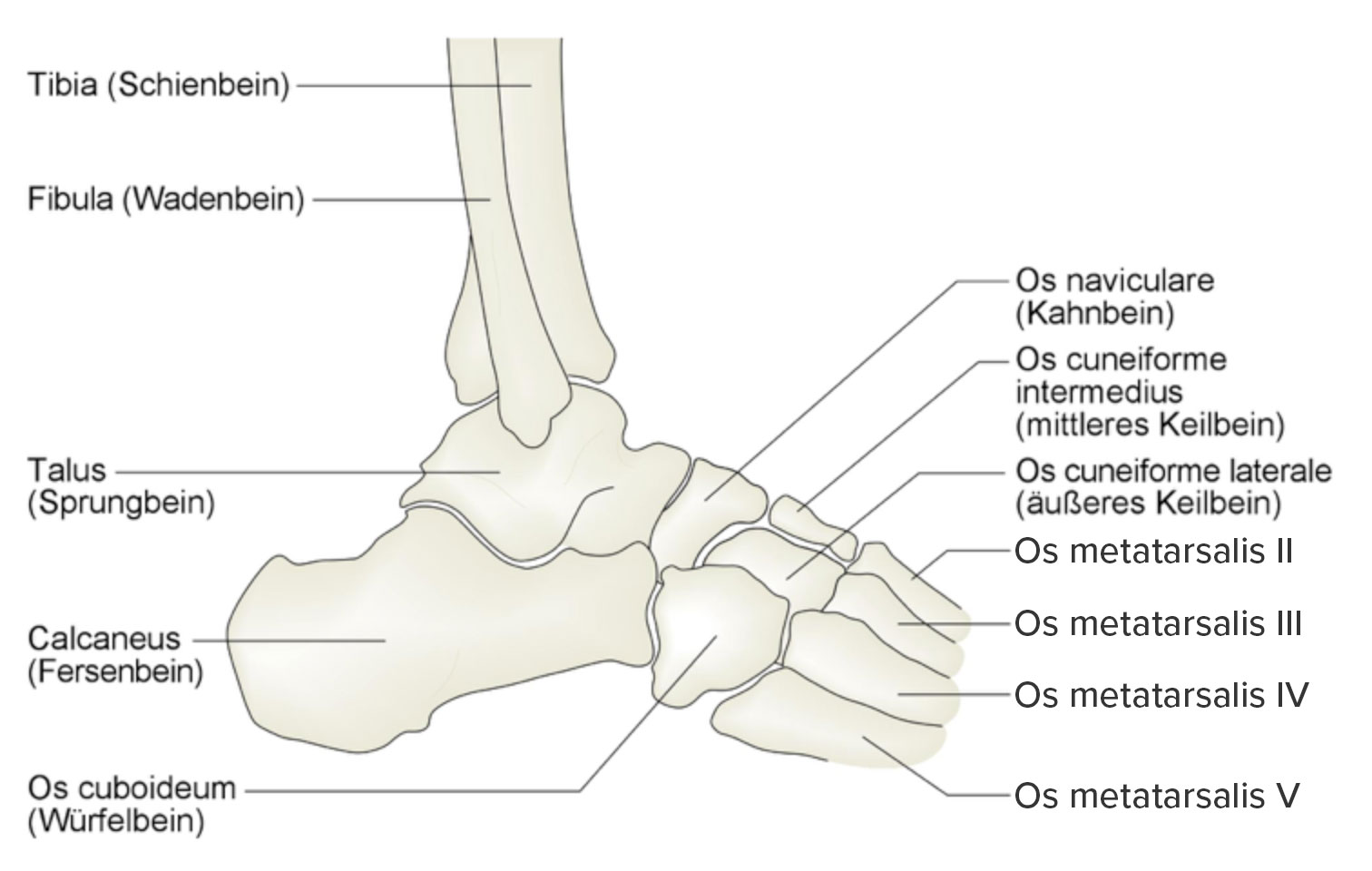
Kości stopy od strony bocznej
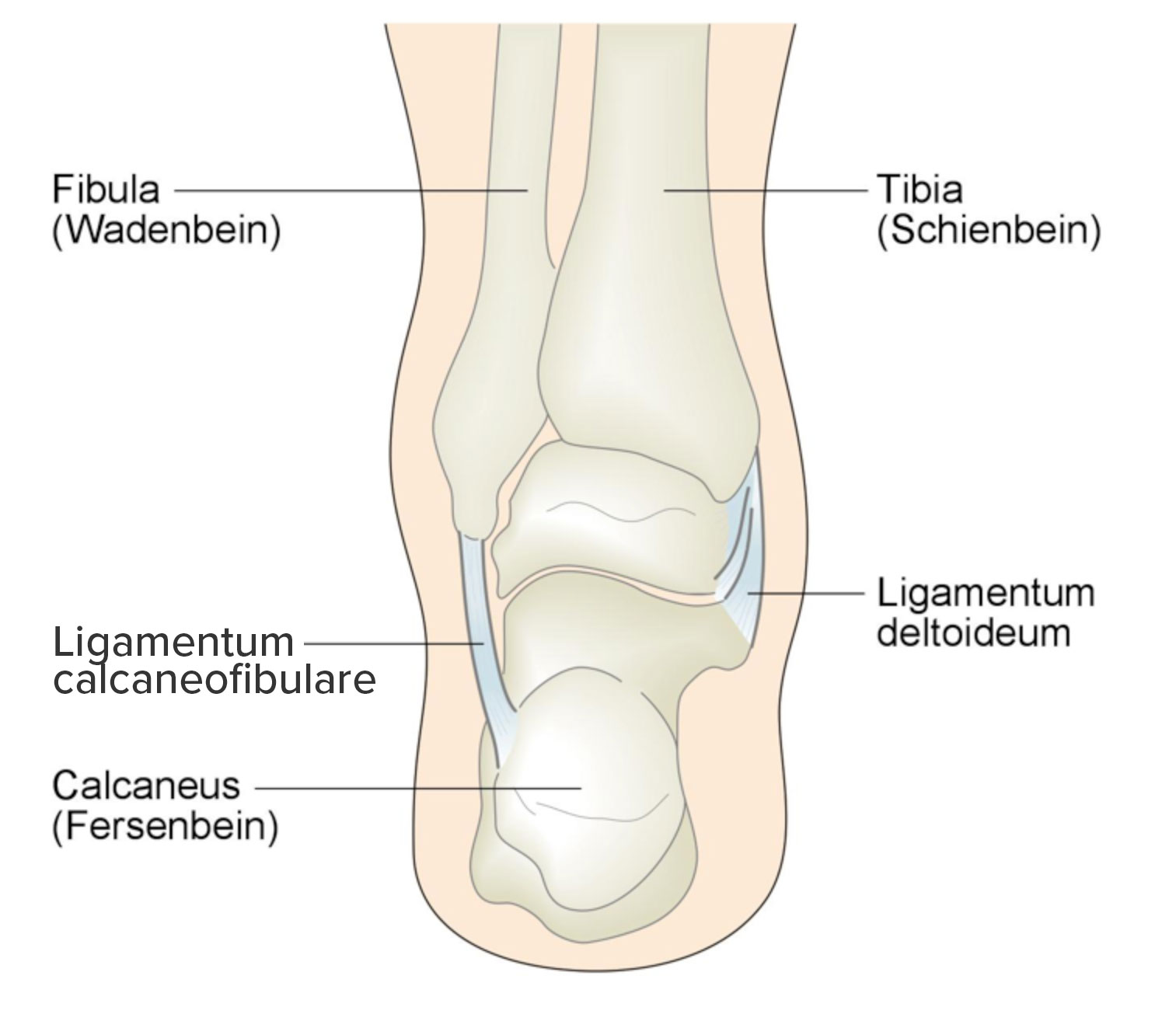
Więzadło stawu skokowego od strony grzbietowej
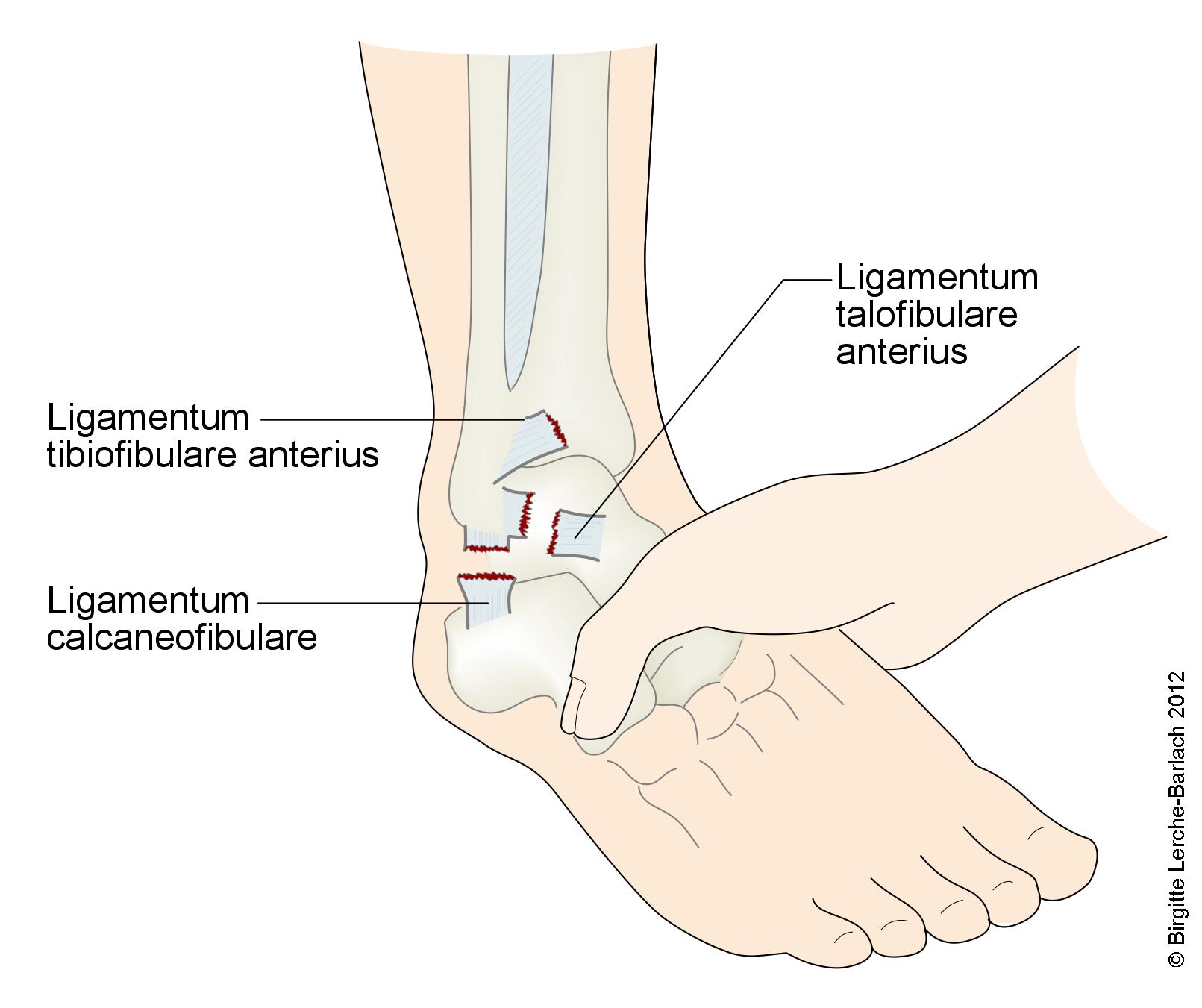

Zerwanie więzadeł bocznych i syndesmoza przednia
Źródła
Piśmiennictwo
- Brzezińska P, Mieszkowski JP. Kompleksowe postępowanie fizjoterapeutyczne w skręceniu stawu skokowego. J Educ Health Sport 2015; 5: 527-548. apcz.umk.pl
- Young CC. Ankle Sprain. Medscape, last updated Jan 14, 2019.
https://emedicine.medscape.com/article/190722" href="https://emedicine.medscape.com/article/190722" target="_blank">emedicine.medscape.com - Molis MA. Talofibular ligament injury. Medscape, last updated Apr 20, 2018.
http://emedicine.medscape.com/article/86396-overview" href="http://emedicine.medscape.com/article/86396-overview" target="_blank">emedicine.medscape.com - Wolfe MW, Uhl TL, Mattacola CG, McCluskey LC. Management of ankle sprains. Am Fam Physician 2001; 63: 93-104. American Family Physician
- van den Bekerom MP, Kerkhoffs GM, McCollum GA, Calder JD, van Dijk CN. Management of acute lateral ankle ligament injury in the athlete. Knee Surg Sports Traumatol Arthrosc. 2013 Jun. 21 (6):1390-5.
https://www.ncbi.nlm.nih.gov/pubmed/23108678" href="https://www.ncbi.nlm.nih.gov/pubmed/23108678" target="_blank">www.ncbi.nlm.nih.gov - Fong DT, Hong Y, Chan LK, et al. A systematic review on ankle injury and ankle sprain in sports. Sports Med 2007; 37(1): 73-94.
https://www.ncbi.nlm.nih.gov/pubmed/17190537" href="https://www.ncbi.nlm.nih.gov/pubmed/17190537" target="_blank">www.ncbi.nlm.nih.gov - Sujitkumar P, Hadfield JM, Yates DW. Sprain or fracture? An analysis of 2000 ankle injuries. Arch Emerg Med 1986; 3: 101-106. PubMed
- Waterman BR, Owens BD, Davey S, Zacchilli MA, Belmont PJ Jr. The epidemiology of ankle sprains in the United States. J Bone Joint Surg Am 2010; 92: 2279-84. PubMed
- Waterman BR, Owens BD, Davey S, et al. The epidemiology of ankle sprains in the United States. J Bone Joint Surg Am 2010; 92(13): 2279-84.
https://www.ncbi.nlm.nih.gov/pubmed/20926721" href="https://www.ncbi.nlm.nih.gov/pubmed/20926721" target="_blank">www.ncbi.nlm.nih.gov - Broström L. Sprained ankles. V. Treatment and prognosis in recent ligament ruptures. Acta Chir Scand 1966; 132(5): 537-50.
https://www.ncbi.nlm.nih.gov/pubmed/5972556" href="https://www.ncbi.nlm.nih.gov/pubmed/5972556" target="_blank">www.ncbi.nlm.nih.gov - Haraguchi N, Toga H, Shiba N, et al. Avulsion fracture of the lateral ankle ligament complex in severe inversion injury: incidence and clinical outcome. Am J Sports Med 2007; 35(7): 1144-52.
https://www.ncbi.nlm.nih.gov/pubmed/17379919" href="https://www.ncbi.nlm.nih.gov/pubmed/17379919" target="_blank">www.ncbi.nlm.nih.gov - Tiemstra JD. Update on acute ankle sprains. Am Fam Physician 2012; 85: 1170-6. PubMed
- Karlsson J, Peterson L, Andre ́asson G, et al. The unstable ankle: a combined EMG and biomechanical modeling study. Journal of Applied Biomechanics 1992; 8(2): 129-44.
https://doi.org/10.1123/ijsb.8.2.129" href="https://doi.org/10.1123/ijsb.8.2.129" target="_blank">doi.org - Woods C, Hawkins R, Hulse M, et al. The Football Association Medical Research Programme: an audit of injuries in professional football: an analysis of ankle sprains. Br J Sports Med 2003; 37(3): 233-8.
https://www.ncbi.nlm.nih.gov/pubmed/12782548" href="https://www.ncbi.nlm.nih.gov/pubmed/12782548" target="_blank">www.ncbi.nlm.nih.gov - Willems TM1, Witvrouw E, Delbaere K. Intrinsic risk factors for inversion ankle sprains in male subjects: a prospective study. Am J Sports Med 2005; 33(3): 415-23.
https://www.ncbi.nlm.nih.gov/pubmed/15716258" href="https://www.ncbi.nlm.nih.gov/pubmed/15716258" target="_blank">www.ncbi.nlm.nih.gov - Vaseenon T, Gao Y, Phisitkul P. Comparison of two manual tests for ankle laxity due to rupture of the lateral ankle ligaments. Iowa Orthop J 2012; 32: 9-16.
https://www.ncbi.nlm.nih.gov/pubmed/23576915" href="https://www.ncbi.nlm.nih.gov/pubmed/23576915" target="_blank">www.ncbi.nlm.nih.gov - van Dijk CN, Lim LS, Bossuyt PM. Physical examination is sufficient for the diagnosis of sprained ankles. J Bone Joint Surg Br 1996; 78(6): 958-62.
https://www.ncbi.nlm.nih.gov/pubmed/8951015" href="https://www.ncbi.nlm.nih.gov/pubmed/8951015" target="_blank">www.ncbi.nlm.nih.gov - Oae K, Takao M, Uchio Y, et al. Evaluation of anterior talofibular ligament injury with stress radiography, ultrasonography and MR imaging. Skeletal Radiol 2010; 39(1): 41-7.
https://www.ncbi.nlm.nih.gov/pubmed/19685050" href="https://www.ncbi.nlm.nih.gov/pubmed/19685050" target="_blank">www.ncbi.nlm.nih.gov - Endele D, Jung C, Bauer G, et al. Value of MRI in diagnosing injuries after ankle sprains in children. Foot Ankle Int 2012; 33(12): 1063-8.
https://www.ncbi.nlm.nih.gov/pubmed/23199854" href="https://www.ncbi.nlm.nih.gov/pubmed/23199854" target="_blank">www.ncbi.nlm.nih.gov - Pihlajamäki H, Hietaniemi K, Paavola M, et al. Surgical versus functional treatment for acute ruptures of the lateral ligament complex of the ankle in young men: a randomized controlled trial. J Bone Joint Surg Am 2010; 92(14): 2367-74.
https://www.ncbi.nlm.nih.gov/pubmed/20833874" href="https://www.ncbi.nlm.nih.gov/pubmed/20833874" target="_blank">www.ncbi.nlm.nih.gov - Bleakley CM, O'Connor SR, Tully MA, et al. Effect of accelerated rehabilitation on function after ankle sprain: randomised controlled trial. BMJ 2010; 340.c1964.
https://www.bmj.com/content/340/bmj.c1964" href="https://www.bmj.com/content/340/bmj.c1964" target="_blank">www.bmj.com - Ridderikhof ML, Lirk P, Goddijn H, et al. Acetaminophen or nonsteroidal anti-inflammatory drugs in acute musculoskeletal trauma: A multicenter, double-blind, randomized, clinical trial. Ann Emerg Med 2017 Oct 13. pmid: 29033294
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=29033294[uid]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=29033294[uid]" target="_blank">PubMed - Derry S, Moore RA, Gaskell H, McIntyre M, Wiffen PJ. Topical NSAIDs for acute musculoskeletal pain in adults. Cochrane Database of Systematic Reviews 2015, Issue 6. Art. No.: CD007402. DOI: 10.1002/14651858.CD007402.pub3 DOI
- Lyrtzis C, Natsis K, Papadopoulos C, et al. Efficacy of paracetamol versus diclofenac for grade II ankle sprain. Foot Ankle Int 2011; 32: 571-5. PubMed
- Knop C, Knop C, Thermann H, et al. Treatment of recurrent desmorrhexis. Results of a prospective, randomized study. Der Unfallchirurg 1999; 102(1): 23-28.
https://link.springer.com/article/10.1007%2Fs001130050368" href="https://link.springer.com/article/10.1007%2Fs001130050368" target="_blank">link.springer.com - Winter T, Beck H, Walther A, et al. Influence of a proprioceptive training on functional ankle stability in young speed skaters - a prospective randomised study. J Sports Sci Med 2015; 33(8): 831-40.
https://www.ncbi.nlm.nih.gov/pubmed/25421343" href="https://www.ncbi.nlm.nih.gov/pubmed/25421343" target="_blank">www.ncbi.nlm.nih.gov - Hupperets MDW, Verhagen EALM, van Mechelen W. Effect of unsupervised home based proprioceptive training on recurrences of ankle sprain: randomised controlled trial. BMJ 2009; 339: b2684. BMJ (DOI)
- Grimm NL, Jacobs JC Jr, Kim J, et al. Ankle Injury Prevention Programs for Soccer Athletes Are Protective: A Level-I Meta-Analysis. J Bone Joint Surg Am 2016; 98(17): 1436-43.
https://www.ncbi.nlm.nih.gov/pubmed/27605687" href="https://www.ncbi.nlm.nih.gov/pubmed/27605687" target="_blank">www.ncbi.nlm.nih.gov - Chan KM, Karlson J . World Consensus Conference on Ankle Instabiliy. Hong Kong: ISAKOS, 2005.
Autorzy
- Natalia Jagiełła, lekarz, specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (recenzent)
- Adam Windak, Prof. dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (redaktor)
- Lino Witte,
drDr med., lekarz rezydent, medycyna wewnętrzna, Frankfurt