Informacje ogólne
Definicja
zapalenieZapalenie spojówek wywołane alergenem- Podczas gdy ostre formy mogą być często leczone w
ogólnegorodzinnego, postaci przewlekłe powinny być leczone (także) przez okulistę ze względu na potencjalne zagrożenie dla ostrości widzenia.Dlatego też wW niniejszym artykule skupiono się głównie na postaciach ostrych.
Klasyfikacja
IstniejWyróżnia się następujądwie ostrece postaci choroby:sezonoweostre alergiczne zapalenie spojówek- okresowe alergiczne zapalenie spojówek (intermittent allergic conjunctivitis - IAC)
- często towarzyszy mu alergiczny nieżyt nosa (katar sienny)
caprzetrwałorocznee alergiczne zapalenie spojówek (perennial allergic conjunctivitis - PAC)
WyrSzczegóżnia się trzylne postaci przewlekłeego alergicznego zapalenia spojówek:Conjunctivitisconjunctivitis vernalis (wiosenne zapalenie spojówek)- atopowe zapalenie rogówki i
- olbrzymiobrodawkowe zapalenie spojówek
Epidemiologia
- Chorobowość form ostrych1-2
Na całym świecie alergiczne zapalenie spojówek dotyczy w różnym stopniu 6-30%W populacji ogólnej z częstością 15-45%, w tym ok. 30% dzieci.
RegionalneWystępowanierozmieszczenienaostrychświecie - postaci ostre- w klimacie umiarkowanym 90
sezonowejokresowe - W klimacie tropikalnym częściej spotykana jest forma
caprzetrwałorocznaa.
- w klimacie umiarkowanym 90
- Wiosenne zapalenie spojówek
najczNajczęściej występuje u- mniej częste i
częstocałoroczne w
- Atopowe zapalenie rogówki i
Problem dotyczyDotyczy 25-40% pacjentów z
olbrzymiobrodawkoweOlbrzymiobrodawkowe zapalenie spojówek- Występowanie związane z
soczewkamikontaktowymiużywaniem soczewek kontaktowych (ok. 10-15% pacjentów noszących soczewki)
- Występowanie związane z
Etiologia i patogeneza
Etiologia
- Istnieją dwie hipotezy dotyczące wzrostu
liczbyczęstości występowania alergii w populacji:- brak lub nieodpowiednia stymulacja układu odpornościowego we wczesnym dzieciństwie (
"„hipoteza higieniczna"”) - wpływ zanieczyszczeń antropogenicznych, zwłaszcza drobnocząsteczkowych zanieczyszczeń powietrza („hipoteza zanieczyszczeń”)
- brak lub nieodpowiednia stymulacja układu odpornościowego we wczesnym dzieciństwie (
- Zmiany klimatu sprzyjają alergicznemu nieżytowi nosa i
szeej trwające lato z- Zobacz też artykuł Choroby jako skutek zmian klimatu.
Patogeneza w ujęciu ogólnym
- Reakcja alergiczna zawsze składa się z fazy wczesnej (uczulenia) i
- Układ odpornościowy identyfikuje czynnik środowiskowy (alergen),
który sam w sobie jest nieszkodliwy, jako substancję szkodliwą w momencie kontaktu, rozwija specyficzną reakcję i uruchamia kaskadę zapalną przy każdym kolejnympo kontakcie zodpowiednimczynnikiemktórym dochodzi do uwolnienia z komórek tucznych substancji (głównie histaminy) powodujących rozszerzenie i zwiększenie przepuszczalnośrodowiskowymci naczyń, a także napływ komórek zapalnych. Powtarzająca się ekspozycja na dany alergen doprowadza do powstania przewlekłego stanu zapalnego i uszkodzenia objętych nim tkanek. - Zobacz też artykuł Alergia jako choroba ogólnoustrojowa.
Patogeneza postaci ostrych
SezonoweOkresowe icaprzetrwałorocznee alergiczne zapalenie spojówek należy do alergii typu1I zSezonoweOkresowe alergiczne zapalenie spojówek- Typowymi czynnikami wyzwalającymi są pyłki traw, drzew i
naturześrodowisku zarodniki pleśni. - często w połączeniu z
- u
jednakstwierdzaspecyficznesię jedynie miejscową produkcję specyficznych IgEwykrywane jest tylko miejscowow
- Typowymi czynnikami wyzwalającymi są pyłki traw, drzew i
CaPrzetrwałorocznee alergiczne zapalenie spojówek- Typowymi czynnikami wyzwalającymi są roztocza kurzu domowego, sierść zwierząt
, owadyidomowa. - Ciągła ekspozycja na alergeny powoduje przewlekły stan zapalny w
- Typowymi czynnikami wyzwalającymi są roztocza kurzu domowego, sierść zwierząt
Patogeneza postaci przewlekłych
PostaciePostaciprzewlekprzetrwałe, wpostaciostrych, mogą wiązać się również z- Conjunctivitis vernalis (wiosenne zapalenie spojówek)5
- Patogeneza pozostaje niejasna, przypuszczalnie występują
zarównoIgE-zależne jak i IgE-niezależnezmiany immunologicznemechanizmy. Obustronneobustronne, nawracające zapalenie spojówek występującew epizodachepizodycznie, głównie wiosną.- typowe
: olbrzymiebrodawki (>>1tarczytarczki powieki, guzki w
- Patogeneza pozostaje niejasna, przypuszczalnie występują
- Atopowe zapalenie spojówek
- związek z
chorobąatopowatopią, zwłaszcza atopowym zapaleniem skóry - występowanie okresowo w
pewnym momencieprzebiegu choroby, niezależnie od stopnia ciężkości choroby skóry - wyraźny wyprysk powiek, sucha skóra wokół oczu
- zapalenie powiek i
- przypuszczalnie alergia typu
4IV (reakcja typu późnanego spowodowana uczulonymi limfocytami T)
- związek z
olbrzymiobrodawkoweOlbrzymiobrodawkowe zapalenie spojówek- Soczewki kontaktowe mogą wywoływać specyficzne miejscowe reakcje immunologiczne ze względu na swój skład biochemiczny.
- powoduje to powstawanie brodawek w
, zwłaszcza w górnej tarczy
- powoduje to powstawanie brodawek w
- nieco częstsze przy miękkich soczewkach kontaktowych niż przy twardych
- Soczewki kontaktowe mogą wywoływać specyficzne miejscowe reakcje immunologiczne ze względu na swój skład biochemiczny.
Czynniki predysponujące
Czynniki predysponujące do wystąpienia alergii według wytycznych AWMF dotyczących profilaktyki alergenowej- Osoby z
- Przynajmniej jedno z
cierpima na chorobę atopową.
- Przynajmniej jedno z
- U
„dzieci z „grupy ryzyka” istnieje zwiększone ryzyko alergii wnieNie dotyczy psów w
- Zwiększone BMI
- Pleśń i
- Narażenie na dym tytoniowy
- Zanieczyszczenie powietrza, np. spaliny samochodowe
CesarskiePoród przez cesarskie cięcie- Działanie ochronne: karmienie piersią przez pierwsze 4
ICD-10
- H10.1 Ostre alergiczne zapalenie spojówek
- H10.4 Przewlekłe zapalenie spojówek
Diagnostyka
Kryteria diagnostyczne
Ostre alergiczne zapalenie spojówek
- Obustronne objawy:
(zaczerwienione oczy ze zwiększonym łzawieniem)zeiswędzeniemświądem jako główną dolegliwością6 - Typowy wywiad lekarski, często rozpoznana wcześniej u
Diagnostyka różnicowa
Wywiad lekarski
Postać ostra
- Zawsze obustronne dolegliwości6
- Wiodącym objawem jest
silnesilnyswędzenieświąd. - Wzmożone łzawienie
- Zaczerwienione i
- Sporadyczne uczucie ciała obcego pod powieką
- Często związane z
- Przeważnie sezonowe
- Choroby atopowe w
- Dotychczasowe leczenie?
Odpowiedodpowiedź na miejscowe leki przeciwhistaminowe świadcząca ogeneziepatogenezie alergicznej
- Noszenie soczewek kontaktowych?
Czynnikczynnik ryzykadlawystąpienia olbrzymiobrodawkowego zapalenia spojówek
UwagaUWAGA: Ból nietypowy, sugeruje zajęcie rogówki.- Patrz
- Patrz
Badanie przedmiotowe
- Systematyczna ocena twarzy, powiek i
- Twarz
Stygmatystygmaty AZS, np. objaw Hertoghe'a (przerzedzeniebocznejzewnętrznej części brwi) lub hiperpigmentacja wokółoczna.
- Powieki
Obrzobrzęk powiektypowyWypryskwyprysk na powiekachDiagnostykadiagnostyka różnicowa – łojotokowe zapalenie skóry i
Zapaleniezapalenie powiek (zapalenie brzegów powiek)Diagnostykadiagnostyka różnicowa – trądzik różowaty
- Rogówki
Chemozachemoza (obrzęk spojówki)HiperemiahiperemiaNadmiernenadmierne łzawienie (zwiększone wydzielanie łez)UwagaUWAGA: Ropna wydzielina wskazuje na zakażenie bakteryjne!6
- Zawsze
wywijamynależy wywijać również górną powiekę (np.wacikamiprzy pomocy wacików) ioceniamyoceniać spojówki tarczy chrzęstnej.UwagaUWAGA: powstawanie brodawek podtarczowych typowe dla postaci przewlekłych!
Badania uzupełniające w gabinecie lekarza rodzinnego
- Zazwyczaj nie są wymagane, rozpoznanie
klinicznena podstawie typowego wywiadu i
Diagnostyka specjalistyczna
- W
Testtest punktowy- specyficzne IgE w
UwagaUWAGA: często ujemne lub niejednoznaczne wyniki!
- IgE w
Wskazania do skierowania do specjalisty
- Skierowanie do gabinetu okulistycznego w
SygnasygnałyOstrzegawczeostrzegawcze):- światłowstręt
- lepka wydzielina w worku spojówkowym
- ciężkie
objawynasilenie objawów - jednostronne zaczerwienienie
- długotrwałe stosowanie preparatów miejscowych bez poprawy
- bó
lel osłabionepogorszeniewidzeniewidzenia
- W
glikokortykoidglikokortykosteroidów6- powinny być
przepisywanezlecane wyłącznie przez okulistów
- powinny być
- W
przewlekprzetrwałych DoW celu rozpoczęcia immunoterapii swoistejdla alergenów- w
- w
TerapiaLeczenie
Cele terapiileczenia
- Złagodzenie ostrych dolegliwości
- Długotrwała profilaktyka
Ogólne informacje o terapiileczeniu
- Schemat stopniowy w
Śśrodki ogólne (patrz Zalecenia dla pacjentów) zalecane na wszystkich etapach
- Leczenie często towarzyszących objawów nosowych opisano w
Zalecenia dla pacjentów
Zmniejszenie/wyeliminowanie narażenia na alergeny
- Noś duże okulary przeciwsłoneczne
- Unikaj pocierania oczu6
- W
unikaćunikaj kontaktu zodpowiednimwywołującym objawy gatunkiem zwierząt - W
należypozostaćń w domu. - Nie
należywieszajwieszaćmokrej pościeli i. - Jeśli poziom pyłków jest wysoki,
należy wziąćweź prysznic natychmiast po zajęciach na świeżym powietrzu. TrzymaćZamknij oknazamkniętepodczas podróży samochodem, gdypoziomstężeniepyłkalergenów jestwysokiwysokieWybieraćWybieraj miejsca wypoczynku o- Jeśli jesteś
uczulonyuczulona/y na roztocza kurzu domowego, regularnie odkurzaj i. NaleUnikaj narażyeniaunikaćnadymudympapierosowegopapierosowy
Dalsze działania
ZimneChłodne okłady na oczy- Unikaj soczewek kontaktowych w
- (Schłodzone) sztuczne łzy, aby wypłukać alergeny – rób to jak najczęściej.
Stosowanależy stosować roztwory bez zawartości konserwantów i fosforanów
Farmakoterapia
Terapia stopniowana6
- Łagodne objawy
Wystarczwystarczą środki ogólne (patrz Zalecenia dla pacjentów).
- Umiarkowane objawy
- Lekami z
- ewent. krótkotrwałe stosowanie doustnych leków przeciwhistaminowych
- przydatne przy jednoczesnym alergicznym nieżycie nosa
Zalecazaleca się łączeniezezsztucznymipreparatami sztucznych łzamiez, ponieważ często współwystępuje suchość oczu
- jako działanie przeciwzapalne ewentualnie miejscowe NLPZ
- Lekami z
- Ciężkie objawy
Skierowanieskierowanie do poradni okulistycznej- oprócz leków przeciwhistaminowych i/lub stabilizatorów komórek tucznych, krótkotrwałe stosowanie (1-2 tygodnie) miejscowych
glikokortykoidglikokortykosteroidówUwagaUWAGA: przepisywanie miejscowych glikokortykoidów tylko przez okulistę!
- w
Miejscowe leki przeciwhistaminowe
- Szybki początek działania z
działania4-6 godzin i - Na przykład:
lewokabastynaazelastyna - Stosowanie
Levocabastine: azelastyna 0,055% (krople do oczu)- od ukończonego
14. roku życia 2x2 razy dziennie 1w przypadkuniewydolności nerekzmniejszenie dawki o połowę
Zwizwiększenie dawki w4x4 razy dziennie do każdego oka
- od ukończonego
Ogólnoustrojowe leki przeciwhistaminowe
rekomendowaneRekomendowane preparaty II generacji (hydrofilne, anieprzenikajnieprzechodzące przez barierę krew-mózg iniebez działająaniauspokajającosedatywnego)UwagaUWAGA: mogą zmniejszać produkcję łez ijednoczesne stosowanie sztucznych moMoże być pomocne jednoczesne stosowanie sztucznych łez.
- Na przykład:
loratadynabilastyna - Stosowanie:
Loratadyna 10bilastyna 20 mg (tabletki powlekane) - od 12. roku życia
i > 30 kg masy ciała: 1xraz dziennie1020 mg - od
26 lat i/lubu osób z masą ciała >20 kg: 1 raz dziennie 10 mg
Stabilizatory komórek tucznych
- Zapobiegają degranulacji mastocytów i
- Brak działania w
- Na przykład:
lodoksamidkromoglikan sodu - Stosowanie:
Lodoxamidekromoglikan1sodu 20 mg/ml (krople do oczu)odpo 2. roku życia: 4r.ż.:4xrazy dziennie 1 kropla do każdego oka wOdstodstęp od zastosowania innych kropli do oczu: 5.
Preparaty łączone
- Działanie zarówno przeciwhistaminowe, jak i
- Zaleta: szybkie działanie z
- Na przykład:
Ketotifenketotifen - Stosowanie:
Ketotifenketotifen 0,25 mg/ml (krople do oczu)- od 3
r. roku ż.ycia: 2x2 razy dziennie 1
- od 3
GlukokortykoidyGlikokortykosteroidy stosowane miejscowo
- Powinny być przepisywane przez okulistów tylko w
- Dobra skuteczność, ale też potencjalne poważne działania niepożądane, takie jak wzrost ciśnienia wewnątrzgałkowego (
uwagaUWAGA: jaskra!) ipowstanieryzyko powstania zaćmy6 - Na przykład:
Loteprednol krople do oczuloteprednol6 - Stosowanie:
Loteprednolloteprednol 0,5% (krople do oczu- zgodnie z
- zgodnie z
Zakończenie terapii
- Dopóki ekspozycja na alergen utrzymuje się, powinna być prowadzona również farmakoterapia.
- Wyjątek: w
- Wyjątek: w
- Jeżeli możliwe jest unikanie alergenów (np. wakacje nad morzem, koniec sezonu pylenia), można również zakończyć lub przerwać farmakoterapię.
Immunoterapia swoista dla alergenów (alergen-specific immunotherapy – ASIT; odczulanie)
- Patrz artykuł Swoista immunoterapia alergenowa
- Wskazania (powinny być spełnione wszystkie)
Potwierdzeniepotwierdzenieuczuleniaalergii zależnenej odimmunoglobuliny EIgE (najlepiej za pomocą testu skórnego i/lub diagnostyki in vitro) oraz wyraźny związek z- dostępność standaryzowanych lub wysokiej jakości ekstraktów alergenów
- dowód skuteczności planowanego ASIT dla danego wskazania i
abstynencja odeliminacja alergenów niemożliwa lub niewystarczająca- wiek pacjentów ≥
- Postępowanie
- immunoterapia podskórna lub podjęzykowa z
- immunoterapia podskórna lub podjęzykowa z
- Immunoterapia podskórna (SCIT)
- Skuteczność w
- Skuteczność w
,oraz niewielu w
- Skuteczność w
- Immunoterapia podjęzykowa (SLIT)
- SLIT wykazuje lepszy profil bezpieczeństwa niż SCIT w
- Skuteczność została udowodniona w
- SLIT wykazuje lepszy profil bezpieczeństwa niż SCIT w
Kobiety w ciąży i karmiące piersią
- Można
przyjmowastosowaćmiejscowomiejscowe leki przeciwhistaminowe, stabilizatory komórek tucznych iglikokortykoidyglikokortykosteroidy ze względu na niewielki stopień wchłaniania ogólnoustrojowego. - Loratadyna może być również przyjmowana jako ogólnoustrojowy lek przeciwhistaminowy.
- Nie należy stosować ketotifenu (nawet w
Zapobieganie
- Zobacz także artykuł
- Unikaj palenia w
- Karmienie piersią wydaje się chronić przed rozwojem chorób atopowych, ale tylko u
- Dodatkowe pokarmy należy wprowadzać po ukończeniu przez dziecko 4
- Matki dzieci z
- Rodziny ze zwiększonym ryzykiem wystąpienia alergii nie powinny nabywać kotów.
NaleW pomieszczeniach należy unikaćklimatwarunkóww pomieszczeniach, któresprzyjających rozwojowi pleśni (wysoka wilgotność, brak wentylacji).- Ze względu na
sytuacjębrakbadanąodpowiednich dowodów w dotychczas przeprowadzonych badaniach, nie można podać zaleceń dotyczącychpodawaniastosowania probiotyków. - U
Przebieg, powikłania i rokowanie
Przebieg
- Alergia może rozwinąć się w
>>20 - Zazwyczaj występują zaostrzenia sezonowe.6
Powikłania
- Zajęcie rogówki w
"„Zmiana poziomu"” nasilenia alergii- Negatywny wpływ na życie codzienne i
Rokowanie
- Większość pacjentów dobrze odpowiada na leczenie farmakologiczne.6
Dalsze postępowanie
- Jeśli objawy utrzymują się
mimopomimo farmakoterapii (po 72 godzinach w
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
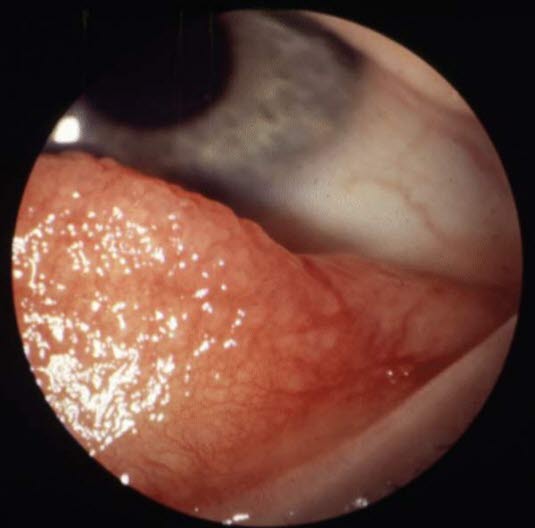
Wiosenne zapalenie spojówek: brodawki po wewnętrznej stronie powieki górnej
Źródła
Piśmiennictwo
- Bogacka E, Groblewska A. Alergiczne zapalenie spojówek. (dostęp 15.12.2023) mp.pl
- Granet D. Allergic rhinoconjunctivitis and differential diagnosis of the red eye. Allergy Asthma Proc 2008; 29: 565-74. PubMed
- Leonardi A, Castegnaro A, Valerio ALG, et al. Epidemiology of allergic conjunctivitis: clinical appearance and treatment patterns in a population-based study. Curr Opin Allergy Clin Immunol 2015; 15(5): 482-8.
https://pubmed.ncbi.nlm.nih.gov/26258920/" href="https://pubmed.ncbi.nlm.nih.gov/26258920/" target="_blank">pubmed.ncbi.nlm.nih.gov - Leonardi A. Allergy and allergic mediators in tears. Exp Eye Res 2013; 117: 106-17.
https://pubmed.ncbi.nlm.nih.gov/23891862/" href="https://pubmed.ncbi.nlm.nih.gov/23891862/" target="_blank">pubmed.ncbi.nlm.nih.gov - Ackerman S, Smith LM, Gomes PJ. Ocular itch associated with allergic conjunctivitis: latest evidence and clinical management. Ther Adv Chronic Dis 2016; 7(1): 52-67.
https://pubmed.ncbi.nlm.nih.gov/26770669/" href="https://pubmed.ncbi.nlm.nih.gov/26770669/" target="_blank">pubmed.ncbi.nlm.nih.gov - Pleyer U, Leonardi A. Keratoconjunctivitis vernalis. Der Ophthalmologe 2015; 112: 177-92.
https://link.springer.com/article/10.1007/s00347-014-3184-z" href="https://link.springer.com/article/10.1007/s00347-014-3184-z" target="_blank">link.springer.com - Sambursky R. Acute conjunctivitis. BestPractice BMJ. Last reviewed 29.09.2021. Letzter Zugriff 29.10.2021.
https://bestpractice.bmj.com/topics/en-gb/68" href="https://bestpractice.bmj.com/topics/en-gb/68" target="_blank">bestpractice.bmj.com - Brozek JL, Bousquet J, Baena-Cagnani CE et al. Allergic Rhinitis and its Impact on Asthma (ARIA) guidelines: 2010 revision. J Allergy Clin Immunol 2010; 126: 466-76. pmid:20816182
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=20816182[uid]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=20816182[uid]" target="_blank">PubMed
Autorzy
DrNatalia Jagiełła, lekarz rezydent medycyny rodzinnej, Praktyka Grupowa Lekarzy Rodzinnych w Krakowie (recenzent)- Adam Windak, Prof. dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (redaktor)
- Lino Witte, Dr n. med., lekarz podstawowej opieki zdrowotnej, Frankfurt nad Menem