Informacje ogólne
Definicja
- Przysadka mózgowa (glandula pituitaria, hypophysis) znajduje się w
pniuśrodkowymmózgudole czaszki,środkowej części dołu czaszki wsiodle tureckim(sella turcica). - Przysadka mózgowa składa się z dwóch części: przedniego płata (
przysadkaczęść gruczołowa) i tylnego płatazwanego(częśćrównież przysadką nerwowąnerwowa).1. BierzeCzęstoonanazywanaudziajest gruczołemwnadrzędnymwiększości(„masterprocesgland”), wytwarza hormony stymulujące funkcjonowanie innych gruczołówhormonalnychdokrewnych w organizmie, albo jako producent hormonów, które kontrolują funkcje narządów obwodowych, albo jako magazyn hormonów z podwzgórza, które są uwalniane w razie potrzeby.- Choroby przysadki
mózgowejzwykle objawiają się więc zaburzeniami w układzie hormonalnym w postaci zespołów objawów wynikających z nadmiaru i niedoboru hormonów. - Niekiedy na pierwszy plan wysuwają się objawy miejscowe spowodowane uciskiem przez guz przysadki, takie jak
deficytyobjawyposzczególnychuszkodzenia nerwów czaszkowych,ograniczeniaograniczenie pola widzenia, a także objawy ze strony ośrodkowego układu nerwowego.2.
Częstość występowania guzów przysadki
- 10% wszystkich guzów wewnątrzczaszkowych to guzy przysadki.
- W
ok.około 10% wszystkich wykonywanych badań post mortem wykrywa się gruczolaki przysadki, które często są bardzo małe.1. CzęstoZapadalnośćwystępowania czaszkogardlakawynosi01,53–2,1/10 milion1 000 000 osówb rocznie.- 30–50% przypadków
występujejest rozpoznawanych w wieku dzieciństwie i okresie dojrzewania, z dwuszczytowąęcymi - zapadalnoś
ciąć dwuszczytowa: u dzieci w wieku 5–-10 lat i dorosłych w wieku 50–75 lat.
- 30–50% przypadków
Anatomia kliniczna i fizjologia
- Anatomia
- Przysadka mózgowa jest wielkości
orzecha laskowegogroszku i znajduje się w siodle tureckim, które mieści się w środkowym doleczaszkowym, w pniu mózguczaszki. - Składa się z przedniego i tylnego płata.
- Przysadka mózgowa jest czynnościowo i anatomicznie połączona z podwzgórzem za pośrednictwem szypuły przysadki.
- Przysadka mózgowa jest wielkości
- Fizjologia
- Przedni płat przysadki mózgowej (
przysadkaczęść gruczołowa) wytwarza 6 hormonów:- prolaktynę (PRL)
- hormon wzrostu (GH) (somatotropinę)
adrenokortykotropinęhormon adrenokortykotropowy (ACTH)- hormon luteinizujący (LH)
- hormon folikulotropowy (FSH)
- hormon tyreotropowy (TSH)
- Istnieją określone narządy docelowe dla każdego z tych hormonów, a także
mechanizmmechanizmy sprzężenia zwrotnegodlawydzielaniakażdegohormonówzprzysadkinichizahormonówpośrednictwemgruczołówpodwzgórzaobwodowcych. - Tylny płat przysadki mózgowej (
przysadkaczęśc nerwowa) służy jako magazyn hormonu antydiuretycznego i oksytocyny, które są wytwarzane w podwzgórzu.
- Przedni płat przysadki mózgowej (
Etiologia i patogeneza
- Zaburzenia
czynnościprzysadkimózgowejmogąujawniabyćsięzwiązanemiejscowymiz objawamispowodowanymiwynikającymiuciskiemz masy guza,lubawpływać na układ hormonalnytakże zróżnymiobjawamiopcjaminiedoczynności lub nadczynnościlub niedoczynności. Najczęstszą przyczyną objawów przysadkowych są gruczolakiprzysadki, które nie muszą mieć znaczenia klinicznego, jeśli są bardzo małe i nieaktywne hormonalnie.HiperplazjaMoże wystąpić po długotrwałej stymulacji, np. w postacihipogonadyzmu, podczas ciąży, pierwotnejniedoczynności tarczycy,niewydolności nadnerczy.
UogólnionyIzolowana niedobóri hormonówwielohormonalna niedoczyność przysadki
- Może wystąpić izolowany lub mnogi brak/niedobór wytwarzania hormonów przysadkowych.
Przyczyna tego stanu rzeczyPrzyczyny:- wady genetyczne
- guzy
- zmiany zapalne (zaburzenia autoimmunologiczne, ropień przysadki mózgowej)
- sarkoidoza
- uraz
- napromieniowanie
- zespół pustego siodła
- zespół Sheehana (poporodowa martwica przysadki)
CięDużkiee krwawienie okołoporodowe prowadzi domartwicyudaruniedokrwiennejniedokrwiennego przysadkimózgowejmatki.3.
Gruczolaki przysadki
- Guzy w okolicy przysadki to zazwyczaj gruczolaki
przysadki.4. - Znaczne różnice wielkości, tempa wzrostu, objawów klinicznych oraz
nacieknianaciekania sąsiednich tkanek. - Około 10% ma charakter miejscowo inwazyjny.
- naciekają w pierwszej kolejności
- Objawy mogą obejmować
zanikupośledzenie czynności poszczególnych nerwów czaszkowych,zwłaszcza upośledzenieograniczenie pola widzenia spowodowanezmianęuciskiemdroginawzrokowejnerwy wzrokowe oraz objawy ze strony ośrodkowego układu nerwowego. DajRak przysadki - definiowany jako nowotwór przysadki dającecy przerzutynowotworyjest bardzo rzadki (do tej pory opisano kilkaset przypadków), natomiast guzy przysadkimózgowej smogąbardzoprzebiegaćrzadkiew sposób agresywny: z szybkim wzrostem, naciekaniem struktur obocznych, brakiem reakcji na politerapię.
- naciekają w pierwszej kolejności
- Klasyfikacja guzów przysadki wg wytwarzania hormonów:
- 25–30% prolaktyna
- 20–25% brak wytwarzania hormonów
- 15–20% somatotropina (prowadzi do akromegalii)
- 10–15% ACTH (zespół Cushinga)
- 5% guzy mieszane wydzielające zarówno
prolaktynaprolaktynę, jak isomatotropinasomatotropinę - 3–5% gonadotropina (LH i
- Nowotwory wytwarzające TSH są rzadkie.
- Klasyfikacja według rozmiaru
- mikrogruczolak (<10 mm)><10 mm)
- makrogruczolak (≥10
Czasamiguzprzemieszczenie guza nieaktywnego hormonalnie prowadzi również do ogólnego zmniejszenia wydzielania hormonów przysadkiolbrzymi (uogólniony≥40niedobór hormonów przysadkimm).
Czaszkogardlak
- Pochodzi z ektodermalnych pozostałości kieszonki Rathkego, zlokalizowanych w siodle tureckim i regionie okołosiodłowym.
- Histologicznie niezłośliwy, ale ze względu na lokalizację
istotnemoże prowadzić do objawówpóźniejszymmasyczasieguzaskutkowaćz ubytkami pola widzenia, objawami wzrostu ciśnienia wewnątrzczaszkowego lubdeficytaminiedoczynnościąendokrynologicznymiprzysadki. TypowaMożliwezestaw objawówobjawy: ból głowy, zaburzenia widzenia, wielomocz, polidypsja, zaburzeniawzrostuwzrastania u dzieci, ewent.zaburzenia odżywiania: otyłość/anoreksja
ProlaktynomaGuz prolaktynowy (Prolaktinoma)
NajczGruczolak przysadki wydzielający prolaktynę to najczęściej występującecyguzyhormonalnieprzysadkiczynnytoguzprolaktynomy, tjprzysaki.gruczolaki, których komórki produkują wyłącznie prolaktynę2.- Objawy obejmują: zaburzenia
spadekmiesiączkowania/brak miesiączki i mlekotok u kobiet, zmniejszenie libido (u mężczyzn, u kobiet), niepłodność (u mężczyzn, u kobiet),miesiączkowaniawzwodulubimlekotokginekomastia u mężczyzn.
Akromegalia
- Akromegalia jest prawie zawsze (
>>99%) spowodowana gruczolakiem przysadkiz nadprodukcjwydzielającym hormonówwzrostu. - W większości przypadków (ok. 70%) jest to powoli
postrozwijający siępującymmakrogruczolakiemmakrogruczolak. ObjawyGłówne objawy- u dzieci i młodzieży patologiczny
wysokiwzrostwzrost(gigantyzm) wzrostpowiększenieakralnyrąkz pogrubieniem tkanki miękkiej dłoni,i stóp (z gr. acro - olbrzymie,okolicymegalos - kończyny), zmiany rysów twarzy z powiększeniem szczęki i żuchwy, nosa, uszu, języka, wargi gardła- pogrubienie rysów twarzy
- wzmożone pocenie się
- zespół cieśni nadgarstka
- zespół bezdechu sennego
tendencjalicznedoobjawytworzeniazesięstronyypolipróznych narządów (m.in. nadciśnienie, kardiomiopatia, zaburzenia rytmu, zaburzenia metaboliczne)
- u dzieci i młodzieży patologiczny
Zespół Cushinga
- Gruczolak przysadki wytwarzający ACTH
może prowadzić do zespołu Cushinga. - Z powodu zwiększonego wydzielania ACTH dochodzi do obustronnej hiperplazji kory nadnerczy i nadmiernego wydzielania kortyzolu.
- Objawami mogą być:
- przyrost masy ciała
szybkamęczliwootyłośćbrakmiesiączkizmiany psychiczne (depresja)brzuszna- twarz księżycowata
- bawoli kark
otyłoszybka męczliwość- miopatia
brzusznaproksymalna - łatwe siniaczenie
- rozstępy
- hirsutyzm
wylewyzaburzeniakrwawe do skórypsychicznerozstępymiopatiabrakproksymalnamiesiączki- osteoporoza
- nadciśnienie
Niewydolność kory nadnerczy (choroba Addisona)
- Jeśli wydzielanie ACTH z przysadki
mózgowejjest zmniejszone, dochodzi do wtórnej niewydolności kory nadnerczy. NiewydolnoWtórna niedoczynność kory nadnerczy prowadzi do:hiperpigmentacjihipopigmentacji (skóra jest blada)- osłabienia, utraty energii
, wytrzymałości i siły anoreksjizmniejszenia apetytu,- wielomoczu, odwodnienia
, utraty soli i zwiększonego zapotrzebowania na sól (w pierwotnej niewydolności kory nadnerczy) - bólu brzucha, nudności, wymiotów
(szczególnie w pierwotnej niewydolności kory nadnerczy) - bólu mięśni i stawów
- zawrotów głowy
występowaniaobniżeniasuchej i swędzącej skóry u kobietczasami drażliwościnastroju i innych zmian psychicznychbraku lub zmniejszenialibido u kobiet- hipoglikemii, zwłaszcza u dzieci
- Przełom
addisonoidalnynadnerczowy charakteryzuje się ciężkim niedociśnieniem lub wstrząsem hipowolemicznym, ostrym bólem w jamie brzusznej, wymiotami i często gorączką.
Moczówka prosta
- Uszkodzenie przysadki lub podwzgórza może prowadzić do
wtórnejmoczówki prostej. - Niedobór hormonu antydiuretycznego (ADH/wazopresyny) prowadzi do
Wtórna niedoczynność tarczycy
ObniżoneZmniejszonestężeniewydzielanie hormonu tyreotropowego (TSH) możeklinicznieprowadzić do niedoczynności tarczycy.- W badaniach stwierdza się zmniejszenie stężenia FT4 i FT3 w surowicy, któremu towarzyszy obniżone stężenie TSH (TSH może też być w granicach referencyjnych, ale nieadekwatnie do stężenia fT4).
- W przeciwieństwie do pierwotnej niedoczynności tarczycy, we wtórnej niedoczynności tarczycy obniżonemu stężeniu fT4/ft3 nie towarzyszy adekwatny wzrost stężenia
FT4iFT3w surowicy, jak równieżTSHsą obniżone.
Udar przysadki
GruczolakiUdar krwotoczny przysadkimog(najczęściej nieczynnych hormonalnie gruczolaków) to choroba rzadka, ale ważne jest, aby szybko i właściwie jąrozwijarozpoznaćzawały krwotoczne, które wi.- Wiąż
ąe się z szybkim wzrostem objętości guza i objawami w postaci nagłego wystąpienia silnego bólu głowy, zaburzeń widzenia, podwójnego widzenia5, wymiotów iograniczeniazaburzeń świadomości. Przyczyny hospitalizacji to częstoudar,zapalenie opon mózgowo-rdzeniowychlubkrwotok podpajęczynówkowy.Choroba jest rzadka, ale ważne jest, aby szybko i właściwie ją rozpoznać.Widzenie może być poważnie upośledzone, z wyjątkiem widzenia światła/ciemności, a pacjenci powinni być natychmiast operowani ze względu na ryzyko nieodwracalnego uszkodzenia nerwu wzrokowego5.- Ponadto może wystąpić szybko pojawiająca się
niewydolnoniedoczynność przysadki w zakresie osi nadnerczowej,którąwymagajacanależypilnejleczyćinterwencji farmakologicznej. - Rezonans magnetyczny może czasami wykryć udar przysadki, który wystąpił wcześniej, a pacjent tego nie zauważył.
Czynniki predysponujące
PredyspozycjeGuzy przysadki - predyspozycje genetyczne np.wmutacjakontekścieAIP, MENtypu-1(mnogiej gruczolakowatości wewnątrzwydzielniczej).TerapiaNiedoczynnoścradiacyjnaUrazprzysadki - naświetlanie okolic głowy, uraz lub operacja, immunoterapia
ICD-10
- E22 Nadczynność przysadki
- E22.0 Akromegalia i gigantyzm przysadkowy
- E22.1 Hiperprolaktynemia
- E22.2 Zespół niewłaściwego wydzielania hormonu antydiuretycznego
- E22.8 Inna postać nadczynności przysadki
- E22.9 Nadczynność przysadki, nieokreślona
- E23 Niedoczynność i inne zaburzenia przysadki
- E23.0 Niedoczynność przysadki
- E23.1 Niedoczynność przysadki polekowa
- E23.2 Moczówka prosta
- E23.3 Zaburzenia funkcji podwzgórza niesklasyfikowane gdzie indziej
- E23.6 Inne choroby przysadki
- E23.7 Zaburzenia przysadki, nieokreślone
Diagnostyka
Kryteria diagnostyczne
ZaburzeniaChoroby przysadkimózgowej zauważarozpoznaje sięalbona podstawie objawówwynikajklinicznych zwiącychzanych zmiejscowegonadmiarem/niedoboremprzemieszczeniahormonów,struktur, zmianwendokrynologicznychzwiązku z objawami masy guza lub przypadkowo w.Jedynie w przypadku bardzo małych gruczolaków hormonalnie czynnych bez objawów przemieszczenia uzasadnione może być podejście wyczekujące z corocznymi kontrolami RM.
Diagnostyka różnicowa
- Jadłowstręt psychiczny
- Pierwotna niewydolność kory nadnerczy
- Pierwotna niedoczynność tarczycy
- Stres i zaburzenia podwzgórza mogą prowadzić do wzrostu poziomu prolaktyny.
- Leki takie jak leki przeciwpsychotyczne, resperyna, metoklopramid, metylodopa i prawdopodobnie
niedoczynnoNiedoczynność tarczycy może prowadzić do hiperprolaktynemii z mlekotokiem.
Wywiad lekarski
Podejrzenie zaburzenia przysadki mózgowej
- Objawy kliniczne niedoczynności tarczycy,
niskiniskiepoziomstężenieFT4fT4 iniskiniskie/normalnyprawidłowepoziomstężenie TSH - Objawy niewydolności nadnerczy
(choroby Addisona)hiperpigmentacja,niedociśnienie,hipowolemiablade zabarwienie powłok
- Kobiety z niepłodnością/brakiem miesiączki/mlekotokiem/utratą libido
- Mężczyźni z zaburzeniami erekcji/utratą libido/ginekomastią
- Pacjenci z objawami akromegalii
- wysoki wzrost, powiększenie rąk i stóp, zmiany rysów twarzy, duży nos, język, małżowiny uszne i wargi;
wystająceprzerwykości szczmięki idzy zęby; grube palce, dłonie i stopybami; osłabienie mięśni,zmniejszonazaburzeniatolerancjagospodarkiglukozy iwęglowodanowej, częstochorobanadciśnienie, powiększenie serca
- wysoki wzrost, powiększenie rąk i stóp, zmiany rysów twarzy, duży nos, język, małżowiny uszne i wargi;
wielomoczWielomocz, polidypsja- Adynamia, przyrost masy ciała, zanik mięśni, ale także tachykardia lub depresja mogą wskazywać na zaburzenia hormonalne.
- Otyłość
- Ból głowy
- Zaburzenia ostrości wzroku i pola widzenia
- ucisk na skrzyżowanie nerwów wzrokowych
albozniedowidzenieniedowidzeniem połowiczeowiczymdwuskroniowedwuskroniowym
- ucisk na skrzyżowanie nerwów wzrokowych
Drgawki- Zaburzenia nerwów czaszkowych
Badanie przedmiotowe
- Wyniki zależą od
tego,charakteruktzaburzeń: nadmiar/niedobórychr hormonówjest niedobór, a których nadmiartropowych. KonieczneBadaniejestfizykalnekompleksowezbadanieocenącałegocechciałaklinicznych charakterystycznych dla danej jednostki chorobowej (np. akromegalia, choroba Cushinga).- Ubytki pola widzenia można potwierdzić badaniem perymetrycznym.
Badania uzupełniające
Badania laboratoryjne
- Wydzielanie większości hormonów przysadki jest związane z charakterystycznym rytmem okołodobowym.
Podstawowe badania laboratoryjne w praktyce lekarza rodzinnego
Dalsze badania laboratoryjne w poradni specjalistycznej
- W przypadku podejrzenia nadczynności lub niedoczynności
hormonalnejprzysadki, chorego należyzgłosiskierowaćsiędo endokrynologa, w celu oceny funkcji przysadki: - TSH,
FT4fT4, LH, FSH Prolaktyna (norma dla poziomu prolaktyny w surowicy wynosi dla dorosłych kobiet 10–25 mcg/l (4–11 nmol/l), a dla mężczyzn 10–20 mcg/l (4–8,5 nmol/l)).prolaktynaACTH,kortyzolsomatotropina,ACTH- IGF-1, GH
- LH, FSH, SHBG, estradiol i progesteron u kobiet
w wieku rozrodczymoraz testosteron u mężczyzn
Interpretacja wyników
PrzyakromegaliiAkromegalia: podwyższone stężenie IGF-1 w surowicy, brak supresji wydzielania hormonu wzrostu przy użyciu testu hamowania glukozą (test doustnego obciążenia glukoząi pomiaru IGF-1 w surowicy)PrzyzespoleChoroba Cushinga:wolnynieprawidłowy rytm dobowy kortyzolu, wysoki nocny kortyzoljest(UWAGA:podwyranny kortyzol moższony.e byc prawidłowy)- Kortyzol można oznaczyć w
- dodatkowo test hamowania deksametazonem, w trakcie dalszej diagnostyki test z CRH lub
test CRHdesmopresyną
- Kortyzol można oznaczyć w
PrzyMoczówkamoczówceprosta:prostejocenadodatkowodobowejobjętość moczu w 24-godzinnej zbiórce moczudiurezy, osmolalność moczu, osmolalność surowicy, elektrolity,.ewent.W trakcie dalszej diagnostyki test odwodnieniowy, testdesmopresynyz desmopresynąNiewydolnoNiedoczynność przysadki w zakresie osi gonadowej rozpoznaje się w przypadku wykrycia niskiegopoziomustężenia LH i FSH w połączeniu z niskimpoziomemstężeniem estradiolu u kobiet i niskimpoziomemstężeniem testosteronu u mężczyzn,- Niedoczynność
niskimosipoziomemsomatotropowej: niskie stężenie IGF-1, - Niedoczynność osi nadnerczowej: niskie ranne stężenie kortyzolu i niskie stężenie ACTH
- Często konieczne jest wykonanie testu z Synacthenem,
aCRHtakżelubwolnejdesmopresynąfrakcjidoT4potwierdzeniaiTSHniedoczynności osi nadnerczowej. CzNiedoczynność osi tarczycowej: niskie stężenie fT4 przy obniżonym lub (UWAGA) prawidłowym (nieadekwatnie) stężeniu TSH w surowicy- Pojawienie się niedoczynności przysadki może mieć charakter sekwencyjny: często jako pierwsze zanika wydzielanie hormonu wzrostu
. Wytwarzanie hormonów przysadki często zmniejsza się w, następującejpniekolejności:gonadotropinygonadotropin (LH i FSH), ACTH,prolaktyna
Skutki uboczneMoże wystąpićniski poziom glukozy we krwiprolaktyny.Hipernatremia występuje często.niski poziomFT4niski poziom testosteronu w surowicy u mężczyzn
Rezonans Magnetyczny (RM)
- RM jest narzędziem z wyboru do wykrywania chorób przysadki. W przypadku przeciwwskazań do RM możliwe jest również wykonanie TK.
Wskazania do skierowania do specjalisty/hospitalizacji
- W przypadku podejrzenia zaburzeń funkcji przysadki lub objawów guza przysadki
ZaburzeniaChoroby przysadki powinny być zawsze leczone w sposób interdyscyplinarny przez endokrynologów, neurochirurgów, okulistów, ewent. lekarzy intensywnej terapii lub radioterapeutów.- Niektóre niedobory hormonów mogą stanowić poważne zagrożenie i wymagają jak najszybszej hospitalizacji (np. przełom
addisonoidalnynadnerczowy, śpiączka przysadkowa).
Leczenie
Cele leczenia
- Jeśli to możliwe, leczenie choroby podstwowej
- Leczenie substytucyjne
Ogólne informacje o leczeniu
- Gruczolaki przysadki
PozaProlaktinoma:prolaktynomamileczeniemoperacjizwymagajwyboru jest farmakotarapia kabergoliną,prawieleczeniewszystkieoperacyjneguzyzalecaneczynnejestendokrynologiczniew przypadku braku skuteczności leczenia farmakologicznego.- W przypadku akromegalii, choroby Cushinga, guzów wydzielających TSH leczeniem pierwszego rzutu jest zabieg neurochirurgiczny
- Guzy niewytwarzające hormonów (nieczynne hormonalnie) zwykle wymagają operacji w przypadkach klinicznie potwierdzonego wpływu na pole widzenia lub radiologicznie potwierdzonego wzrostu guza.
- W przypadku gruczolaków przysadki wykrytych przypadkowo (incydentaloma) uzasadnione może być podejście wyczekujące, obserwacja w badanich obrazowych.6
- Przed zabiegiem neurochirugicznym konieczna jest ocena funkcji przysadki. W przypadkach pilnych i braku możliwości oceny funkcji przysadki należy zabezpieczyć surowicę do dalszych badań oraz przeprowadzić zabieg w osłonie sterydowej.
- Po zabiegu neurochirurgicznym możliwe jest pojawienie się niedoczynności przysadki wymagające leczenia substytucyjnego.
Możliwe endokrynologiczne leczenie substytucyjne przed, w trakcie i po zabiegach chirurgicznych.
Leczenie farmakologiczne
ProlaktynomyProlaktinoma
- W
przypadku małych guzów wewnątrzgruczołowychleczeniu stosuje się agonistów dopaminy, główniebromokryptynkarbergolinę.stopnioweSkutecznośćdawkowanieleczeniado maks. 30 mg/dobęZ reguły wymaganeocenaiana jestdoza pomocą oceny stężywotnieenialeczenieprolaktyny w surowicy oraz zmniejszania wielkości guza.
Prolaktyna w surowicy normalizuje się, a guz zwykle się kurczy, przez co ewentualnie skutkuje odwróceniem ubytków pola widzenia.- W przypadku niepowodzenia leczenia (oporności na leczenie agonistami dopaminy) lub
trwałych ubytkówpolaprzypadkuwidzeniabardzo złej tolerancji leczenia bądź ryzyka utraty wzroku, konieczne może być leczenie chirurgiczne.
Akromegalia
- Analogi somatostatyny (np. oktreotyd i lanreotyd) o długim okresie półtrwania hamują uwalnianie hormonu wzrostu i
do pewnego stopnia takżewzrost guza. Mogą być stosowane w przypadku przeciwwskazań dooperacjizabiegu chirurgicznego lub jako leczenie adjuwantowe. SąWpodawaneleczeniudomięśniowostosowanejakosapreparatrównieżoanalogiprzedłużonymsomatostatynyuwalnianiudrugiejlubgeneracjipodskórnie(pasireotyd)cooraz4–8 tygodni.inhibitor receptora dla hormonu wzrostu (pegvisomant)
Moczówka prosta
OpcjaDesmopresynaleczeniastosowanafarmakologicznego:podjęzykowoDesmopresynajest preparatem z wyboru (dawkowana indywidualnie:0,1–1,60-120 mcg 2mg-3 razy na dobę)jest preparatem z wyboru.syntetyczne analogi ADH o działaniu antydiuretycznym,alepreparatysłabszymdonosowedziałaniu10presyjnymmcgniżnaADHLekdawkęjest(dawkowaniezwykleindywidualne:podawany10-20podjmcg 1-2 razy na dobęzykowo lub donosowo).
Leczenie substytucyjne
- W
raziezależnościpotrzebyod potrzeb stosuje siękortykosteroidyhydrokoryzon, L-tyroksynę, testosteron, estrogen lubhormonyhormon wzrostu z regularną kontroląwartościklinicznąwisurowicylaboratoryjną.
Inne gruczolaki
OLeczeniemilepierwszegotorzutumożliwe, gruczolakgruczolaka wytwarzającycego TSHpowinien(TSH-oma)byćjestoperowany,zabieg neurochirurgiczny. Leczeniem uzupełniającocymmożesąon być także leczony analogamianalogi somatostatyny, którenormalizujmogą wpływać na normalizację TSH,długoterminowozmniejszenienormalizująstężeniaobwodoweobwodowychhormonyhormonów tarczycy ipowodująoraz zmniejszaniesiobjętości guza.
Leczenie chirurgiczne
WPrzezklinowyponadzabieg90%neurochirurgiczny jest leczeniem pierwszej linii terapeutycznej w większości przypadkówwykonywanyguzówjestczynnychdostęphormonalnieprzezklinowy,(ztj.wyłączeniemwziernikprolaktinoma)samonośnyorazjest wprowadzany do nosa przez nozdrza lub przez nacięcie podwargowe do zatoki klinowej.Zasadniczo celem jest selektywna adenomektomiaguzów zzachowaniemuciskiemfunkcjinaprzysadkiskrzyżowanie wzrokowe.- W przypadkach, w których nie jest możliwe przezklinowe usunięcie tkanki guza, konieczne jest wykonanie kraniotomii.
NapromieniowanieRadioterapia
Jeżeli nie można uzyskać poprawy ani operacyjnie, ani farmakologicznie — lub jeśli guzRadioterapia jestbardzozazwyczajdużystosowanalubjakobardzoleczenieagresywny,uzupełniającemożna(trzeciazastosowaćliniaterapięleczenia)radiacyjnąw guzach o agresywnym przebiegu.ZwykleCzęstymprowadzipowikłaniemtoradioterapiidojestzatrzymanianiedoczynnośćwzrostu guzaprzysadki,alektóra możeteż prowadzirozwinąćdosięniewydolnościwieleprzysadkilat po terapii.
ProlaktynomyProlaktinoma
- Leczenie chirurgiczne jest wskazane w przypadku nietolerancji agonistów dopaminy lub gdy leczenie farmakologiczne jest nieskuteczne
. W rzadkich przypadkach konieczna może być terapia radiacyjna.
Przebieg, powikłania i rokowanie
Przebieg
DziękiPrawidłowemożliwoleczenie substytucjne w przypadku niedoczynnościsubstytucjiprzysadkiwszystkichpozwalahormonna (prawie) normalne funkcjonowanie pacjentów ibezpiecznympoprawęopcjom leczenia, wielu pacjentów jest w stanie prowadzić normalnejakości życieycia.CzęstoLeczeniejednakwymagakonieczneregularnejjest dożywotnie monitorowaniekontroli i/lubleczeniemodyfikacjisubstytucyjnedawek leków w sytuacjach szczególnych (np. modyfikacja leczenia hydrokortyzonem w czasie infekcji, stresu, zwiększonego wysiłku).
Powikłania
WysokaZabieggorączka,neurochirurgicznywstrząs,powinien być wykonywany przez neurochirurga dośpiączkawiadczonegoiwzgonyoperacjach guzów przysadki (doświadczenie definiowane jest jako wykonanie co najmniej [50 lub 100] zabiegów rocznie).- Powikł
aniaaniempooperacyjnezabiegukorelująmożez rozległością guza i doświadczeniem chirurgabyć:- krwawienia pooperacyjne
- płynotok
- zapalenie opon mózgowo-rdzeniowych
- niedoczynność przysadki
Rokowanie
- Zależy od choroby podstawowej i możliwości leczenia.
- Możliwe są nawroty choroby, tj. odrost guza lub np. nawrót zapalenia przysadki.
NiewydolnoNiedoczynność przysadki po zabiegu chirurgicznym może być przemijająca lubterapiitrwała,radiacyjnejpo radioterapii może wystąpić wiele lat po zabieguUtrzymujące się ubytkiUbytki pola widzeniaPacjencizmogąakromegaliąpowinni regularnie poddawabyćsięutrwalone,kolonoskopiipomimo skutecznego zabiegu operacyjnego.- Opóźnione rozpoznanie w wybranych chorobach może prowadzić do powikłań sercowo-naczyniowych, cukrzycy, otyłości i niepłodności.7
.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
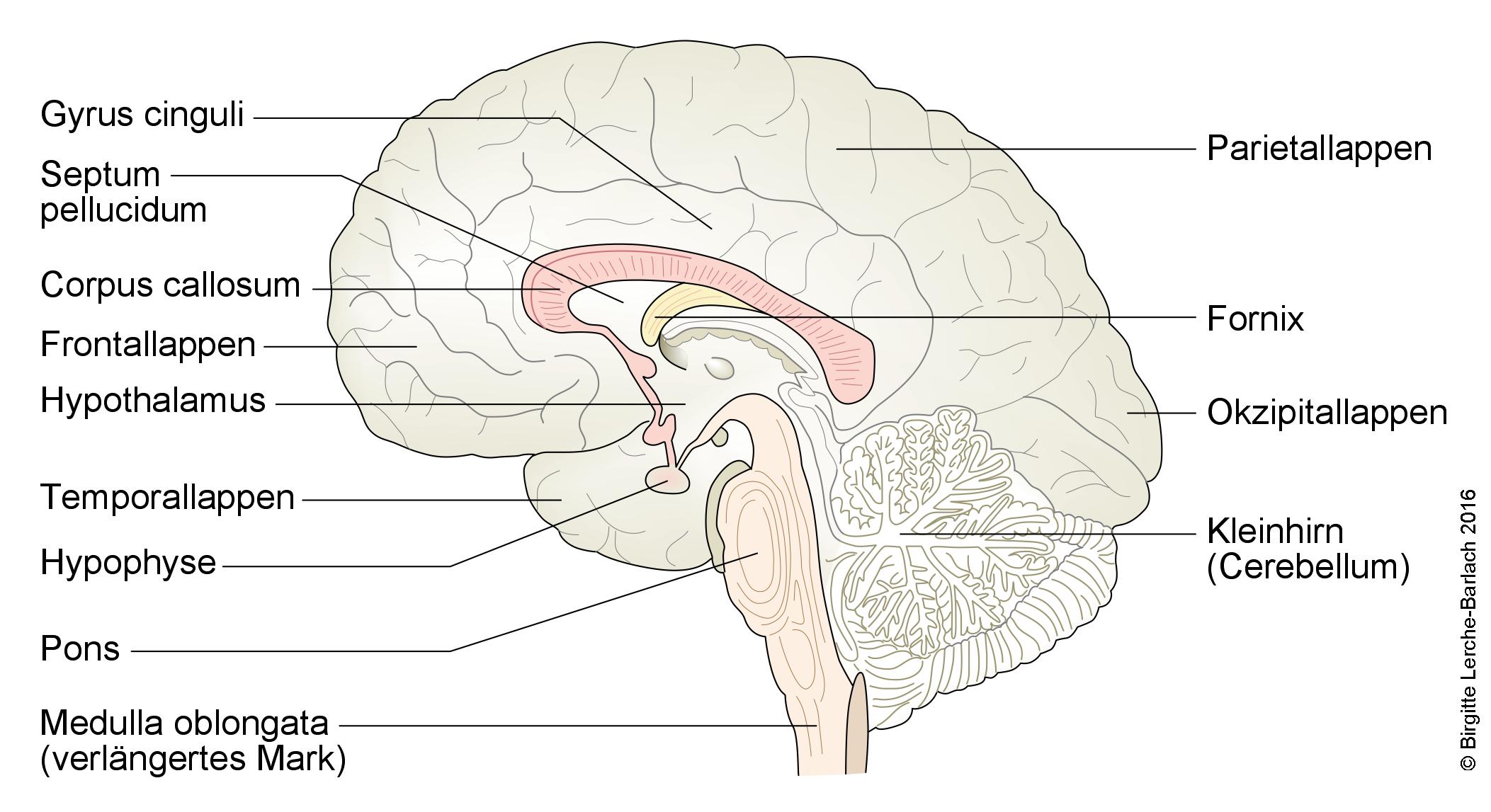
Przekrój przez pień mózgu i przysadkę mózgową
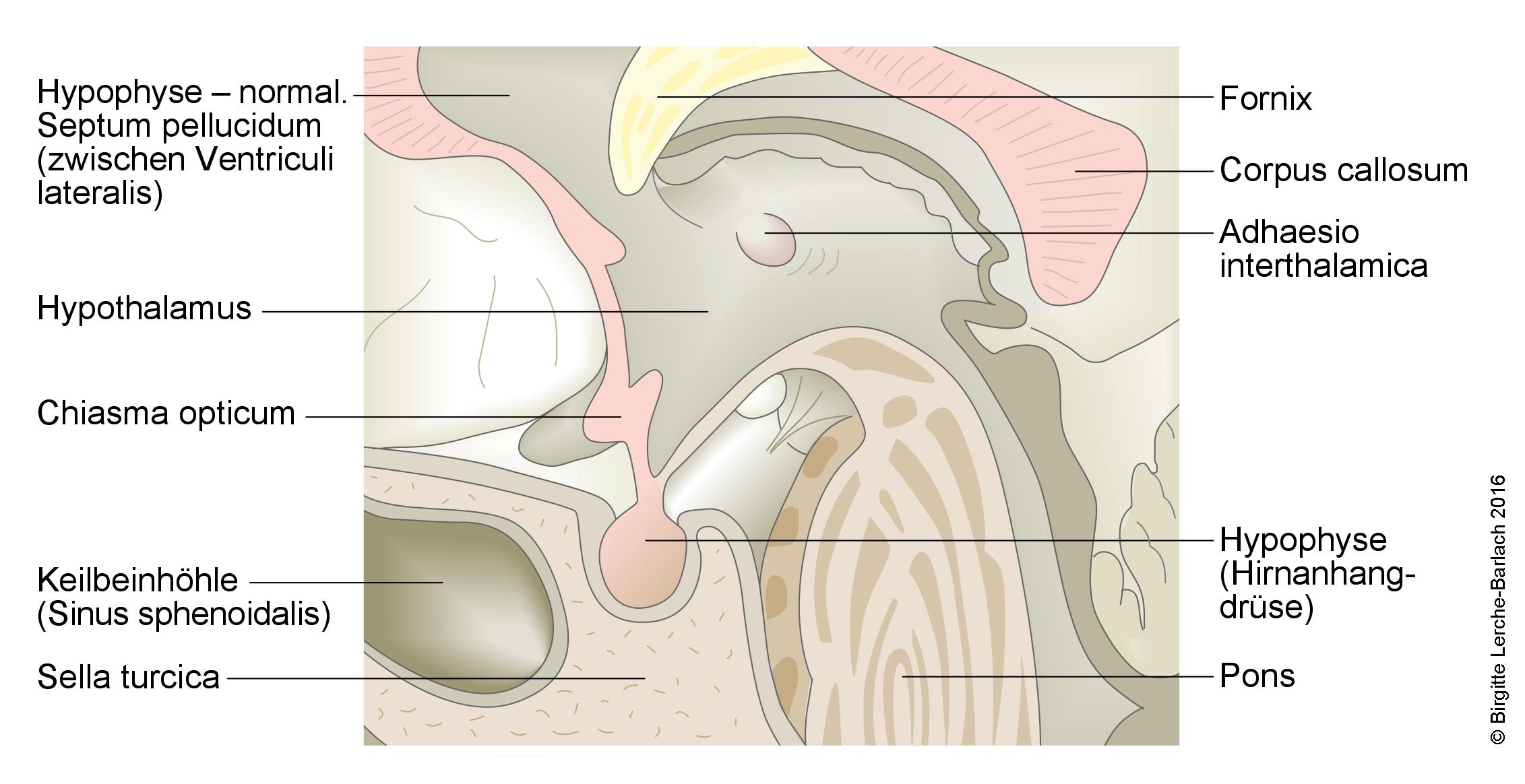

Rysunek przysadki mózgowej (wycinek)
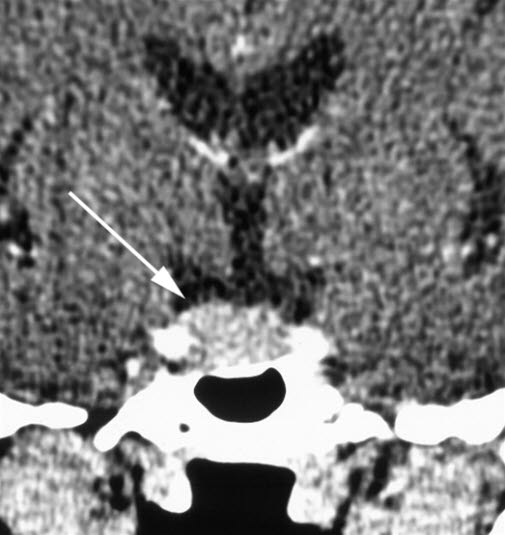
Guz przysadki (TK)
QuellenŹródła
LiteraturPiśmiennictwo
- Kattah JC. Pituitary tumors. emedicine.medscape. 26.10.2015.
http://emedicine.medscape.com/article/1157189-overview" href="http://emedicine.medscape.com/article/1157189-overview" target="_blank">emedicine.medscape.com - Rogers A, Karavitaki N, Wass JA. Diagnosis and management of prolactinomas and non-functioning pituitary adenomas. BMJ. 2014;349:g5390.
https://www.ncbi.nlm.nih.gov/pubmed/25208537" href="https://www.ncbi.nlm.nih.gov/pubmed/25208537" target="_blank">www.ncbi.nlm.nih.gov - Thorns B, Morfeld CA. Schild RL. Sheehan Syndrom. Z Geburtshilfe Neonatol 2013; 217 - Po11_1.
https://www.thieme-connect.com/products/ejournals/abstract/10.1055/s-0033-1361453" href="https://www.thieme-connect.com/products/ejournals/abstract/10.1055/s-0033-1361453" target="_blank">www.thieme-connect.com - Saeger W, Lüdecke DK, Buchfelder M, et al. Pathohistological classification of pituitary tumors: 10 years of experience with the German Pituitary Tumor Registry. Eur J Endocrinol 2007; 156: 203-16.
https://www.ncbi.nlm.nih.gov/pubmed?cmd=Search&term=17287410%5Buid%5D" href="https://www.ncbi.nlm.nih.gov/pubmed?cmd=Search&term=17287410%5Buid%5D" target="_blank">www.ncbi.nlm.nih.gov - Biousse V, Newman NJ, Oyesiku NM. Precipitating factors in pituitary apoplexy. J Neurol Neurosurg Psychiatry 2001; 71: 542-5.
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=J Neurol Neurosurg Psychiatry [ta]+AND+71[vol]+AND+542[page]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=J Neurol Neurosurg Psychiatry [ta]+AND+71[vol]+AND+542[page]" target="_blank">PubMed - Lake MG, Krook LS, Cruz SV. Pituitary adenomas: an overview. Am Fam Physician. 2013 Sep 1;88(5):319-27.
https://www.ncbi.nlm.nih.gov/pubmed/24010395" href="https://www.ncbi.nlm.nih.gov/pubmed/24010395" target="_blank">www.ncbi.nlm.nih.gov - Brue, T., Castinetti, F. The risks of overlooking the diagnosis of secreting pituitary adenomas. Orphanet J Rare Dis 11, 135 (2016).
https://ojrd.biomedcentral.com/articles/10.1186/s13023-016-0516-x#citeas" href="https://ojrd.biomedcentral.com/articles/10.1186/s13023-016-0516-x#citeas" target="_blank">ojrd.biomedcentral.com - Eda M, Saeki N, Fujimoto N, Sunami K. Demonstration of optic pathway in large pituitary adenoma on heavily T2 weighted MR images. Br J Neurosurg 2002; 16: 21-9.
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Br J Neurosurg [ta]+AND+16[vol]+AND+21[page]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Br J Neurosurg [ta]+AND+16[vol]+AND+21[page]" target="_blank">PubMed - Famini P, Maya MM, Melmed S. Pituitary magnetic resonance imaging for sellar and parasellar masses: ten-year experience in 2598 patients. J Clin Endocrinol Metab 2011;96:1633-1641.
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=J Clin Endocrinol Metab [ta]+AND+96[vol]+AND+1633[page]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=J Clin Endocrinol Metab [ta]+AND+96[vol]+AND+1633[page]" target="_blank">PubMed - Chin BM, Orlandi RR, Wiggins RH 3rd. Evaluation of the sellar and parasellar regions. Magn Reson Imaging Clin N Am 2012;20:515-543.
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Magn Reson Imaging Clin N Am [ta]+AND+20[vol]+AND+515[page]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Magn Reson Imaging Clin N Am [ta]+AND+20[vol]+AND+515[page]" target="_blank">PubMed - Gittoes NJL, Bates AS, Tse W, Bullivan B, Shephard MC, Clayton RN et al. Radiotherapy for pituitary tumours. Clin Endocrinol (Oxford)1998; 48: 331-7.
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Clin Endocrinol (Oxford)[ta]+AND+48[vol]+AND+331[page]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Clin Endocrinol (Oxford)[ta]+AND+48[vol]+AND+331[page]" target="_blank">PubMed - Turner HE, Stratton IM, Byrne JV, Adams CBT, Wass JAH. Audit of selected patients with non-functioning piuitary adenomas treated without irradiation - a follow-up study. Clin Endocrinol (Oxford) 1999; 51: 281-4.
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Clin Endocrinol (Oxford) [ta]+AND+51[vol]+AND+281[page]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Clin Endocrinol (Oxford) [ta]+AND+51[vol]+AND+281[page]" target="_blank">PubMed - Thoren M, Høybye C, Grenback E, Degerblad M, Rahn T, Hulting AL. The role of gamma knife radiosurgery in the management of pituitary adenomas. J Neurooncol 2001; 54: 197-203.
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=J Neurooncol [ta]+AND+54[vol]+AND+197[page]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=J Neurooncol [ta]+AND+54[vol]+AND+197[page]" target="_blank">PubMed - Plowman PN. Pituitary adenoma radiotherapy - when, who and how. Clin Endocrinol 1997; 51: 265-71.
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Clin Endocrinol [ta]+AND+51[vol]+AND+265[page]" href="http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=Clin Endocrinol [ta]+AND+51[vol]+AND+265[page]" target="_blank">PubMed
AutorenAutorzy
- Aleksandra Gilis-Januszewska, Dr hab. n. med., Prof. UJ, specjalista chorób wewnętrznych i endokrynologii, Uniwersytet Jagielloński Collegium Medicum w Krakowie(recenzent)
- Adam Windak, Prof dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (redaktor)
- Monika Lenz, Fachärztin für Allgemeinmedizin, Neustadt am Rübenberge