Informacje ogólne
Definicja
- Informacje na temat innych urazów poza złamaniami można znaleźć w artykule Ostre urazy stawu skokowego.
- Staw skokowy jest szczególnie podatny na urazy.
- względna mobilność
- obciążenie całym ciężarem ciała
- Podział złamań
- w zależności od wysokości złamania kości strzałkowej
Imim bardziej proksymalne złamanie kości strzałkowej, tym większe prawdopodobieństwo urazu więzozrostu piszczelowo-strzałkowego i niestabilności stawu skokowego.
Klasyfikacja złamań stawu skokowego według Webera
- Złamania Webera typu A
- złamania kości skokowej z uszkodzeniem kości strzałkowej dystalnie do więzozrostu (bez uszkodzenia więzozrostu, szczególny przypadek pęknięcia więzadła strzałkowego)
- Złamania
WeberWebera typu B- złamania kości skokowej z uszkodzeniem kości strzałkowej na poziomie więzozrostu (z możliwym uszkodzeniem więzozrostu)
- Złamania Webera typu C
- złamania kości skokowej z uszkodzeniem kości strzałkowej proksymalnie do więzozrostu (syndesmoza- więzozrost zawsze uszkodzona, błona międzykostna w zależności od wysokości złamania).
Częstość występowania
- 15% wszystkich urazów kostki to złamania
.1 - 187 złamań na 100
- Najczęstsza forma: złamanie kostki bocznej
Anatomia kliniczna
- Staw skokowy składa się z pięciu kości:
- dystalna
koczęśćpiszczelowakości piszczelowej - dystalna
koczęść kości strzałkowakowej - kość skokowa
- kość piętowa
- kość łódkowata
- dystalna
- Ruch
- górny staw skokowy (utworzony przez dystalne zakończenia kości podudzia i kość skokową)
- zgięcie podeszwowe i
- zgięcie podeszwowe i
- dolny staw skokowy (utworzony przez kość skokową, kość piętową i
- inwersja (boczna krawędź stopy w kierunku podłoża) i ewersja (boczna krawędź stopy uniesiona)
- górny staw skokowy (utworzony przez dystalne zakończenia kości podudzia i kość skokową)
- Bierna stabilizacja stawu skokowego
- kształt dystalnych zakończeń kości podudzia
- aparat więzadłowy
Przyprzyśrodkowe więzadło poboczne: cztery więzadła (pasma), zwane razem więzadłem trójgraniastym.Boczneboczne więzadło poboczne: trzy niezależne więzadła – więzadło skokowo-strzałkowe przednie, więzadło piętowo-strzałkowe i więzadło skokowo-strzałkowe tylne.- Więzadło więzozrostu, które utrzymuje razem kość piszczelową i strzałkową.
- Aktywna stabilizacja stawu skokowego
- mięśnie strzałkowe po stronie bocznej
- mięsień piszczelowy przedni i
Etiologia i patogeneza
Mechanizm wystąpienia urazu
- Zazwyczaj uraz skrętny, rzadko bezpośredni uraz
- Najczęstszym mechanizmem urazu jest uraz zniekształcający z nadmierną inwersją.
- Stopa jest w supinacji i jednocześnie jest obracana do wewnątrz.
- Urazy inwersyjne są znacznie częstsze niż urazy ewersyjne.
- Więzadło poboczne przyśrodkowe jest bardziej stabilne niż poboczne więzadła boczne.
- Kostka przyśrodkowa jest krótsza niż kostka boczna.
- Pozwala to kości skokowej na większą inwersję niż ewersję.
- W 1/3 przypadków
jesturazto spowodowanepod wpływem alkoholu i spowodowany śliską nawierzchnią. - Więzadło skokowo-piszczelowe przednie jest najbardziej podatne na urazy.
- Podczas zgięcia podeszwowego jest ono najbardziej obciążone z trzech zewnętrznych więzadeł.
- Ma niższą wytrzymałość na rozciąganie niż inne więzadła boczne.
Szczególne typy złamań
- Złamanie wieloodłamowe nasady dalszej piszczeli
- złamanie dystalnej części kości piszczelowej
- Występuje przy silnych obciążeniach osiowych, które wciskają kość skokową w piszczel.
- przykład: upadek z dużej wysokości
- Trójkąt Volkmanna
- przemieszony fragment kości piszczelowej w przypadku złamania
grzbietowotylno-bocznej krawędzi tej kościpiszczelowej - urazy towarzyszące w ciężkich złamaniach kostki
- gorsze rokowania
- przemieszony fragment kości piszczelowej w przypadku złamania
- Złamanie Tillaux
- oderwanie
więzozrostuprzedniegonafragmentuprzedniejnasadykrawędzidalszej kości piszczelowej
- oderwanie
- Złamanie Maisonneuve
- złamanie proksymalnego odcinka kości strzałkowej
- synonim: „
Wysokiewysokie złamanie Webera typu C” prozerwanie więknięcie błonyzozrostu międzykostnejdzykostnego z następczą niestabilnością górnego stawu skokowego- częste występowanie zł
amańamania kostki przyśrodkowej
Czynniki predysponujące
ICD-10
- S82.5 Złamanie w obrębie kostki przyśrodkowej
- S82.6 Złamanie w obrębie kostki bocznej
Diagnostyka
Kryteria diagnostyczne
- Typowy wywiad lekarski, nieprawidłowe wyniki badania fizykalnego i potwierdzenie badaniem rentgenowskim
- Często wypadek przy pracy
skierowaniewdrożeniedoprocedurylekarzazwiązanejubezpieczeniazwypadkowegowypadkiem w pracy
Diagnostyka różnicowa
- Zniekształcenie stawu skokowego
- Urazowe oderwanie
podstawy(złamanie awulsyjne) fragmentu V kości śródstopia (mięsień strzałkowy krótki) - Złamanie kości stępu
Wywiad lekarski
- Zwykle uraz skrętny
- Ważne są opisy dokładnego przebiegu urazu i pozycji stopy.
- Możliwe jest oszacowanie stopnia ciężkości i uszkodzonych struktur.
- Pacjenci skarżą się na ból,
opuchliznobrzęk i ograniczoną funkcjonalność.
Badanie przedmiotowe
- Możliwe oznaki złamania
- deformacja,
opuchliznaobrzęk, bolesność uciskowa kości, krwiaki - Obciążenie stopy nie jest możliwe.
- deformacja,
- Palpacja
Ogniskowaogniskowa bolesność uciskowa kości- szczególnie kostki przyśrodkowej lub bocznej
- tylna część kości piszczelowej (trójkąt Volkmanna)
- proksymalna część kości strzałkowej (złamanie Maisonneuve)
Ww przypadku dużejegoopuchliznyobrzęku podudzia lub stopyOpuchniObrzęknięta tkanka jest twarda i bolesna? Istnieje wówczas ryzyko wystąpienia
- Ocena biernej i czynnej mobilności stawu skokowego
Zwyklezwykle niewykonalna w fazie ostrej
- Stan układu nerwowo-naczyniowego
- porównanie z drugą kończyną
- tętno tętnicy piszczelowej tylnej i tętnicy grzbietowej stopy
- Badanie stawu kolanowego i stopy: oznaki innych obrażeń?
Kryteria ottawskie
- Narzędzie do podejmowania decyzji
- Kiedy badanie rentgenowskie jest przydatne w przypadku urazu stawu skokowego
?3?
- Kiedy badanie rentgenowskie jest przydatne w przypadku urazu stawu skokowego
- Badanie rentgenowskie stawu skokowego
- Jeśli ból występuje w okolicy kostki ORAZ dodatkowo spełnione są następujące kryteria:
- bolesność przy ucisku dolnej części kostki przyśrodkowej i/lub bocznej
- niemożliwość obciążenia stopy ciężarem ciała
- Jeśli ból występuje w okolicy kostki ORAZ dodatkowo spełnione są następujące kryteria:
- Badanie rentgenowskie śródstopia
- Jeśli występuje ból w środkowej części stopy ORAZ dodatkowo spełnione są następujące kryteria:
- bolesność uciskowa podstawy V kości śródstopia (strona boczna)
- tkliwość kości łódkowatej (strona przyśrodkowa)
- niemożliwość obciążenia stopy ciężarem ciała
- Jeśli występuje ból w środkowej części stopy ORAZ dodatkowo spełnione są następujące kryteria:
- Precyzja diagnostyczna4
- czułość prawie 100%
Znaczenieznaczenie: złamania prawie nigdy nie zostają pominięte.
- swoistość od 25 do 50%
- Znaczenie:
prześwietlabadanie RTG wykonuje się także u wielu pacjentów (50-75%) bez złamań.
- Znaczenie:
- czułość prawie 100%
Diagnostyka u specjalisty
- Obowiązkowe w
- RTG stawu skokowego w
- RTG stawu skokowego w
- W przypadku złamania proksymalnego odcinka kości strzałkowej (złamanie Maisonneuve)
- zdjęcie rentgenowskie całego podudzia w 2 płaszczyznach
- Wskazania do
TKtomografii komputerowej- w przypadku wątpliwych wyników badań radiologicznych
- w celu planowania przedoperacyjnego w przypadku złożonych złamań
- w przypadku współistniejących urazów kości piszczelowej (np. wgłobienie)
- w przypadku urazów współistniejących kości skokowej (np. złamanie z wgłobieniem kości skokowej)
- w przypadku podejrzenia złamania tylnego trójkąta Volkmanna
- Wskazania do
RMrezonansu magnetycznego- w celu diagnostyki złamań tylko w przypadku podejrzenia złamania przeciążeniowego lub złamania patologicznego (pierwotny nowotwór kości, przerzut)
- w przypadku podejrzenia izolowanego zerwania więzozrostu
- w celu wyjaśnienia urazów więzadłowych
- w celu oceny urazów chrząstki
- BRAK konieczności:
- badanie USG
- artrografia
Wskazania do skierowania do hospitalizacji
- W przypadku podejrzenia złamania
Terapia
Cele leczenia
- Odpowiednia repozycja i unieruchomienie, dzięki temu przywrócenie normalnego funkcjonowania
Ogólne informacje o terapii
Pierwsza pomoc
- Chłodzenie, uniesienie, ucisk, odpoczynek
- Badanie pod kątem urazów nerwów lub naczyń krwionośnych
- Podanie środków przeciwbólowych
- Stabilizacja miejsca złamania, w miarę możliwości unieruchomienie stawu skokowego w pozycji neutralnej
- W przypadku klinicznie oczywistego zwichnięcia stawu skokowego natychmiastowa repozycja przez osiowe pociągnięcie kości piętowej
- ochrona tkanek miękkich, nerwów i naczyń krwionośnych
- Zakrycie wszelkich otwartych złamań sterylnym opatrunkiem
Informacje ogólne
- Terapia złamań stawu skokowego jest zadaniem złożonym.
- Złamania Webera typu A i naderwania więzadeł kostnych mogą być leczone zachowawczo.
- Niestabilne lub przemieszczone stabilne złamania powinny zostać nastawione i ustabilizowane anatomicznie.
Terapia zachowawcza
- Wskazania do leczenia zachowawczego:
- nieprzemieszczone lub nieznacznie przemieszczone złamanie Weber typu A
- złamania Webera typu A z nieprzemieszczonym złamaniem kostki przyśrodkowej
- nieprzemieszczone, stabilne złamania Weber typu B
- złamanie kostki przyśrodkowej bez przemieszczenia
- zaawansowany wiek pacjenta
- U starszych pacjentów (
>>65 lat) terapia zachowawcza stabilnych złamań stawu skokowego bez przemieszczenia jest lepsza niż leczenie chirurgiczne.5.
- U starszych pacjentów (
- Istniejące przeciwwskazania do zabiegu operacyjnego
Istotneistotne zaburzenia krążenia (PAD,- podwyższone ryzyko zakażenia
- owrzodzenie podudzi, infekcja przodostopia
- Unieruchomienie w podzielonym gipsie na podudzie/opasce typu Cast/ opatrunku stabilizującego lub szynie próżniowej do czasu ustąpienia obrzęku tkanek miękkich
- zazwyczaj na 6 tygodni
- farmakologiczna profilaktyka przeciwzakrzepowa
- Następnie mobilizacja w gipsie na podudzie/opasce typu Cast/bucie odciążającym na podudzie/opatrunku stabilizującym z częściowym obciążeniem lub obciążeniem funkcjonalnym dostosowanym do bólu
- Przydatna jest wczesna fizjoterapia.
Leczenie chirurgiczne
- Cel
- anatomiczna repozycja i retencja (stabilizacja) złamań, widełek stawu i struktur więzadeł w celu osiągnięcia jak najszybszego, funkcjonalnego
leczeniawyleczenia po zabiegu
- anatomiczna repozycja i retencja (stabilizacja) złamań, widełek stawu i struktur więzadeł w celu osiągnięcia jak najszybszego, funkcjonalnego
- Wskazania
- otwarte złamania
- złamania z uszkodzeniem naczyń krwionośnych lub nerwów
- niestabilne, nieodwracalne złamania
- złamania ze znacznym zamkniętym uszkodzeniem tkanek miękkich
- urazy Maisonneuve
- izolowane zerwania więzozrostu z radiologicznie potwierdzoną niewydolnością kostki
- przemieszczone złamania kostki typu B i typu C
- Różne procedury osteosyntezy, zwykle płytki i śruby
- Operacja w trybie nagłym w przypadku:
- otwartych złamań
- złamań z trwałym zwichnięciem lub podwichnięciem
- złamań z poważnym zamkniętym uszkodzeniem tkanek miękkich
(np. pęcherze po złamaniach).
- Wszystkie inne operacje powinny zostać wykonane w ciągu od 6 do 8 godzin.
- Terapia początkowa nie jest możliwa (np. z powodu
nadmiernejdużegoopuchliznyobrzęku tkanek miękkich).- dwuetapowa procedura ze wstępną repozycją i unieruchomieniem w stabilizatorze zewnętrznym
- Po konsolidacji tkanek miękkich można następnie przeprowadzić zmianę postępowania.
- Usunięcie implantu po zakończeniu gojenia kości
- zalety: mniejszy ból, większa mobilność8
- Śruby pozycjonujące są zwykle usuwane 6 tygodni po operacji.
- W przypadku stabilnej osteosyntezy wczesna mobilizacja zgodnie z instrukcjami chirurga
Leczenie farmakologiczne
- W razie potrzeby profilaktyka przeciwtężcowa i profilaktyka antybiotykowa w przypadku złamań otwartych
Inne terapie
- Odciążające kule łokciowe
- Samodzielne wykonywanie ćwiczeń po wcześniejszym instruktażu prowadzi do porównywalnej funkcji kostki i jakości życia jak ćwiczenia pod okiem fizjoterapeutów
.9. - Pacjenci, którzy nie są w stanie samodzielnie ćwiczyć, powinni korzystać z fizjoterapii.
Rehabilitacja
- Wczesny początek
- zarówno w przypadku leczenia chirurgicznego, jak i zachowawczego
- Połączenie różnych
środkówformrehabilitacyjnychrehabilitacji, m. in.:- fizjoterapia
- instruktaż dotyczący chodzenia
- dozowany wzrost obciążenia
- leki przeciwzapalne
- w razie potrzeby wtórny zabieg chirurgiczny na implancie, kości lub tkance miękkiej
- wkładki do butów w przypadku pourazowego obniżenia wysklepienia stopy
Przebieg, powikłania i rokowanie
Powikłania
- Martwica skóry w przypadku poważnych złamań z przemieszczeniem lub złamań ze zwichnięciem, zwykle z powodu opóźnionej repozycji
- Martwica kości
- Duże ryzyko zakażenia w przypadku złamań otwartych
- Zespół ciasnoty przedziałów powięziowych
- Niewystarczające zagojenie się złamania
- staw rzekomy, niestabilność mechaniczna, przewlekły ból i sztywność
- staw rzekomy, niestabilność mechaniczna, przewlekły ból i sztywność
- Późne zakażenie z przewlekłym zapaleniem kości i szpiku
- W przypadku osteosyntezy:
Defektdefekt, obluzowanie, złamanie, infekcja implantu - Tendencja do przewlekł
ejegoopuchliznyobrzęku - Niespójność powierzchni stawowych
Pourazowapourazowa choroba zwyrodnieniowa stawów
Rokowanie
- Rokowanie jest korzystne, pod warunkiem, że uraz zostanie prawidłowo zdiagnozowany i będzie odpowiednio leczony.
- Dzięki anatomicznej repozycji i osteosyntezie umożliwiającej ćwiczenia możliwy jest pełny powrót do zdrowia w zależności od stopnia ciężkości urazu.
gorszeGorsze rokowania- złamanie trójkąta Volkmanna
- uszkodzenie chrząstki
bardziejBardziej proksymalne złamanie (złamanie Weber typu C ma gorsze rokowanie niż złamanie Weber typu B, a typ B ma gorsze rokowanie niż Weber typu A).
- Intensywna rehabilitacja może przeciwdziałać późniejszym powikłaniom.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
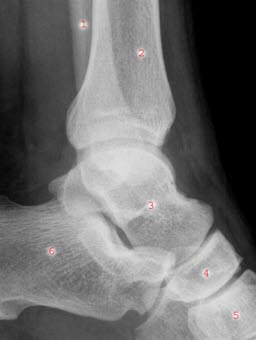
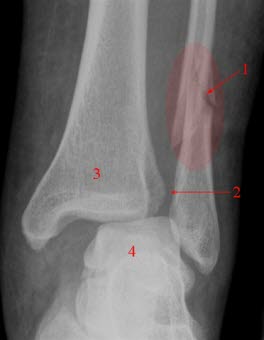
Niestabilne złamanie stawu skokowego: Złamanie (1) dystalnej części kości strzałkowej z rozerwaniem więzozrostu (2), widełki kostki wyraźnie rozsunięte, kość piszczelowa (3), kość skokowa (4)
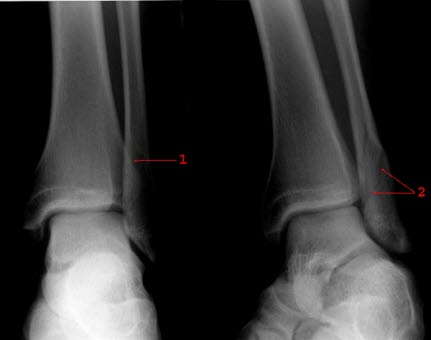
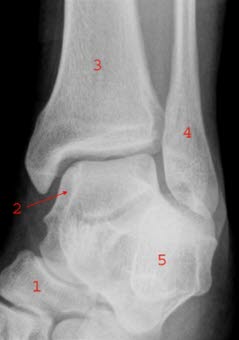
Złamanie kostki: Zdjęcie przednie i ukośne RTG lewego stawu skokowego: Złamanie skośne (1 i 2) kostki bocznej bez nieprawidłowego ustawienia; złamanie najlepiej widoczne na zdjęciu ukośnym (2)
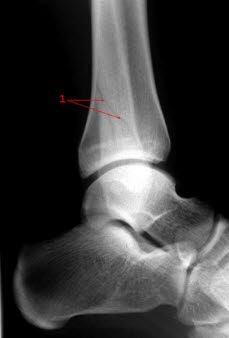
Złamanie kostki: Zdjęcie boczne: Skośne złamanie kostki bocznej bez nieprawidłowego ustawienia (1)
Źródła
Piśmiennictwo
- Iskyan K. Ankle Fracture. Medscape, last updated Oct 26, 2016.
https://emedicine.medscape.com/article/824224" href="https://emedicine.medscape.com/article/824224" target="_blank">emedicine.medscape.com - Spaine LA, Bollen SR. 'The bigger they come ...': the relationship between body mass index and severity of ankle fractures. Injury 1996; 27(10): 687-9.
https://www.ncbi.nlm.nih.gov/pubmed/9135744" href="https://www.ncbi.nlm.nih.gov/pubmed/9135744" target="_blank">www.ncbi.nlm.nih.gov - Stiell IG, Greenberg GH, McKnight RD, Nair RC, McDowell I, Worthington JR. A study to develop clinical decision rules for the use of radiography in acute ankle injuries. Ann Emerg Med 1992; 21: 384-390. PubMed
- Bachmann LM, Kolb E, Koller MT, Steurer J, ter Riet G. Accuracy of Ottawa ankle rules to exclude fractures of the ankle and mid-foot: systematic review. BMJ 2003; 326: 417-24. British Medical Journal
- Salai M, Dudkiewicz I, Novikov I, et al. The epidemic of ankle fractures in the elderly--is surgical treatment warranted?. Arch Orthop Trauma Surg 2000; 120(9): 511-3.
https://www.ncbi.nlm.nih.gov/pubmed/11011670" href="https://www.ncbi.nlm.nih.gov/pubmed/11011670" target="_blank">www.ncbi.nlm.nih.gov - Bray TJ, Endicott M, Capra SE. Treatment of open ankle fractures. Immediate internal fixation versus closed immobilization and delayed fixation. Clin Orthop Relat Res 1989; 240: 47-52.
https://www.ncbi.nlm.nih.gov/pubmed/2492911" href="https://www.ncbi.nlm.nih.gov/pubmed/2492911" target="_blank">www.ncbi.nlm.nih.gov - Høiness P, Strømsøe K. The influence of the timing of surgery on soft tissue complications and hospital stay. A review of 84 closed ankle fractures. Ann Chir Gynaecol 2000; 89(1): 6-9.
https://www.ncbi.nlm.nih.gov/pubmed/10791637" href="https://www.ncbi.nlm.nih.gov/pubmed/10791637" target="_blank">www.ncbi.nlm.nih.gov - Jacobsen S, Honnens de Lichtenberg M, Jensen CM, et al. Removal of internal fixation--the effect on patients' complaints: a study of 66 cases of removal of internal fixation after malleolar fractures. Foot Ankle Int 1994; 15(4): 170-1.
https://www.ncbi.nlm.nih.gov/pubmed/7951948" href="https://www.ncbi.nlm.nih.gov/pubmed/7951948" target="_blank">www.ncbi.nlm.nih.gov - Moseley A, Beckenkamp PR, Haas M, et al. Rehabilitation after immobilization for ankle fracture. The EXACT randomized clinical trial. JAMA 2015; 314: 1376-85. doi:10.1001/jama.2015.12180 DOI
Autorzy
- Honorata Błaszczyk, Dr n. med., specjalista medycyny rodzinnej, Poradnia Lekarzy Rodzinnych w Łodzi (recenzent)
- Tomasz Tomasik, Dr hab. n. med., Prof. UJ, specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (redaktor)
- Lino Witte, dr n. med., lekarz w