Informacje ogólne
Definicja
- Inne nazwy to wrzód odleżynowy i owrzodzenie odleżynowe.
- Odleżyny są spowodowane martwicą niedokrwienną i owrzodzeniem tkanki nad wypukłościami kostnymi, która była narażona na ucisk zewnętrzny przez długi czas1.
- Nacisk ten może być wywierany np. przez łóżko lub wózek inwalidzki, gips, protezę, rurkę tlenową, nieodpowiednie obuwie, cewnik do pęcherza moczowego lub stół operacyjny.
- Odleżyna może mieć postać uporczywego przekrwienia, pęcherzy, pęknięć lub martwicy skóry.
- Może obejmować także głębsze struktury, takie jak mięśnie i kości.
- Odleżyna należy do grupy poważnych problemów zdrowotnych u osób wymagających opieki.
Częstość występowania
- Odleżyny są częste w szpitalach i placówkach opiekuńczych.
- W trwającym 5 lat pełnym badaniu przeprowadzonym w niemieckim szpitalu uniwersyteckim chorobowość odleżyn wynosiła 1,2%, przy czym u 0,8% pacjentów odleżyna pojawiła się podczas pobytu2.
- Chorobowość w przypadku opieki długoterminowej wynosi 2–5%.
Etiologia i patogeneza
- Odleżyny powstają w wyniku długotrwałego niedokrwienia skóry i tkanki podskórnej. Przyczyną może być ucisk, tarcie lub rozciąganie na danym obszarze skóry, np. nad występem kostnym.
- Za najczęstszą lokalizację owrzodzeń odleżynowych uważa się:
- piętę (ok. 22 %)
- kość kulszową (22%)
- kość krzyżową (19%)2
- Istnieje wiele czynników ryzyka, które sprzyjają rozwojowi odleżyn.
- Zaburzenia czucia, trofizmu, ruchliwości i krążenia, takie jak np. w przypadku paraplegii, zwiększają ryzyko ich powstawania.
- W przypadku chorób skóry, miejscowych podrażnień lub urazów, blizn, przykurczów lub zmian anatomicznych w punktach ucisku ryzyko to wzrasta.
- Inne dodatkowe czynniki ryzyka to:
- zakażenia
- zaburzenia krążenia
- niedobory odporności lub zaburzenia autoimmunologiczne
- zaburzenia metaboliczne (np. cukrzyca)
- choroby podstawowe serca i płuc
- nieprawidłowe odżywianie
- nowotwory złośliwe
- zaburzenia psychiatryczne i otępienie
- wpływ leków
- alkohol/nikotyna
- niedopasowane protezy
- Sytuacja związana z opieką również wpływa na ryzyko wystąpienia odleżyn:
- nieodpowiednia opieka związana z nietrzymaniem moczu i ranami
- zbyt rzadka zmiana pozycji
- Istnieją różne rodzaje skale (np. Norton, Gosnell, Medley'a, Waterlow i Braden) do oceny indywidualnego ryzyka odleżyn, z których żadna nie będzie idealna dla każdego pacjenta, więc nie da się sformułować ogólnych zaleceń3.
- Klasyfikacja odleżyn EPUAP (European Pressure Ulcer Advisory Panel)4
- Kategoria/poziom/stopień I: zaczerwienienie, którego nie da się usunąć.
- kategoria/poziom/stopień II: częściowa utrata skóry
- kategoria/poziom/stopień III: utrata skóry
- kategoria/poziom/stopień IV: całkowita utrata tkanki
Czynniki predysponujące
- Zaawansowany wiek
- Ograniczona mobilność
- Słaby stan odżywienia, kacheksja
- Urazy rdzenia kręgowego
- Upośledzone postrzeganie zmysłowe
- Podwyższona temperatura skóry
- Zatrucia
- Udar
- Stwardnienie rozsiane lub inne zaburzenia neurologiczne
ICD-10
- L89 Owrzodzenie odleżynowe
Rozpoznanie
Kryteria diagnostyczne
- Rozpoznanie opiera się na typowym wywiadzie lekarskim i wynikach badania przedmiotowego.
Diagnostyka różnicowa
- Wrzód tętniczy w obszarze stopy/podudzia
- Wrzód żylny w obszarze stopy/podudzia
- Zespół stopy cukrzycowej
- Złośliwe zmiany skórne
Wywiad lekarski
- Zaczerwienienie, opuchlizna, ewentualnie ból w częściach ciała narażonych na ucisk.
- W dalszym przebiegu występuje owrzodzenie.
- Ocena wyżej wymienionych czynników ryzyka, takich jak choroby współistniejące, przyjmowane leki, stan odżywienia i warunki opieki.
Badanie przedmiotowe
- Wizualna i palpacyjna ocena stopnia uszkodzenia tkanek.
Klasyfikacja4
- Stopień I
- skóra wciąż nienaruszona, z zaczerwienionymi obszarami skóry, których nie można usunąć
- Obszar ten jest często wrażliwy na ból, stwardniały, miękki, cieplejszy lub zimniejszy niż otaczająca go tkanka.
-
Stopień II
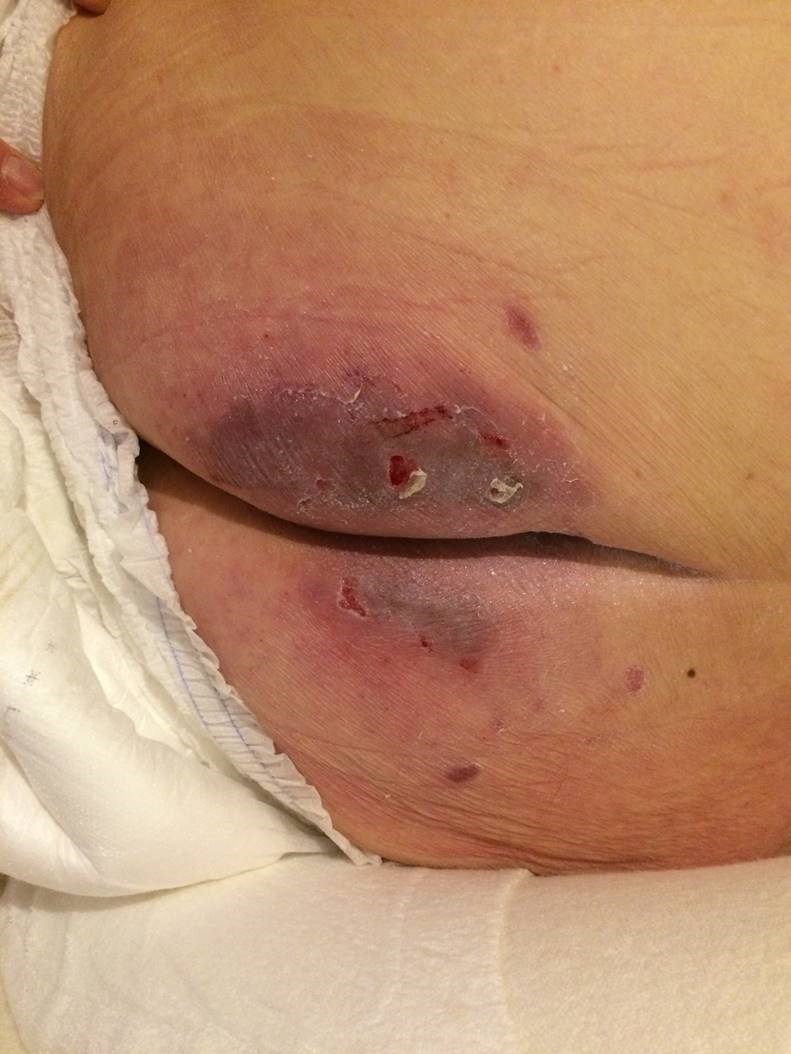 Odleżyna stopnia II–III
Odleżyna stopnia II–III- częściowe zniszczenie skóry z otwartą raną z płaskim, różowym łożyskiem rany
- Stopień III
- całkowite zniszczenie skóry z widoczną tkanką podskórną
- Stopień IV
- całkowita utrata tkanki z odsłoniętymi mięśniami, ścięgnami i kośćmi; mogą tworzyć się kieszonki lub podminowania.
- Objawy zakażenia rany mogą obejmować zaczerwienienie, opuchliznę, ropną wydzielinę, nieprzyjemny zapach, nienaturalnie „spienioną” tkankę ziarninową, krwotok kontaktowy, rozpad tkanki, ból a także nawet chorobę układową bez innych ognisk stanu zapalnego.
- Ewentualna gorączka i osłabiony ogólny stan fizyczny
Badania uzupełniające
- Jeśli występują kliniczne objawy zakażenia, należy wykonać wymaz do badania bakteriologicznego
i, jeśli to konieczne, morfologię, CRP.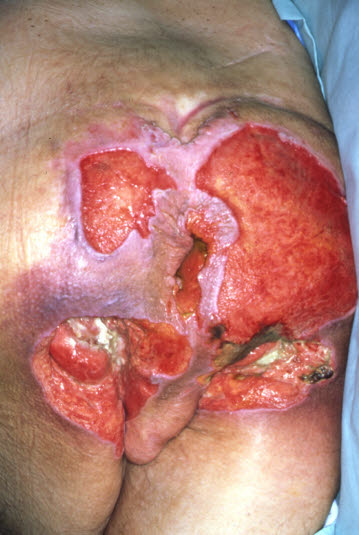 Odleżyna
Odleżyna - Jeśli podejrzewa się, że miejscowe zmiany skórne są złośliwe, należy pobrać próbkę tkanki do badania histologicznego.
- Jeśli występuje ropień, zapalenie kaletki maziowej, obrzęk lub martwica, badanie ultrasonograficzne może pokazać zakres tych zmian.
- Zdjęcia rentgenowskie, TK lub RM są również stosowane w przypadku zajęcia kości i w celu uwidocznienia przetoki.
Wskazania do skierowania do hospitalizacji
- W przypadku dużych i opornych na leczenie owrzodzeń lub w przypadku podejrzenia zapalenia kości lub zapalenia kości i szpiku.
- W przypadku wskazań do operacji plastycznej (przemieszczony płat skóry, wolny płat skóry, unaczyniony płat skóry, przeszczep skóry niepełnej grubości)
- W przypadku bólu, którego nie da się kontrolować w warunkach ambulatoryjnych
- Podejrzenie ropowicy lub posocznicy
Lista kontrolna dotycząca skierowania
Odleżyna, wrzód odleżynowy
- Cel skierowania
- Diagnostyka? Leczenie? Inny?
- Wywiad lekarski
- owrzodzenie: przyczyna, czas, rozwój
- stopień nasilenia dolegliwości: ból, zakażenie, wydzielina
- wcześniejsze leczenie
- Ogólny stan zdrowia, choroby przewlekłe, cukrzyca? Regularnie przyjmowane leki?
- Potrzeba opieki czy samodzielność?
- Badanie przedmiotowe
- Wrzód: lokalizacja, rozmiar, zasięg, głębokość? Zajęcie kości?
- Ogólny stan zdrowia: ogólny stan fizyczny, układ krążenia, płuca, gorączka?
Leczenie
Cele leczenia
- Zapobieganie odleżynom
- Przywrócenie prawidłowego stanu skóry
- Poprawa jakości życia
Informacje ogólne
- Środki zapobiegawcze mają kluczowe znaczenie.
- Odpowiednia kontrola bólu
- Poprawa w zakresie współistniejących chorób i/lub stanu odżywienia
- Wszystkie osoby zaangażowane w leczenie pacjentów muszą być odpowiednio przeszkolone: lekarze, personel pielęgniarski, krewni.
- Regularna komunikacja między wszystkimi stronami
- Szczegółowa dokumentacja rany (również fotograficzna) jest istotna podczas całego przebiegu procesu gojenia.
- Ważne są informacje na temat lokalizacji, rozmiaru, wysięku, marginesu rany, łożyska rany i bólu, a także klasyfikacja w ramach EPUAP.
- Należy regularnie kontrolować ranę pod kątem martwicy (kolor czarny), zakażenia (kolor żółty, z wysiękiem lub bez niego) oraz stopnia wygojenia rany (kolor czerwony, z wysiękiem lub bez: rana ziarninująca, kolor różowy: faza epitelizacji).
Leczenie zachowawcze rany
- Najważniejsze jest bezwzględne odciążenie uszkodzonej okolicy ciała.
- Unikanie sił kompresyjnych
- Unikanie lokalnego skażenia (np. stolec, mocz)
- Opatrunki powinny być zmieniane w sposób nieurazowy i z zachowaniem jak największych odstępów.
- Należy przestrzegać zasad higieny.
- Dezynfekcja rąk powinna być przeprowadzana przed zmianą opatrunku i po niej.
- Antyseptyczne oczyszczanie ran w przypadku miejscowego zakażenia: np. oktynidyna 0,1% (czas ekspozycji 30 s – 1 min) i poliheksanid 0,04% (czas ekspozycji 5–20 min)
- Należy bezwzględnie unikać irygacji rany pod ciśnieniem ze względu na ryzyko wystąpienia reakcji toksycznej oraz martwicy aseptycznej; po profesjonalnym oczyszczeniu irygacja zazwyczaj nie jest konieczna.
- Nie należy płukać rany oktenidyną, a jeśli już, to tylko 0,9% roztworem NaCl lub roztworami zawierającymi poliheksanid.
- Rozległe mechaniczne oczyszczanie (opracowanie) rany jest często konieczne, aby rana była wolna od zakażenia i drobnoustrojów, z dobrze ukrwionym łożyskiem rany zdolnym do ziarninowania.
- Miejscowa podciśnieniowa terapia ran (Negative Pressure Wound Therapy — NPWT) może wspomagać gojenie poprzez poprawę przepływu krwi.
- przeciwwskazana w przypadku drobnoustrojów beztlenowych, guzów złośliwych, miejscowo odsłoniętych naczyń i zespoleń naczyniowych, przetok o niejasnym przebiegu i suchych martwic
Opatrunki na rany
- Wybór opatrunków na rany powinien być zawsze indywidualną decyzją.
- Dostępne są różne systemy5:
- opatrunki autolityczne, osmotyczne, biochirurgiczne i enzymatyczne do oczyszczania ran
- antyseptyczne opatrunki na rany (powłoka srebrna, poliheksanid)
- Niektórzy autorzy uważają, że opatrunki na rany zawierające srebro nie wykazują znaczącej przewagi nad opatrunkami bez srebra.
- Opatrunków zawierających jod nie należy stosować w ciąży ani przy nadczynności tarczycy; ponadto występuje cytotoksyczny mechanizm działania.
- aktywne opatrunki na rany (kolagenowe opatrunki na rany, kwas hialuronowy, matryca modulująca proteazy, hydroaktywne opatrunki na rany)
- Czym powinien charakteryzować się optymalny opatrunek na ranę:
- utrzymaniem wilgotnego środowiska w obszarze rany
- wchłanianiem nadmiaru wysięku i składników toksycznych
- umożliwieniem wymiany gazowej
- ochroną przed zakażeniami wtórnymi
- możliwością nieurazowej zmiany opatrunku bez pozostawiania włókien i innych ciał obcych
Leczenie chirurgiczne
- Owrzodzenia odleżynowe wolne od zakażeń i martwicy można zrekonstruować chirurgicznie przy użyciu płatów powięziowo-skórnych.
- Istotne jest, aby wystarczająco pokryć tkanki miękkie i aby powstała blizna nie znajdowała się w obszarze nacisku.
- Blizna będzie odporna na obciążenia dopiero po ok. 6 tygodniach.
- ewentualnie profilaktyka antybiotykowa około- i pooperacyjne zgodnie z antybiogramem
- Istotne jest, aby wystarczająco pokryć tkanki miękkie i aby powstała blizna nie znajdowała się w obszarze nacisku.
Leczenie farmakologiczne
Antybiotyki układowe
- Mogą być wskazane w przypadku objawów rozległego zakażenia lub gdy zajęte są głębsze tkanki.
- Jeśli rozważa się podanie antybiotyków, należy pobrać wymazy do badania mikrobiologicznego, zwłaszcza u pacjentów, którzy niedawno przebywali w środowisku (np. w szpitalu), w którym występuje wiele bakterii wieloopornych.
- Wskazania do pozajelitowego (zamiast doustnego), co najwyżej sekwencyjnego podania antybiotyków
- Środek pierwszego wyboru w przypadku niepowikłanych zakażeń
- cefazolina 4 x 0,5 g lub 2 x 1 g dożylnie lub
- flukloksacylina 3 x 1 g lub 4 x 1 g na dobę doustnie/dożylnie
- Lek drugiego wyboru w przypadku niepowikłanych zakażeń
- klindamycyna 3 x 0,9 g na dobę doustnie/dożylnie
- Ciężkie zakażenia zagrażające życiu lub krytyczne umiejscowienie (np. w obszarze dłoni lub twarzy)
- cefazolina 3 x 1–2 g na dobę dożylnie (do 12 g na dobę) lub
- cefuroksym 3 x 1,5 g na dobę dożylnie
- W leczeniu powikłanych, przewlekłych zakażeń (np. odleżyn, owrzodzenia tętniczego), zaleca się oznaczenie patogenu i celowaną terapię zgodnie z wynikami mikrobiologicznymi i klinicznymi.
Antybiotyki stosowane miejscowo
- Zwykle nie są wskazane.
Dalsze działania
- Leczenie chorób podstawowych
- Optymalizacja stężenia glukozy we krwi
- Optymalizacja sytuacji żywieniowej
Zapobieganie
Informacje ogólne
- Nadrzędną zasadą zapobiegania odleżynom jest odciążenie poprzez:
- odpowiednie ułożenie ciała bez wywierania nacisku
- częste zmiany pozycji
- Według amerykańskich badań, zmiana pozycji co 3 godziny najlepiej zapobiega odleżynom6.
- stosowanie środków pomocniczych, takich jak opatrunki piankowe na występach kostnych, materace, poduszki do podparcia lub siedzenia
- Środki pomocnicze nie zastępują niezbędnego odciążenia, zmiany pozycji i kontroli stanu skóry!
- Wszelkie opatrunki gipsowe powinny posiadać „okienko” w obszarze potencjalnych punktów nacisku.
- Jeśli gips sprawia ból, należy go usunąć. Należy zidentyfikować i zadbać o punkty, na które wywierany jest ucisk; w razie potrzeby należy ponownie nałożyć opatrunek gipsowy.
- Źle dopasowane protezy należy poprawić i/lub tymczasowo nie mogą one być noszone.
- Na sali operacyjnej należy zadbać o jak najostrożniejsze ułożenie pacjenta bez nacisku na pięty.
- Pacjenci siedzący na wózku inwalidzkim powinno zmieniać pozycję co 10–15 minut, nawet jeśli stosowana jest poduszka zmniejszająca ucisk.
Pielęgnacja skóry
- Pielęgnacja skóry jest ważna, aby uniknąć jej uszkodzenia (maceracji) i wtórnych zakażeń.
- Pomocne może być umieszczenie pacjenta na naturalnym owczym futrze.
- Skórę należy utrzymywać w czystości i suchości oraz zapobiegać jej maceracji.
- Pościel i bieliznę nocną należy często zmieniać.
- Prześcieradło powinno być miękkie, czyste i bez zagnieceń.
- Po umyciu należy dokładnie osuszyć pacjenta.
- Nie należy stosować czystych tłuszczów, takich jak wazelina, roztworów alkoholowych, talku ani pasty cynkowej, ponieważ uszkadzają one skórę i obciążają ją. Zwiększa to ryzyko urazów.
- Należy również unikać stosowania plastrów, przykładania lodu a następnie suszenia oraz maści pobudzających krążenie krwi.
Zalecenia
- Należy unikać nadmiernej sedacji. Warto motywować pacjentów do ruchu.
- Trening pacjenta w zakresie postrzegania.
- Niemniej jednak ważne jest odpowiednie leczenie bólu.
- Leczenie nietrzymania moczu i zapobieganie mu.
- W razie potrzeby można wykonywać bierne i aktywne ćwiczenia fizjoterapeutyczne.
- Pomocna może być również hydroterapia.
- Należy zadbać o zdrową, bogatą w białko dietę.
- Zły stan odżywienia zwiększa ryzyko rozwoju odleżyn u pacjentów w podeszłym wieku.
- Zalecenia żywieniowe: pacjenci z ryzykiem zaburzeń odżywiania i odleżyn powinni spożywać 30–35 kcal na kilogram masy ciała dziennie, w tym przyjmować 1,25–1,5 g białka na kilogram masy ciała i 1 ml płynu na każdą kcal4.
- Pomocne mogą być doustne suplementy bogate w białko i/lub żywienie przez zgłębnik.
- Nie jest jasne, czy suplementy diety lub określone składniki odżywcze mają pozytywny wpływ na zapobieganie odleżynom u starszych pacjentów i leczenie ich.
Specjalne materace lub nakładki
- Stosowane są różne materace przeciwodleżynowe.
- Niemniej jednak, żaden materac nie zwalnia z obowiązku regularnej zmiany pozycji.
- Membrany, w których może krążyć powietrze, tworzą „pływającą” powierzchnię.
- Aby wstać z łóżka z taką membraną, pacjenci potrzebują jednak pomocy.
- Zazwyczaj są one oferowane pacjentom, którzy spędzają większość dnia w łóżku.
- Terapia zmiennego nacisku
- Stosowane są materace lub nakładki, które składają się z jednej lub dwóch warstw kieszeni naprzemiennie wypełnionych powietrzem.
- Kieszenie powietrzne są naprzemiennie nadmuchiwane i opróżniane, dzięki czemu nacisk jest rozprowadzany po różnych częściach ciała.
- Wsparcie przy stałym niskim nacisku
- Materace, nakładki i poduszki wykonane z formowanej pianki lub wypełnione włóknami, żelem, wodą, powietrzem itp. mogą zwiększyć powierzchnię kontaktu między pacjentem a podłożem, dzięki czemu poszczególne obszary skóry są odciążone.
Zalecenia dla pacjentów
- Zobacz także środki wymienione w sekcji Zapobieganie.
- Należy zadbać o zdrową, bogatą w białko dietę.
Przebieg, powikłania i rokowanie
Przebieg
- Pierwszymi objawami są zwykle zaczerwienienie i obrzęk. Na tym etapie może wystarczyć całkowita redukcja nacisku.
- Każda martwica tkanki pod skórą rozwija się, zanim rana będzie widoczna na powierzchni.
Powikłania
Rokowanie
- Terapia ukierunkowana na przyczynę poprawia gojenie się ran.
- Rokowanie zależy od tego, w jakim stopniu uda się zmobilizować pacjentów.
- U starszych pacjentów otrzymujących intensywną opiekę i cierpiących na odleżyny śmiertelność jest od dwóch do czterech razy wyższa.
- Jedna trzecia pacjentów z odleżynami leczonych w warunkach szpitalnych umiera podczas hospitalizacji. Ponad połowa osób, u których w szpitalu rozwinie się odleżyna, umiera w ciągu kolejnych 12 miesięcy7.
- Jest to zwykle spowodowane niewydolnością nerek lub amyloidozą7.
- Nawroty odleżyn nie są rzadkie, jeśli nacisk się utrzymuje.
Dalsze postępowanie — rutynowe monitorowanie
- Regularna dokumentacja ran
- Pacjenci i ich krewni powinni zostać przeszkoleni w zakresie codziennej obserwacji i badania palpacyjnego obszarów, w których mogą tworzyć się odleżyny.
- Równie ważne jest szkolenie, dokumentacja i monitorowanie leczenia istniejących wcześniej odleżyn.
- Regularna komunikacja między lekarzami i personelem pielęgniarskim
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje

Odleżyna stopnia II–III (dzięki uprzejmości dr Reginy Beverungen)
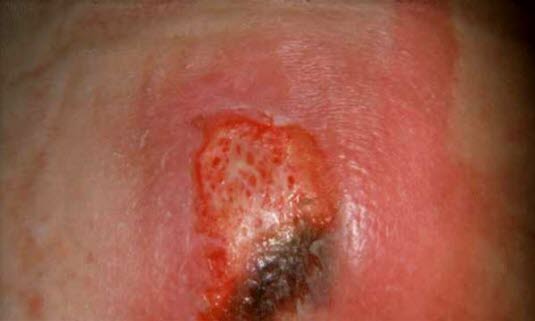
Odleżynę można porównać do góry lodowej: na powierzchni widoczna jest tylko niewielka zmiana, ale pod skórą kryje się większe uszkodzenie tkanki o nieznanym zakresie.

Odleżyny są klasyfikowane według czterech stopni ich ciężkości. Stopień I charakteryzuje się nieuszkodzoną, nieco zaczerwienioną skórą. Stopień IV występuje, gdy owrzodzenie obejmuje wszystkie warstwy skóry, a mięśnie i kości są odsłonięte.
Quellen
Leitlinien
- National Pressure Ulcer Advisory Panel, European Pressure Ulcer Advisory Panel and Pan Pacific Pressure Injury Alliance. Prevention and Treatment of Pressure Ulcers: Quick Reference Guide. Emily Haesler (Ed.). Cambridge Media: Osborne Park, Australia; 2014. www.epuap.org
Literatur
- Bluestein D, Javaheri A. Pressure ulcers: prevention, evaluation, and management. Am Fam Physician 2008; 78: 1186-94. pubmed.ncbi.nlm.nih.gov
- Eberlein-Gonska M, Petzold T, Helaß G, Albrecht DM, Schmitt J: The incidence and determinants of decubitus ulcers in hospital care—an analysis of routine quality management data at a university hospital. Dtsch Arztebl Int 2013; 110(33–34): 550–6. DOI: 10.3238/arztebl.2013.0550 www.aerzteblatt.de
- Chou R, Dana T, Bougatsos C, et al. Pressure ulcer risk assessment and prevention: a systematic comparative effectiveness review. Ann Intern Med 2013 Jul 2;159(1):28-38. doi: 10.7326/0003-4819-159-1-201307020-00006. DOI
- National Pressure Ulcer Advisory Panel, European Pressure Ulcer Advisory Panel und Pan Pacific Pressure Injury Alliance. Prevention and Treatment of Pressure Ulcers: Quick Reference Guide. Emily Haesler (Hrsg.). Cambridge Media: Osborne Park, Western Australia; 2014. www.epuap.org
- Dumville JC, Stubbs N, Keogh SJ, et al. Hydrogel dressings for treating pressure ulcers. Cochrane Database Syst Rev. 2015 Feb 17;2:CD011226. Cochrane (DOI)
- Bergstrom N, Horn S D, Rapp M. Preventing Pressure Ulcers: A Multisite Randomized Controlled Trial in Nursing Homes. Ont Health Technol Assess Ser. 2014; 14(11): 1–32. www.ncbi.nlm.nih.gov
- Kirman CN. Pressure ulcers and wound care. Medscape, last updated Apr 01, 2020 emedicine.medscape.com
Autor*innen
- Monika Lenz, Fachärztin für Allgemeinmedizin, Neustadt am Rübenberge