Czerwone flagi i niebezpieczne choroby wymagające leczenia
|
Czerwone flagi |
Niebezpieczna choroba wymagająca leczenia |
|
Omdlenie |
Zator płucny, anafilaksja, zdekompensowana niewydolność serca, wada zastawek serca, obrzęk płuc, utrata krwi |
|
Ból w klatce piersiowej |
|
|
Obrzęk naczynioruchowy Dysfagia Pokrzywka |
Anafilaksja, astma alergiczna |
|
Stridor |
Aspiracja ciała obcego, zapalenie nagłośni, niedrożność dróg oddechowych |
|
Gorączka >38,5°C |
Zapalenie płuc, zator płucny, ropień okołomigdałkowy, ropniak opłucnej, ropień płuca, zapalenie nagłośni, posocznica |
|
Ciężka duszność, trudności w mówieniu |
Ciężki napad astmatyczny, obrzęk płuc, zator płucny, obturacyjne zapalenie oskrzeli, zapalenie oskrzelików |
|
Krwioplucie |
|
|
Sinica
|
niedotlenienie (hipoksja) |
|
Ryzyko choroby zakrzepowo-zatorowej, np. stan po operacji, nowotwór złośliwy |
|
|
Palpitacje |
Arytmia, dysrytmia (np. tachykardia komorowa) |
|
Czy dziecko pozostawało bez opieki? |
Intoksykacja, obrzęk płuc, obrzęk górnych dróg oddechowych, skurcz oskrzeli, zatrucie tlenkiem węgla |
Informacje ogólne
Definicja
- Dysfunkcja układu oddechowego spowodowana chorobami wewnątrz- lub pozapłucnymi
- Obraz kliniczny zależy od wieku i przyczyny.
- duszność, stridor, kaszel, świsty, krwioplucie, patologiczna głębokość i częstotliwość oddechów, stosowanie dodatkowych mięśni oddechowych, stany lękowe, ból, utrata przytomności
Etiologia i patogeneza
- Choroby zakaźne górnych lub dolnych dróg oddechowych
- Wady rozwojowe
- Zachłyśnięcie
- Niedrożność/zwężenie dróg oddechowych, mechaniczne zaburzenia oddychania
- Choroby ośrodkowego układu nerwowego
- Choroby metaboliczne
- Alergie
- Choroby serca
- Zaburzenia transportu tlenu
- Choroby psychogenne, tiki
- Intoksykacja
- Leki
- Zaburzenia metaboliczne
- Narażenie na dym
ICD-10
- R06 Zaburzenia oddychania
- R06.0 Duszność
- R06.1 Świst krtaniowy
- R06.2 Sapanie
- R06.3 Oddychanie okresowe
- R06.4 Hiperwentylacja
- R06.5 Oddychanie przez usta
Diagnostyka różnicowa
- Przyczyny płucne
- zapalenie płuc
- obturacyjne zapalenie oskrzeli
- głównie zakażenia wirusowe u niemowląt i małych dzieci (wirusy RS, ludzki metapneumowirus, adenowirus, rinowirus, wirus grypy, wirus paragrypy, bokawirus)
- świsty przy wydechu obejmujące całe płuca
- przewlekłe zapalenie oskrzeli
- rozpoznanie przez wykluczenie, utrzymywanie się objawów przez co najmniej 12 tygodni (czas trwania u dzieci nie jest jasno określony)
- gruźlica
- aspiracja ciał obcych
- największe ryzyko u dzieci w wieku od 8 miesięcy do 4 lat
- prawa strona w 4 na 5 przypadków
- rozdęcie chorego płuca (nadmierna przezierność w badaniu rentgenowskim)
- górne drogi oddechowe: kaszel (później ustępujący, czasami niepamiętany), objawy zakrztuszenia, świsty podczas wdechu
- pod głośnią: skąpe objawy
- zdjęcie rentgenowskie klatki piersiowej często bez zmian1
- w przypadku opóźnionych powikłań, takich jak niedodma i zapalenie płuc1
- wskazanie do szybkiej sztywnej bronchoskopii i usunięcia ciała obcego
- zachłyśnięcie płynami
- u niemowląt, wady rozwojowe, przetoki, choroby OUN
- astma
- niedodma
- śródmiąższowa choroba płuc
- alergiczne zapalenie pęcherzyków płucnych
- idiopatyczna hemosyderoza płucna
- odma opłucnowa
- wysięk opłucnowy
- zapalenie opłucnej
- rzadko występujące w izolacji, głównie w związku z zakażeniem płuc
- ból przy oddychaniu, ew. kaszel i gorączka
- zmiany włókniste z ograniczeniem ruchów klatki piersiowej podczas oddychania jako powikłanie ropnego zapalenia opłucnej
- mukowiscydoza
- rozstrzenie oskrzeli
- najczęściej nabyte
- przewlekły kaszel produktywny, przewlekłe zapalenie oskrzeli, ewentualnie pałeczkowatość palców
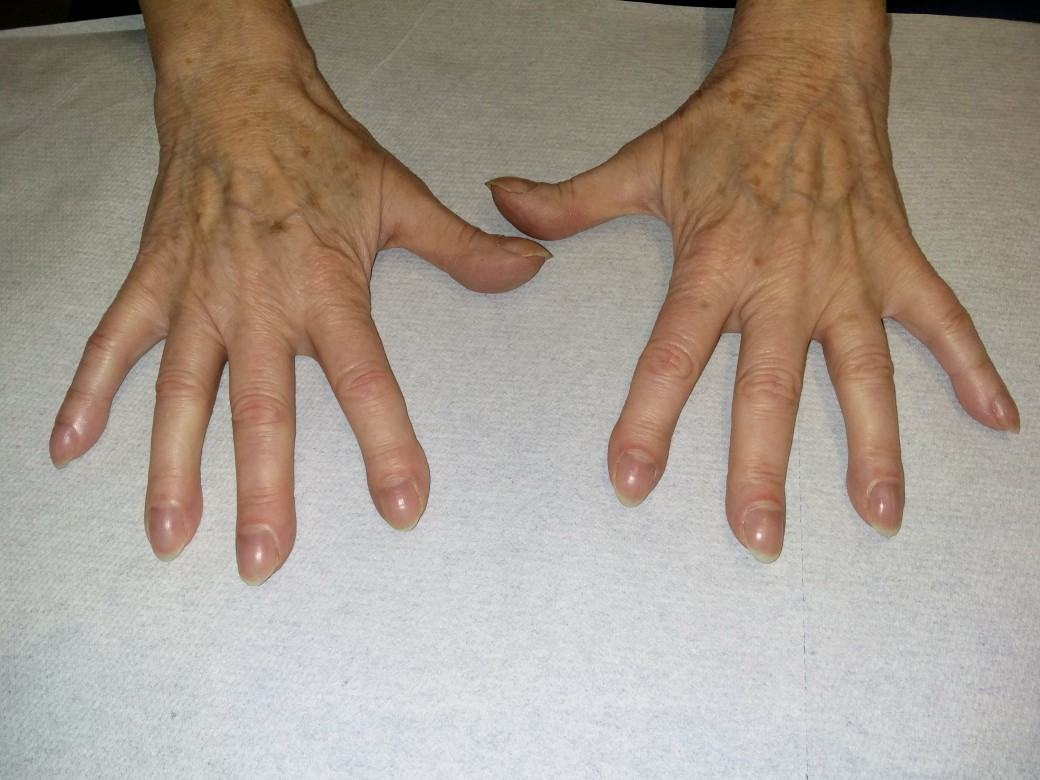 Pałeczkowatość palców
Pałeczkowatość palców - resekcja w przypadku zmian miejscowych, objawowa antybiotykoterapia w przypadku zmian uogólnionych
- zespół nieruchomych rzęsek
- wada wrodzona z upośledzonym klirensem śluzowo-rzęskowym
- u ok. 50% chorych zespół Kartagenera (odwrócenie trzewi)
- uporczywy nieżyt nosa, przewlekły kaszel produktywny, niedrożność, uogólnione rozstrzenie oskrzeli, zapalenia ucha, zapalenie zatok
- dobre rokowanie dzięki fizjoterapii i lekom rozszerzającym oskrzela, a także podawaniu antybiotyków w przypadku zaostrzenia
- wady rozwojowe płuc
- wrodzona wada gruczolakowata płuc
- wrodzona rozedma płatowa płuc
- sekwestracja płuca
- Choroby górnych dróg oddechowych
- pseudokrup (ostre zwężeniowe zapalenie krtani i tchawicy)
- zapalenie nagłośni, ostre
- przerost migdałka gardłowego
- zapalenie migdałków
- nieżyt nosa
- zapalenie krtani
- obrzęk naczynioruchowy
- wady rozwojowe w obszarze języka/szczęki
- naczyniaki krwionośne, nerwiakowłókniaki
- zapalenie tchawicy
- najczęściej wirusowe (wirusy RS, wirusy paragrypy, adenowirusy), rzadko bakteryjne (Staph. aureus, Haemophilus influenzae)
- szczekający, szorstki kaszel, ból za mostkiem
- Przyczyny kardiologiczne
- choroba serca
- wady serca z niewydolnością serca
- nadciśnienie płucne
- Przyczyny związane z klatką piersiową
- rozedma śródpiersia
- węzły chłonne
- guzy
- zniekształcenie klatki piersiowej
- Przyczyny brzuszne
- przepukliny przeponowe
- zwykle rozpoznawane i leczone już u noworodków
- wodobrzusze
- przepukliny przeponowe
- Inne
- posocznica
- niedokrwistość
- wole
- alergie
- skrajna otyłość
- zaburzenia nerwowo-mięśniowe
- choroby metaboliczne
- zaburzenia autoimmunologiczne z częstym zajęciem płuc
- kolagenozy
- toczeń rumieniowaty układowy
- zespół Sjögrena
- twardzina układowa
- zapalenie skórno-wielomięśniowe
- mieszane choroby tkanki łącznej
- zapalenia naczyń
- polimialgia reumatyczna
- ziarniniakowatość Wegenera
- zespół Churga-Strauss
- autoimmunologiczna proteinoza pęcherzyków płucnych
- kolagenozy
- niedobory odporności
- Choroby ośrodkowego układu nerwowego
- przyczyny/nawyki psychogenne
- Narażenie na dym
- leki/intoksykacja/zaburzenia metaboliczne
- refluks żołądkowo-przełykowy
- rzadko w dzieciństwie, częściej u niemowląt
- obturacyjny bezdech senny (OSA)
Rozważania diagnostyczne
- Drogi oddechowe dzieci mają zazwyczaj mniejszą średnicę. Opuchlizna błon śluzowych prowadzi zatem do większego względnego zwężenia dróg oddechowych niż analogiczna opuchlizna u dorosłych.
- Choroby drobnych dróg oddechowych mają większy wpływ na całkowity opór dróg oddechowych u niemowląt i dzieci niż u dorosłych2.
- Zakażenia układu oddechowego są jednym z najczęstszych powodów wizyt u lekarzy pediatrów.
Wywiad lekarski
Na co należy zwrócić szczególną uwagę?
- Występowanie ostre czy przewlekłe?
- Inne objawy?
- gorączka, zmiany skórne, przewlekła biegunka, zaburzenia wzrostu, ból
- Inne istotne choroby?
- Wywiad rodzinny
- niedawne zakażenia w rodzinie?
- astma, alergie lub wyprysk w rodzinie?
- Zakażenia w placówce opieki zbiorowej?
- Wiek w momencie wystąpienia dolegliwości?
- przyczyny ostrej duszności u niemowląt i małych dzieci
- podgłośniowe zapalenie krtani
- zapalenie nagłośni
- zapalenie płuc i oskrzeli
- zapalenie oskrzelików
- obturacyjne zapalenie oskrzeli/astma oskrzelowa
- aspiracja ciała obcego
- ropień okołomigdałkowy
- przyczyny ostrej duszności u dzieci w wieku szkolnym
- Wzorzec objawów?
- stridor wdechowy w przypadku przyczyny w krtani, gardle lub tchawicy poza klatką piersiową
- stridor wydechowy w razie przyczyny w drogach oddechowych w obrębie klatki piersiowej
- stridor dwufazowy w przypadku zwężeń na długim odcinku
- opis kaszlu (suchy, produktywny, szczekający, staccato, drażniący, szorstki, nagły, sytuacyjny itp.)
- wybór charakterystycznych wzorców kaszlu
- charakterystyczny szczekający kaszel ze stridorem wdechowym w zwężającym zapaleniu krtani i tchawicy
- kaszel staccato, który można wywołać szpatułką w przypadku krztuśca
- po wysiłku z towarzyszącymi świstami podczas wydechu w przypadku astmy
- suchy kaszel z bólem podczas oddychania w zapaleniu opłucnej
- W przypadku „tiku kaszlowego” kaszel nie występuje podczas snu ani po odwróceniu uwagi.
- po kontakcie ze zwierzętami lub spędzaniu czasu na łonie natury w przypadku alergii
- suchy, nasilający się w nocy w przypadku refluksu żołądkowo-przełykowego, bezdechu sennego, alergii lub astmy
- Zależność od pory dnia i pór roku?
- występowanie nocnego kaszlu i oddychania przez usta w przeroście migdałka gardłowego
- Występowanie po jedzeniu?
- Nagłe trudności z oddychaniem?
- Nietypowo częste zakażenia układu oddechowego?
- Mogą być spowodowane mukowiscydozą, niedoborem odporności lub pierwotnym zespołem nieruchomych rzęsek.
- W przypadku przedłużających się zakażeń dróg oddechowych (dziecko zawsze choruje dłużej niż rodzeństwo/koledzy) należy w szczególności rozważyć astmę.
- Zależność od zmiany postawy ciała?
- Tracheomalacja i anomalie dużych naczyń krwionośnych
Badanie przedmiotowe
- Ogólny stan fizyczny
- Objawy zakażenia
- Parametry życiowe
- oznaki duszności
- objawy wskazujące na posocznicę
- objawy wskazujące na niestabilność hemodynamiczną
- Serce/układ krążenia
- szmery serca lub patologiczne tętno wskazujące na wady rozwojowe serca lub naczyń krwionośnych
- Płuca/oddychanie
- brak szmerów oddechowych lub patologiczne szmery oddechowe
- duszność, stridor, kaszel, świsty, furczenia
- częstość oddechów (należy pamiętać o wartościach granicznych zależnych od wieku)
- wzorzec oddechu
- oddech Kussmaula w kwasicy metabolicznej (nieopanowana cukrzyca), oddech Cheyne'a-Stokesa w zaburzeniach ośrodka oddechowego lub ciężkiej niewydolności serca, oddech Biota w zaburzeniach ośrodka oddechowego, chwytanie powietrza w przedłużonym niedotlenieniu
- stosowanie dodatkowych mięśni oddechowych?
- retrakcje?
- mostkowe, międzyżebrowe, podżebrowe
- skrócone zdania lub brak możliwości mówienia w przypadku silnej duszności
- brak szmerów oddechowych lub patologiczne szmery oddechowe
- Skóra
- szary, blady kolor skóry
- Inne
- pałeczkowatość palców
- zniekształcenie klatki piersiowej
Badania uzupełniające
Diagnostyka obrazowa
- Udzielenie wyjaśnień rodzicom i uzyskanie ich zgody
- Profesjonalne ustawienie dziecka i dobór parametrów technicznych
- Indywidualne i wyraźne wskazania, ale bez opóźniania niezbędnej diagnostyki z powodu obawy przed zbyt dużym narażeniem na promieniowanie
- Napromieniowanie
- konwencjonalne zdjęcie rentgenowskie klatki piersiowej: około 0,02–0,1 mSv (odpowiada narażeniu na naturalne promieniowanie przez 3–14 dni na terenach nizinnych w Europie Środkowej)
- krótka fluoroskopia: mniej więcej taka sama dawka, jak w konwencjonalnym zdjęciu rentgenowskim klatki piersiowej
- w TK zmienne, do 2 mSv (narażenie na naturalne promieniowanie w ciągu jednego roku)
- Konwencjonalne zdjęcie rentgenowskie klatki piersiowej AP lub PA, rzadko wskazane w 2 płaszczyznach
- jako podstawowa diagnostyka z powodu
- odmy opłucnowej
- zapalenia płuc
- gruźlicy
- obecności ciała obcego (podczas wdechu i wydechu), można wykonać tylko w przypadku wyniku dodatniego
- astmy oskrzelowej (dalsze postępowanie)
- mukowiscydozy
- chorób śródmiąższowych
- zwężenia tchawicy/oskrzeli, wad rozwojowych płuc
- diagnostyki guzów/przerzutów śródpiersia, opłucnej, płuc
- zachłyśnięcia
- TK
- Jako dalsza/uzupełniająca diagnostyka w przypadku:
- powtarzającej się odmy opłucnowej po całkowitym rozprężeniu płuca
- ropnego zapalenia płuc, zapalenia płuc w wadach rozwojowych (z podaniem środka kontrastowego)
- gruźlicy
- mukowiscydozy
- chorób śródmiąższowych
- zwężenia tchawicy i oskrzeli, wad rozwojowych płuc (z obrazowaniem naczyń)
- diagnostyki guzów/przerzutów
- RM
- Jako dalsza/uzupełniająca diagnostyka w przypadku:
- ropnego zapalenia płuc, zapalenia płuc w wadach rozwojowych (z podaniem środka kontrastowego)
- gruźlicy
- mukowiscydozy
- zwężenia tchawicy i oskrzeli, wad rozwojowych płuc (z obrazowaniem naczyń)
- diagnostyki guzów/przerzutów
- Badanie ultrasonograficzne
- diagnostyka wstępna i kontrolna odmy opłucnowej
- diagnostyka wstępna i kontrolna zapalenia płuc i opłucnej
- diagnostyka wstępna i kontrolna wysięku opłucnowego
- diagnostyka guzów/przerzutów w okolicy szyjnej
- Inne
- ezofagogram w przypadku refluksu żołądkowo-przełykowego, przetoki przełykowo-tchawiczej
- bronchoskopia
- sztywna bronchoskopia w przypadku aspiracji ciała obcego
- dalsza diagnostyka w razie podejrzenia wad rozwojowych, nawracających zakażeń, niejasnego stridoru wdechowego
- uzyskanie materiału histologicznego (w razie z płukania oskrzelowo-pęcherzykowego)
Diagnostyka laboratoryjna
- Brak standardowych parametrów, ukierunkowana diagnostyka w zależności od objawów i diagnostyki różnicowej
- gazometria (kapilarna lub tętnicza)
- morfologia z rozmazem
- OB, CRP
- testy serologiczne, posiewy krwi
- diagnostyka alergologiczna
- diagnostyka immunologiczna
- badanie bakteriologiczne plwociny
- diagnostyka wydzieliny/wymazu z nosogardzieli
- histologiczna analiza materiału pobranego podczas bronchoskopii oraz z popłuczyn oskrzelowo-pęcherzykowych
Diagnostyka czynności płuc
- Choroby obturacyjne
- Przewlekłe choroby płuc
- Przed niektórymi typami chemioterapii i po ich podaniu
- W chorobach neurologicznych lub ortopedycznych mających wpływ na oddychanie
- Po zabiegach chirurgicznych w obrębie klatki piersiowej
Środki i zalecenia
Wskazania do skierowania do specjalisty
- W razie niejasnej przyczyny/rozpoznania
Skierowanie — lista kontrolna
Trudności z oddychaniem u dzieci
- Cel skierowania
- choroba ostra czy przewlekła? diagnostyka? leczenie? inne?
- Wywiad lekarski
- początek objawów? przebieg i rozwój? utrzymujące się dolegliwości czy napady? sezonowo?
- nasilenie trudności z oddychaniem? objawy zakażenia? związek z posiłkami? kaszel?
- inne istotne choroby współistniejące?
- inne leki?
- skutki: opóźnienie wzrostu i opóźnienie rozwojowe?
- Badanie przedmiotowe
- ogólny stan fizyczny? oddychanie? stan płuc? szmery w sercu?
- masa ciała i wzrost: krzywa percentylowa jako źródło cennych informacji
- Badania uzupełniające
- ew. pomiary czynności płuc, ew. próba rozkurczowa?
- ew. testy na alergię?
- ew. RTG klatki piersiowej?
Wskazania do hospitalizacji
- Wystąpienie objawów ciężkiej niedrożności, ostrej duszności o nieznanej przyczynie lub braku odpowiedzi na leczenie doraźne
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Illustrationen

Quellen
Literatur
- Mallick MS. Tracheobronchial foreign body aspiration in children: A continuing diagnostic challenge. Afr J Paediatr Surg 2014; 11 (3): 225-8. pmid:25047313 PubMed
- Martinez FD, Wright AL, Taussig LM, Holberg CJ, Halonen M, Morgan WJ. Asthma and wheezing in the first six years of life. The Group Health Medical Associates. N Engl J Med 1995; 332: 133-8. New England Journal of Medicine
Autoren
- Anne Strauß, Ärztin in Weiterbildung Pädiatrie, Zentrum für Kinder- und Jugendmedizin, Universitätsklinikum Freiburg
- Ulrike Arendt, Dr. med., Leipzig