Informacje ogólne
Definicja
- Cholangiocarcinoma (rak przewodów żółciowych) jest guzem występującym w nabłonku przewodów żółciowych, zarówno wewnątrz wątroby (rak przewodów żółciowych wewnątrzwątrobowych, rzadziej), jak i poza wątrobą (rak przewodów żółciowych pozawątrobowych, częściej).1
- Choroba jest trudna do zdiagnozowania i często jest znacznie zaawansowana przed postawieniem rozpoznania.2-3
Klasyfikacja stadiów klinicznych
- Klasyfikacja opiera się na systemie TNM (ang. tumor, node, metastasis – guz, węzeł, przerzuty).
- Rozróżnia się klasyfikację kliniczną (TNM) i patologiczną (pTNM).
Częstość występowania
- Na całym świecie rak przewodów żółciowych stanowi 3% wszystkich nowotworów przewodu pokarmowego i - jako rak wewnątrzwątrobowy - jest drugim co do częstości występowania pierwotnym nowotworem złośliwym wątroby.4
- Zapadalność w Europie
- Wiek i płeć
- Zapadalność wzrasta wraz z wiekiem, począwszy od 40. roku życia.
- Szczyt osiąga pomiędzy 70. a 80. rokiem życia.
- Choroba występuje nieco częściej u mężczyzn.6
Etiologia i patogeneza
- Typ tkanki
- Ponad 95% raków dróg żółciowych to gruczolakoraki.
- Umiejscowienie
- Klasyfikacja
- Cholangiocarcinoma można sklasyfikować anatomicznie jako guzy wewnątrzwątrobowe lub pozawątrobowe bądź alternatywnie zgodnie z rozrostem guza: wzrost w postaci naciekania okołoprzewodowego lub wzrost wewnątrzprzewodowy.1
- Kancerogeneza
- Przypuszczalnie choroba ta - podobnie jak prawie wszystkie nowotwory - opiera się na połączeniu różnych czynników genetycznych i wpływów środowiskowych.1
- Istnieje ścisły związek między zakażeniami, stanami zapalnymi i nowotworami.8
- Rak przewodów żółciowych wewnątrzwątrobowych jest częściej diagnozowany u pacjentów z przewlekłymi zapaleniami wątroby, takimi jak zapalenie wątroby typu B i C, które powodują marskość wątroby.
- Schemat rozsiewu
- Cholangiocarcinoma często rozprzestrzenia się miejscowo w ścianie pęcherzyka żółciowego, wzdłuż nerwów i naczyń krwionośnych oraz do węzłów chłonnych.
- Odległe przerzuty często występują w płucach.
Czynniki predysponujące
- Znane czynniki ryzyka wydają się być odpowiedzialne jedynie za niewielką liczbę przypadków raka przewodów żółciowych.2-3
- Pierwotne stwardniające zapalenie dróg żółciowych
- Jest najbardziej znanym czynnikiem predysponującym.
- U około 10-20% pacjentów z pierwotnym stwardniającym zapaleniem dróg żółciowych rozwija się rak dróg żółciowych. Osoby dotknięte tą chorobą należą do młodszej grupy wiekowej (30-50 lat).9
- Wydaje się, że nie ma korelacji między rozwojem raka a ciężkością choroby.
- Zakażenie pasożytnicze
- Podejrzewa się, że istnieje patogenetyczny związek między infestacją Opisthorchis viverrini (rodzaj przywry wątrobowej) a rakiem dróg żółciowych.
- Infestacja jest najbardziej rozpowszechniona w Tajlandii i jest spowodowana spożyciem niedogotowanych ryb zarażonych pasożytem.10
- Patogen ten został również wykryty w sushi.
- Wielotorbielowatość wątroby
- Wrodzone wady rozwojowe dróg żółciowych wiążą się z ryzykiem wystąpienia choroby nowotworowej w wieku powyżej 20 lat.1
- Wewnątrzwątrobowa kamica żółciowa
- Dość powszechne w Azji i związane ze zwiększonym ryzykiem raka przewodów żółciowych wewnątrzwątrobowych.9
- Chemiczne czynniki rakotwórcze
- Wykazano, że kilka toksyn chemicznych predysponuje do rozwoju raka dróg żółciowych.
- Wirusowe zapalenie wątroby
- Marskość wątroby wiąże się ze zwiększonym ryzykiem zachorowania na raka dróg żółciowych, niezależnie od przyczyny.6,11
- Zapalenie wątroby typu B i C wiąże się z rozwojem raka.12
ICD-10
- C22 Nowotwór złośliwy wątroby i przewodów żółciowych wewnątrzwątrobowych
- C22.1 Rak przewodów żółciowych wewnątrzwątrobowych
- C24 Nowotwór złośliwy innych i nieokreślonych części dróg żółciowych
- C24.0 Drogi żółciowe zewnątrzwątrobowe
- C24.1 Brodawka większa dwunastnicy Vatera
- C24.8 Zmiana przekraczająca granice jednego umiejscowienia w obrębie dróg żółciowych
- C24.9 Drogi żółciowe, umiejscowienie nieokreślone
Diagnostyka
Kryteria diagnostyczne
- Objawy cholestazy, możliwy ból brzucha i pogorszenie stanu ogólnego, podwyższone poziom ALP i ALT (ALAT).
- Rozpoznanie stawia się na podstawie endosonografii, TK, MRCP lub ECPW.13
Diagnostyka różnicowa
- Łagodne zwężenia dróg żółciowych
- jatrogenne urazy dróg żółciowych
- kamienie żółciowe
- pierwotne stwardniające zapalenie dróg żółciowych – diagnostyka różnicowa może być bardzo trudna.14
- Rak pęcherzyka żółciowego
- Pierwotna marskość żółciowa
- Łagodne lub złośliwe nowotwory trzustki
- Przerzuty w węzłach chłonnych wnęki wątroby
Wywiad lekarski
- Początek objawów często w postaci żółtaczki, ewentualnie pogorszenia ogólnego stanu fizycznego
- Ból występuje rzadko i zwykle jest oznaką zaawansowanej choroby.
- Objawy mogą przypominać kamicę żółciową, ale mogą być inne u pacjentów z rozpoznaną kamicą żółciową.
- dyskomfort i ból w górnej części jamy brzusznej lub w prawym ramieniu w związku z posiłkami
- Objawy zależą od lokalizacji guza.
- Uszkodzenia dystalnych dróg żółciowych
- Obwodowe guzy wewnątrzwątrobowe
- często nietypowe objawy, takie jak zmęczenie, utrata masy ciała i ból brzucha
- Pacjenci z pierwotnym stwardniającym zapaleniem dróg żółciowych i rakiem dróg żółciowych wykazują objawy narastającej cholestazy.14
Badanie przedmiotowe
- W zależności od lokalizacji guza
- Żółtaczka?
- Powiększona wątroba, pęcherzyk żółciowy lub wykrywalny guz w nadbrzuszu?
- Pogorszenie ogólnego stanu fizycznego?
Badania uzupełniające w gabinecie lekarza rodzinnego
- Żółtaczka z niedrożności (cholestaza obturacyjna)
- niespecyficzny wzrost wartości bilirubiny w surowicy, fosfatazy alkalicznej i GGTP
- transaminazy (aminotransferazy) nieznacznie podwyższone
Diagnostyka specjalistyczna
Diagnostyka obrazowa
- Diagnostyka obrazowa ma kluczowe znaczenie dla rozpoznania i planowania leczenia.
- Należy zauważyć, że w momencie rozpoznania około 50% ma już zajęte węzły chłonne, które często są pomijane w obrazowaniu przedoperacyjnym.15
- Badanie ultrasonograficzne
- Badanie podstawowe, które jest czułe w wykrywaniu poszerzenia dróg żółciowych, lokalizowaniu niedrożności i wykluczaniu kamieni żółciowych.
- Ultrasonografia endoskopowa ma wysoką czułość w określaniu miejscowego poszerzenia i umożliwia pobieranie próbek do badania cytologicznego.16
- W zmianach proksymalnych widoczne są poszerzenia wewnątrzwątrobowych dróg żółciowych i prawidłowe przewody pozawątrobowe, podczas gdy w guzach dystalnych zarówno wewnątrzwątrobowe, jak i pozawątrobowe drogi żółciowe są poszerzone.
- Spiralna tomografia komputerowa ze wzmocnieniem kontrastowym
- Wysoce czuła metoda wykrywania raka przewodów żółciowych wewnątrzwątrobowych większego niż 1 cm, lokalizowania niedrożności i ewentualnego wykrywania przerzutów do węzłów chłonnych.17-18
- Cholangiopankreatografia rezonansu magnetycznego, MRCP
- Ma kilka potencjalnych zalet w porównaniu z TK.
- Metoda ta umożliwia wykrywanie guzów wewnątrzwątrobowych i tworzenie trójwymiarowych obrazów.
- Jest ona równoważna z ECPW i z przezskórną cholangiografią przezwątrobową (PTC).19
- Pozwala uzyskać szczegółowe obrazy rozprzestrzeniania się, lokalnych przerzutów do węzłów chłonnych i ewentualnie przerzutów odległych.
- Endoskopia – ECPW lub PTC
- Wybór metody zwykle zależy od specjalistycznych umiejętności dostępnych lokalnie.
- Metody te umożliwiają wykonanie cytologii, ale dodatkowe korzyści diagnostyczne są niewielkie. Badanie można połączyć z założeniem ewentualnie niezbędnego terapeutycznego drenażu dróg żółciowych lub - w przypadku guzów nieresekcyjnych - z implantacją stentu.
- Rzadkie powikłania to zapalenie trzustki (5%) i perforacja dwunastnicy, wyciek żółci i krwawienie. Ponieważ zakładany jest tylko stent i nie wykonuje się papillotomii, powikłania te są rzadkie i występują głównie w zaawansowanych stadiach choroby.
- Implantacja stentu przez EC(P)W wiąże się ze znacznie niższym ryzykiem powikłań niż przez PTC.20
- Ultrasonografia endoskopowa (EUS):
- dobra metoda wykrywania lokalnych przerzutów do węzłów chłonnych
- Umożliwia wykonanie biopsji cienkoigłowej guza lub węzła chłonnego.21
- PET
- Nie jest to badanie rutynowe.
- Może być stosowane do diagnozowania przerzutów, gdy inne metody, takie jak RM, dają niewystarczające wyniki.22-24
- TK/RM klatki piersiowej i jamy brzusznej z kontrastem2
- metoda pierwszego wyboru w celu wyjaśnienia podejrzeń klinicznych
- Nadaje się również do diagnostyki rozsiewu.
Wskazania do skierowania do specjalisty
- W przypadku podejrzenia raka dróg żółciowych skierowanie do gabinetu gastroenterologicznego/radiologicznego/onkologicznego
Leczenie
Cele terapii
- Skuteczne leczenie jest rzadko możliwe.
- Terapia paliatywna
Ogólne informacje o terapii
- Całkowita resekcja chirurgiczna z histologicznie wolnymi marginesami jest jedyną terapią, która może wyleczyć chorobę. Ze względu na często zaawansowane stadium choroby w momencie rozpoznania, takie leczenie jest rzadko rozważane (maksymalnie 20% przypadków).15
- Ocena operacyjności ma kluczowe znaczenie dla leczenia.25
- Chirurgia wymaga, aby pacjenci mogli tolerować procedurę z czysto medycznego punktu widzenia, aby mieli guza, który można usunąć z wystarczającymi marginesami i aby nie było przerzutów.26-27
Leczenie chirurgiczne
- Rodzaj i zakres operacji zależy od umiejscowienia guza w wątrobie lub drogach żółciowych.2
- W przypadku raka przewodów żółciowych pozawątrobowych
- Jeśli guz dotyczy przewodu żółciowego, wykonuje się resekcję dróg żółciowych i węzłów chłonnych we wnęce.26
- W większości przypadków konieczna jest również częściowa hepatektomia.
- Dystalny rak dróg żółciowych
- Leczenie za pomocą duodenopankreatektomii (operacja Whipple'a) odbywa się w taki sam sposób jak w przypadku raka głowy trzustki lub raka brodawki Vatera.
- Przedoperacyjny drenaż dróg żółciowych
- Nie jest jasne, jak duża jest korzyść z drenażu dróg żółciowych w stosunku do ryzyka.1
- Embolizacja żyły wrotnej
- brak ogólnych zaleceń ze względu na brak danych
- ewentualnie przed rozległymi resekcjami wątroby w celu augmentacji pozostałej tkanki wątroby20
- Przeszczep wątroby
- Wybranej grupie pacjentów z rakiem dróg żółciowych można zaproponować przeszczep wątroby zgodnie z „protokołem Mayo“.
Inne możliwości leczenia
- Radioterapia adjuwantowa
- Nie ma dowodów na skuteczność takiego leczenia u pacjentów z zajętymi marginesami resekcji.
- Cytostatyki adjuwantowe
- Standardem jest chemioterapia paliatywna gemcytabiną i cisplatyną.20
- Miejscowe metody ablacyjne
- terapia fotodynamiczna
- Jest to nowa opcja terapii.
- Fotouczulacz (porfiryna sodowa) jest podawany dożylnie i lokalizowany w tkance guza w ciągu 24-48 godzin.
- Bezpośrednie oświetlenie endoskopu światłem o określonej długości fali aktywuje porfirynę sodową, generuje wolne rodniki i prowadzi do niedokrwiennej śmierci komórek nowotworowych.28
- Uważany za środek paliatywny, efekt leczenia utrzymuje się przez około 6 miesięcy, dlatego leczenie należy powtarzać 2 razy w roku.
- Inne metody są testowane klinicznie i mogą być rozważane w indywidualnych przypadkach, np.:20
- cewnik do ablacji prądem o częstotliwości radiowej wprowadzony metodą transpapilarną za pomocą ECPW
- selektywna radioterapia wewnętrzna (SIRT)
- przezcewnikowa chemoembolizacja tętnicy (TACE)
- afterloading/brachyterapia
- terapia fotodynamiczna
Leczenie wspomagające i opieka paliatywna
- Specyficzne dla choroby
- leczenie sepsy
- normalizacja stężenia bilirubiny przed chemioterapią lub radioterapią1
- Łagodzenie objawów, np.:
- ból
- dysfunkcje seksualne
- zmęczenie
- utrata masy ciała
- nudności i wymioty
- zaparcia
- dyskomfort w jamie ustnej, np. suchość w jamie ustnej
- dolegliwości oddechowe
- Przywracanie witalności fizycznej i psychicznej, np. leczenie dolegliwości, takich jak:
- Uczestnictwo w normalnym życiu społecznym i towarzyskim
- O ile pacjent jest jeszcze czynny zawodowo: utrzymanie lub przywrócenie zdolności do pracy (rehabilitacja)
- Nawet w chorobie nieuleczalnej należy zalecać rehabilitację ukierunkowaną na objawy.
Przebieg, powikłania i rokowanie
Rokowanie
- Szybka progresja
Powikłania
- niedrożność dróg żółciowych
- Niewydolność wątroby
- Sepsa
Rokowanie
- Rokowanie zależy od stadium zaawansowania (klasyfikacja TNM) i tego, czy występują przerzuty w węzłach chłonnych lub przerzuty odległe.29-31
- Często w momencie rozpoznania choroba jest już znacznie zaawansowana, a tym samym rokowanie jest złe.
- Wskaźnik 5-letniego przeżycia w przypadku raka dróg żółciowych w rozwidleniu przewodu wątrobowego wynosi około. 30–40 %.
- Rokowanie jest najlepsze, gdy osiągnięto wolne od guza marginesy resekcji i nie doszło do rozsiewu do węzłów chłonnych.
- Bardziej rozległe resekcje nieznacznie poprawiły przeżywalność.25,29-31
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Illustrationen

Gallenblase und Bauchspeicheldrüse
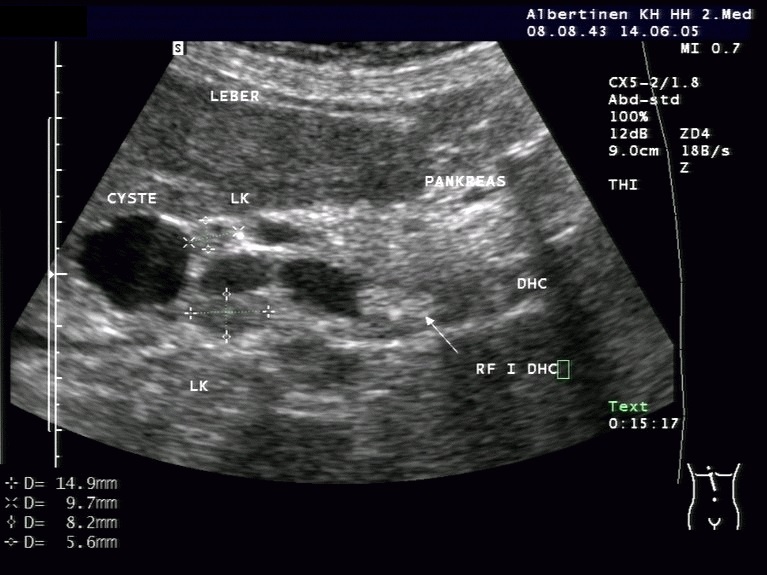
Sonografie: Extrahepatisches cholangiozelluläres Karzinom (mit freundlicher Genehmigung von sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg).
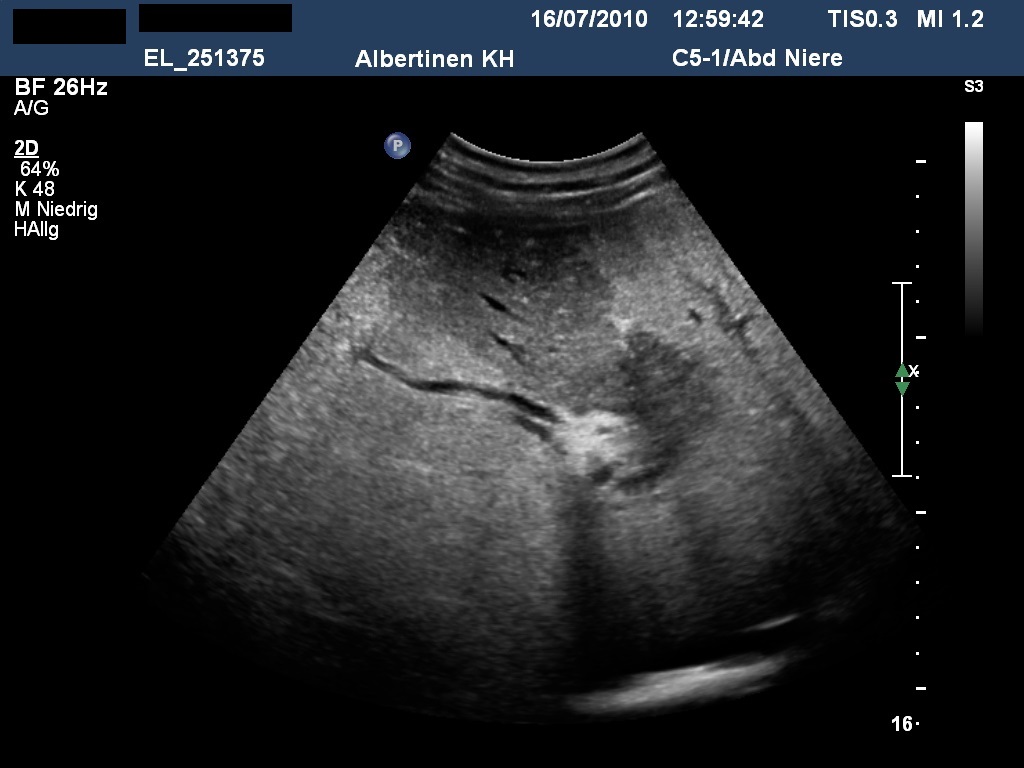
Sonografie: Intrahepatischer Tumor mit biliärer Segmentfibrose (mit freundlicher Genehmigung von sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg).
Quellen
Leitlinien
- European Society for Medical Oncology. Biliary cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up, Stand 2016. www.esmo.org
- British Society of Gastroenterology. Guidelines for the diagnosis and treatment of cholangiocarcinoma, Stand 2012. www.bsg.org.uk
Literatur
- Khan SA, Thomas HC, Davidson BR, Taylor-Robinson SD. Cholangiocarcinoma. Lancet 2005; 366: 1303-14. PubMed
- European Society for Medical Oncology. Biliary cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up, Stand 2016. www.esmo.org
- British Society of Gastroenterology. Guidelines for the diagnosis and treatment of cholangiocarcinoma, Stand 2012. www.bsg.org.uk
- Khan SA, Taylor-Robinson SD, Toledano MB, Beck A, Elliott P and Thomas HC. Changing international trends in mortality rates for liver, biliary and pancreatic tumours. J Hepatol 2002; 37: 806-13. PubMed
- Ghouri YA, Mian I, Blechacz B. Cancer review: Cholangiocarcinoma. J Carcinog.2015 Feb 23;14:1. PMID: 25788866. PubMed
- Shaib YH, El-Serag HB, Davila JA, Morgan R and McGlynn KA. Risk factors of intrahepatic cholangiocarcinoma in the United States: a case-control study. Gastroenterology 2005; 128: 620-6. Gastroenterology
- Brown KM, Parmar AD, Geller DA. Intrahepatic cholangiocarcinoma. Surg Oncol Clin N Am 2014; 23:231. PubMed
- Espat NJ, Somasundar P. Cholangiocarcinoma. BMJ Best Practice, last updated December 2017. bestpractice.bmj.com
- Shaib Y, El-Serag HB. The epidemiology of cholangiocarcinoma. Semin Liver Dis 2004; 24: 115-25. PubMed
- Watanapa P and Watanapa WB. Liver fluke-associated cholangiocarcinoma. Br J Surg 2002; 89: 962-70. PubMed
- Sorensen HT, Friis S, Olsen JH et al. Risk of liver and other types of cancer in patients with cirrhosis: a nationwide cohort study in Denmark. Hepatology 1998; 28: 921-5. PubMed
- Donato F, Gelatti U, Tagger A et al. Intrahepatic cholangiocarcinoma and hepatitis C and B virus infection, alcohol intake, and hepatolithiasis: a case-control study in Italy. Cancer Causes Control 2001; 12: 959-64. PubMed
- Blechacz B, Komuta M, Roskams T, Gores GJ. Clinical diagnosis and staging of cholangiocarcinoma. Nat Rev Gastroenterol Hepatol 2011; 8:512. PubMed
- van Leeuwen DJ and Reeders JW. Primary sclerosing cholangitis and cholangiocarcinoma as a diagnostic and therapeutic dilemma. Ann Oncol 1999; 10 (Suppl 4): 89-93. pubmed.ncbi.nlm.nih.gov
- Khan SA, Davidson BR, Goldin R et al. Guidelines for the diagnosis and management of cholangiocarcinoma. Gut 2002; 51: VI1-9. pubmed.ncbi.nlm.nih.gov
- Abu-Hamda EM and Baron TH. Endoscopic management of cholangiocarcinoma. Semin Liver Dis 2004; 24: 165-75. PubMed
- Valls C, Guma A, Puig I et al. Intrahepatic peripheral cholangiocarcinoma: CT evaluation. Abdom Imaging 2000; 25: 490-6. PubMed
- Iavarone M, Piscaglia F, Vavassori S, et al. Contrast enhanced CT-scan to diagnose intrahepatic cholangiocarcinoma in patients with cirrhosis. J Hepatol 2013; 58:1188. PubMed
- Manfredi R, Barbaro B, Masselli G, Vecchioli A and Marano P. Magnetic resonance imaging of cholangiocarcinoma. Semin Liver Dis 2004; 24: 155-64. PubMed
- Vogel A, Wege H, Caca K et al. Dtsch Arztebl Int 2014; 111: 748-754. www.aerzteblatt.de
- Abu-Hamda EM and Baron TH. Endoscopic management of cholangiocarcinoma. Semin Liver Dis 2004; 24: 165-75. PubMed
- Anderson CD, Rice MH, Pinson CW, Chapman WC, Chari RS and Delbeke D. Fluorodeoxyglucose PET imaging in the evaluation of gallbladder carcinoma and cholangiocarcinoma. J Gastrointest Surg 2004; 8: 90-7. PubMed
- Kato T, Tsukamoto E, Kuge Y et al. Clinical role of (18)F-FDG PET for initial staging of patients with extrahepatic bile duct cancer. Eur J Nucl Med Mol Imaging 2002; 29: 1047-54. PubMed
- Fritscher-Ravens A, Bohuslavizki KH, Broering DC et al. FDG PET in the diagnosis of hilar cholangiocarcinoma. Nucl Med Commun 2001; 22: 1277-85. PubMed
- Anderson CD, Pinson CW, Berlin J and Chari RS. Diagnosis and treatment of cholangiocarcinoma. Oncologist 2004; 9: 43-57. PubMed
- Jarnagin WR and Shoup M. Surgical management of cholangiocarcinoma. Semin Liver Dis 2004; 24: 189-99. PubMed
- Jarnagin WR, Fong Y, DeMatteo RP et al. Staging, resectability, and outcome in 225 patients with hilar cholangiocarcinoma. Ann Surg 2001; 234: 507-17. PubMed
- Berr F. Photodynamic therapy for cholangiocarcinoma. Semin Liver Dis 2004; 24: 177-87. PubMed
- Nakeeb A, Tran KQ, Black MJ et al. Improved survival in resected biliary malignancies. Surgery 2002; 132: 555-63. pubmed.ncbi.nlm.nih.gov
- Patel T. Increasing incidence and mortality of primary intrahepatic cholangiocarcinoma in the United States. Hepatology 2001; 33: 1353-7. PubMed
- Taylor-Robinson SD, Toledano MB, Arora S et al. Increase in mortality rates from intrahepatic cholangiocarcinoma in England and Wales 1968-1998. Gut 2001; 48: 816-20. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Thomas M. Heim, Dr. med., Wissenschaftsjournalist, Freiburg
- Dirk Nonhoff, Dr. med., Facharzt für Allgemeinmedizin, Köln