Informacje ogólne
Definicja
- Lokalnie ograniczone zapadnięcie się fragmentów płuca
Częstość występowania
- Niedodma okołooperacyjna występuje u nawet 90% pacjentów poddawanych znieczuleniu ogólnemu1.
Etiologia i patogeneza
Wrodzona niedodma
- Niepełne wykształcenie większych lub mniejszych segmentów płuc w momencie narodzin może być spowodowane niewystarczającym tworzeniem się surfaktantu w pęcherzykach płucnych ( np. w przypadku porodu przedwczesnego).
- Niedodmę może też spowodować aspiracja śluzu lub płynu owodniowego.
Niedodma nabyta
- Niedodma uciskowa2
- z płynem lub powietrzem w jamie opłucnowej (odma opłucnowa)
- z uniesioną przeponą z powodu niedowładu, wodobrzusza lub guza jamy brzusznej
- w przypadku zapadnięcia się ściany klatki piersiowej po urazie lub interwencji chirurgicznej
- w obecności guza w klatce piersiowej
- Niedodma obturacyjna
- Obturacja oskrzeli np. z powodu nagromadzenia wydzieliny, ciała obcego lub guza
- W przypadku guzów wnękowych węzłów chłonnych może dochodzić do niedodmy całego płata środkowego.
- Przewlekłą niedodmę płata środkowego określa się również jako zespół płata środkowego.
- Niedodma u pacjentów wentylowanych mechanicznie (w okresie okołooperacyjnym i na oddziale intensywnej terapii)
- dysfunkcja rzęsek i brak odruchu kaszlowego w wyniku znieczulenia
- rozkurcz mięśni gładkich1
- dyfuzja tlenu wewnątrzpęcherzykowego w krwiobiegu, szczególnie problematyczna przy wentylacji mechanicznej z dużą zawartością tlenu (niedodma absorpcyjna)1
- płytki oddech nawet po ekstubacji, zredukowane ruchy przepony i nieefektywny kaszel z powodu bólu
Czynniki predysponujące
- Po operacji w obrębie klatki piersiowej lub górnej części jamy brzusznej
- Przewlekłe choroby płuc, takie jak POChP i mukowiscydoza
- Intensywna terapia, zwłaszcza z zastosowaniem wentylacji mechanicznej
- Stany związane z obecnością masy wewnątrz klatki piersiowej
ICD-10
- J98 Inne zespoły zaburzeń oddychania
- J98.1 Zapadnięcie się płuca
- P28 Inne zaburzenia oddechowe rozpoczynające się w okresie okołoporodowym
- P28.0 Pierwotna niedodma u noworodka
- P28.1 Inne i nieokreślone postacie niedodmy u noworodka
Diagnostyka
Kryteria diagnostyczne
- Diagnostyka radiologiczna
Diagnostyka różnicowa
- Zapalenie płuc
- dodatni bronchogram powietrzny na zdjęciu rentgenowskim
- ogólnoustrojowe objawy przemawiające za zapaleniem
Wywiad lekarski
- Czynniki predysponujące w historii choroby
- Rozwój duszności
Badanie fizykalne
- Większe niedodmy można zdiagnozować na podstawie badań przedmiotowych.
- Typowe wyniki: sinica, tachypnoe (przyśpieszony oddech), tachykardia, stłumiony odgłos przy opukiwaniu i ograniczone, osłabione szmery oddechowe, ewentualnie oskrzelowy szmer oddechowy.
Badanie uzupełniające w gabinecie lekarza rodzinnego
- Parametry życiowe
- Rutynowe badania laboratoryjne: morfologia krwi bez rozmazu, parametry stanu zapalnego (CRP)
Diagnostyka specjalistyczna
- Gazometria krwi tętniczej do oceny wymiany gazowej
RTG klatki piersiowej
- Zmiany są często segmentowe lub płatowe2.
- Może też dochodzić do rozsianych, mniejszych nacieków.
- Klasyczny obraz niewielkiej niedodmy to klinowaty, jednorodny cień z wierzchołkiem skierowanym w kierunku wnęki.
- Tkanka niedodmowa jest pozbawiona powietrza, często ostro odgraniczona i dochodzi do utraty objętości.
- Charakterystyczny obraz niedodmy dolnego płata:
- Wnęka jest przesunięta doogonowo.
- Kontur przepony jest niewyraźny po zajętej stronie.
- Charakterystyczny obraz niedodmy górnego płata:
- Wnęka jest przesunięta doogonowo.
- Charakterystyczny obraz niedodmy płata środkowego:
- Kontur prawej części serca jest niewyraźny.
- W projekcji bocznej serca widoczne jest lekko klinowate zagęszczenie z wierzchołkiem skierowanym ku wnęce, a podstawa znajduje się w najbardziej przednim kącie przeponowo-żebrowym.
- W niedodmie języczka lewa krawędź serca jest rozmyta.
- W przypadku rozległej niedodmy zmniejszona objętość może powodować przemieszczenie śródpiersia i cieni naczyń wieńcowych w kierunku zajętej strony, a także uniesienie przepony po zajętej stronie.
Tomogram komputerowy
- Do różnicowania (złośliwych) mas i wyjaśnienia przyczyny3
Bronchoskopia
- Jest zwykle wskazana w przypadku rozległej niedodmy w celu wykrycia wyzwalających przyczyn, takich jak guzy, ciała obce lub ucisk oskrzeli.
Wskazania do skierowania do specjalisty/hospitalizacji
- Z reguły wymagane jest natychmiastowe lub wczesne skierowanie w celu leczenia i zdiagnozowania przyczyny.
- W niewielkiej niedodmie skąpoobjawowej bez dowodów na poważną chorobę podstawową można przyjąć postawę wyczekującą z obserwacją.
- Przyjęcie do szpitala jest konieczne, jeśli objawy przemawiają za poważną chorobą podstawową, w razie sinicy lub duszności.
Leczenie
Cele leczenia
- Wyeliminowanie niedodmy
Ogólne informacje o leczeniu
- Leczenie zależy od etiologii i rozległości procesu.
- Ważne jest, aby niedodmę odróżnić od zapalenia płuc, które wymaga antybiotykoterapii.
- Niewielkie niedodmy z reguły ustępują samoistnie.
Leczenie farmakologiczne
- Skuteczna analgezja pooperacyjna może zapobiegać hipowentylacji.
- Leki rozszerzające oskrzela, takie jak salbutamol, mogą ułatwiać odkrztuszanie wydzieliny.
- W przypadku ogólnoustrojowych cech zapalenia antybiotykoterapia zgodnie z zaleceniami terapii empirycznej w zapaleniu płuc, np. amoksycylina 875 mg 3 x dziennie przez 7 dni
Leczenie chirurgiczne
- Bronchoskopia
- do diagnostyki (wyjaśnienie etiologii niedodmy) i leczenia (usunięcie niedrożności)
- U pacjentów wentylowanych mechanicznie1
- Wentylacja mechaniczna z dodatnim ciśnieniem końcowowydechowym (PEEP)
- „Manewr rekrutacyjny“ z krótkotrwałym zwiększeniem ciśnienia wentylacji mechanicznej w celu rekrutacji niedodmowych obszarów płuca
Dalsze leczenie
- Fizjoterapia z drenażem
Profilaktyka
- Fizjoterapia pooperacyjna u pacjentów po rozległych zabiegach chirurgicznych obejmuje:
- Ćwiczenia oddechowe, ćwiczenia stabilizujące postawę i ruch oraz odkrztuszanie
- U pacjentów z ostrą niewydolnością oddechową (ARDS) na oddziale intensywnej terapii ułożenie na brzuchu zmniejsza częstość występowania niedodmy.
Przebieg, powikłania i rokowanie
Przebieg
- W zależności od przyczyny i rozległości niedodmy
- Niewielka niedodma zwykle ustępuje samoistnie.
Powikłania
- Zapalenie płuc
- Przewlekła niedodma może powodować mukowiscydozę i rozstrzenie oskrzeli.
Rokowanie
- Rokowanie zależy od przyczyny niedodmy.
- W przypadku niewielkiej niedodmy rokowanie jest dobre, a wyleczenie następuje samoistnie.
Dalsze postępowanie
- Kontrola radiologiczna i kliniczna
- Kontrolne RTG klatki piersiowej po kilku tygodniach w przypadku czynników ryzyka raka płuc
- wiek >65 lat
- palacze
- pacjenci z ciężkimi chorobami współistniejącymi
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- W większości przypadków niedodma zanika samoistnie.
- W przypadku wystąpienia gorączki, wzmożonego kaszlu lub duszności należy niezwłocznie udać się do lekarza.
Informacje dla pacjentów w Deximed
Ilustracje
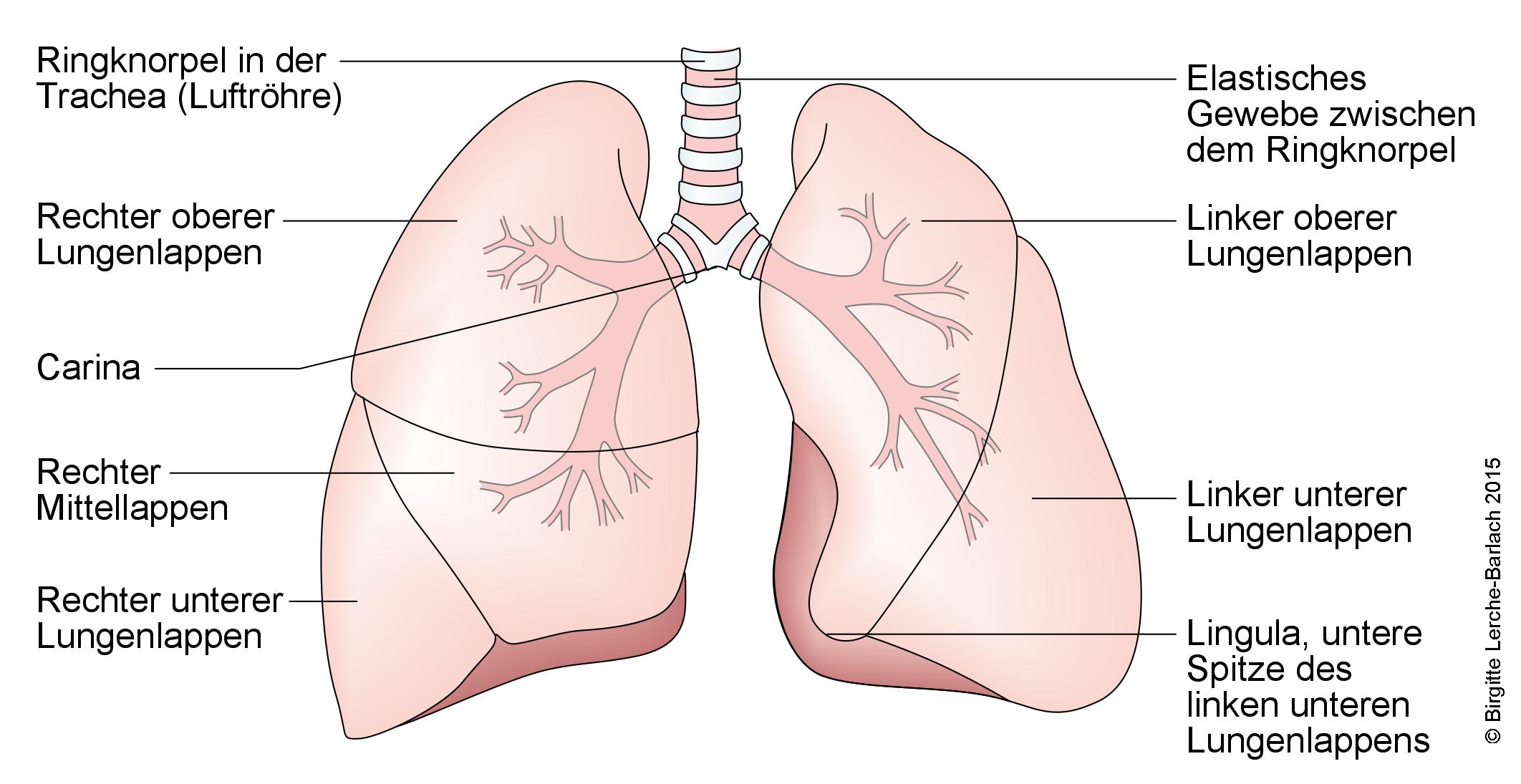
Prawidłowe płuca i oskrzela
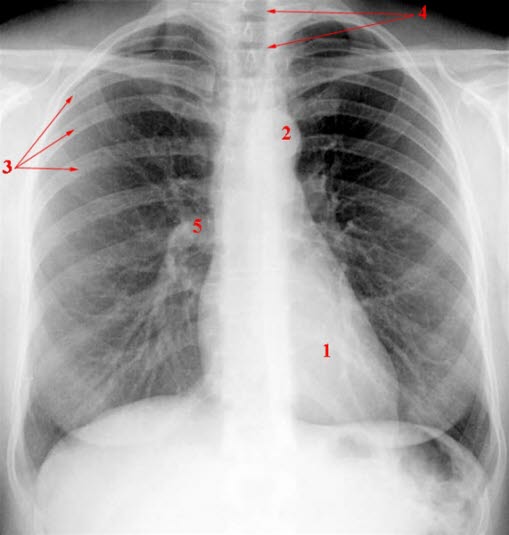
Prawidłowe zdjęcie rentgenowskie klatki piersiowej 1. cień serca, 2. łuk aorty, 3. żebra, 4. tchawica, 5. wnęka z tętnicami płucnymi.
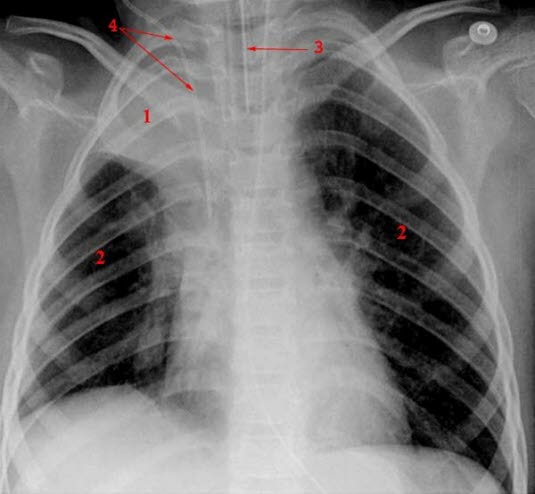
Płuca z niedodmą u pacjenta wentylowanego mechanicznie: 1. niedodma płata górnego, 2. regularnie wentylowane płuca, 3. rurka dotchawicza, 4. centralny cewnik żylny.
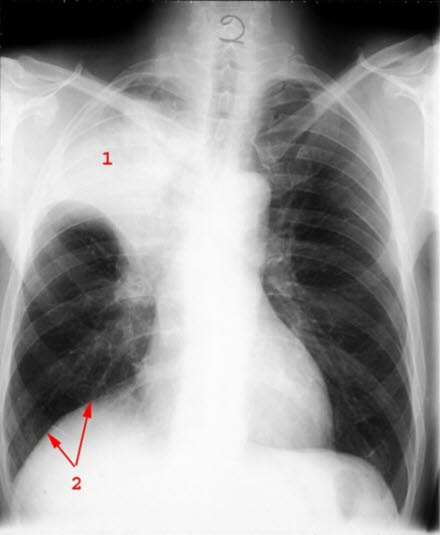
Niedodma spowodowana guzem: 1. niedodma płata górnego, 2. uniesiona przepona jako skutek.
Quellen
Literatur
- Hedenstierna G, Edmark L. Mechanisms of atelectasis in the perioperative period. Best Pract Res Clin Anaesthesiol. 2010 Jun;24(2):157-69. Review. PubMed PMID: 20608554. PubMed
- Woodring JH, Reed JC. Types and mechanisms of pulmonary atelectasis. J Thorac Imaging. 1996 Spring;11(2):92-108. Review. PubMed PMID: 8820021. PubMed
- Larson Hsu, Daniel Green et al: Imaging of Atelectasis. Contemporary Diagnostic Radiology: December 15th, 2013. journals.lww.com
- Kreider ME, Lipson DA. Bronchoscopy for atelectasis in the ICU: a case report and review of the literature. Chest. 2003 Jul;124(1):344-50. Review. PubMed PMID: 12853543. PubMed
- Scarlata S, Rossi Bartoli I, Pedone C, Antonelli Incalzi R. Obstructive atelectasis of the lung. Postgrad Med J. 2016 Jun;92(1088):365. doi:10.1136/postgradmedj-2015-133884. PubMed PMID: 26802128. PubMed
Autoren
- Dietrich August, Dr. med., Arzt, Freiburg