informacje ogólne
Definicja
- Zaburzenia świadomości dzieli się na kategorie w zależności od ich nasilenia:
- senność
- Pacjent jest senny, ale łatwo go obudzić i utrzymać przez jakiś w stanie czuwania. Powoli reaguje na bodźce werbalne, ale szybko i w sposób celowy na bodźce bólowe.
- Sopor (osłupienie)
- Pacjent jest trudny do obudzenia i z opóźnieniem reaguje na bodźce werbalne. Reakcja na bodźce bólowe jest również opóźniona, ale wciąż ukierunkowana obronnie.
- śpiączka
- Nie da się obudzić pacjenta.
- Nie reaguje na bodźce bólowe lub reaguje w sposób nieukierunkowany.
- senność
- Do bardziej precyzyjnego rozróżnienia stopnia nasilenia, szczególnie w kontekście monitorowania przebiegu, może posłużyć skala Glasgow (Glasgow Coma Scale — GCS).
- Rozróżnia się zaburzenia świadomości z innymi deficytami neurologicznymi lub bez nich. Znaczenie ma przy tym np. możliwość wyzwolenia, nasilenie i ew. patologiczne odchylenie odruchów nerwowo-mięśniowych.
Liczby
- Zaburzenia świadomości są objawami nieswoistymi, które mogą wystąpić w wyniku wielu różnych stanów patofizjologicznych. Częste są zatem głównie łagodne i krótkotrwałe zaburzenia świadomości.
Rozważania diagnostyczne1
- Przyczyny strukturalne
- Przyczyny niestrukturalne
- intoksykacje/reakcje niepożądane (leki, narkotyki, inne substancje toksyczne, CO, zatrucie CO2, ośrodkowy zespół antycholinergiczny, zespół serotoninowy)
- zakażenie (posocznica, bakteryjne zapalenie opon mózgowo-rdzeniowych, zapalenie mózgu)
- niedotlenienie (krążeniowe po zawale serca, przyczyna oddechowa)
- zaburzenia metaboliczne (hipoglikemia — z możliwymi deficytami ogniskowymi!), cukrzycowa kwasica ketonowa, śpiączka hiperosmolarna, choroba tarczycy)
- problemy metaboliczne (zaburzenia gospodarki elektrolitowej, mocznica, niewydolność wątroby, encefalopatia nadciśnieniowa)
- zaburzenie związane z niedoborem (tiaminy, niacyny)
- hipotermia/hipertermia
- padaczka (stan padaczkowy, ponapadowo)
ICD-10
- R40.0 Senność
-
R40.1 Osłupienie
-
R40.2 Śpiączka, nieokreślona
Różnicowanie
Przejściowa utrata przytomności
Omdlenie wazowagalne
- Przejściowe zaburzenie świadomości, które może być wywołane przez różne czynniki:
- czynniki psychiczne
- lęku
- wstręt
- wstrząsające wydarzenie (np. wypadek, uraz, widok krwi)
- mechaniczny ucisk zatoki szyjnej
- silne bóle
- połykanie
- Wymioty
- biegunkę
- oddawanie moczu lub stolca
- czynniki psychiczne
- Objawy poprzedzające utratę przytomności:
- zawroty głowy,
- Pocenie się
- bladość
- Mroczki przed oczami
- świst lub brzęczenie w uszach
- Napięcie mięśniowe słabnie, pacjent dostaje zapaści.
- Ew. omdlenie drgawkowe:
- Jeśli omdlenie występuje w pozycji siedzącej i pacjent nie przewróci się na plecy, zmniejszona perfuzja pnia mózgu może powodować trwające kilka sekund skurcze toniczne kończyn, którym towarzyszy kilka konwulsyjnych szarpnięć.
- Niskie ciśnienie tętnicze i prawidłowe lub niskie tętno
Omdlenie spowodowane niedociśnieniem ortostatycznym
- W przypadku ortostatycznego spadku ciśnienia tętniczego
- niewystarczający skurcz żylnych naczyń pojemnościowych w jamie brzusznej i udach
- niewystarczająca kompensacyjna praca serca
Omdlenie kardiogenne
- Związane z rytmem pracy serca
- bradyarytmia (np. blok AV)
- tachyarytmia (np. częstoskurcz nadkomorowy)
- Związane z przyczynami mechanicznymi, np.
- Wady serca
- kardiomiopatia
- śluzak przedsionka
- zator płucny
hiperwentylacja
- W trakcie stresującego wydarzenia lub po nim
- Lęk i niepokój
- Zawroty głowy i drętwienie wokół ust i w opuszkach palców
- Tężyczka z tzw. dłonią położnika
- Gazometria: zasadowica oddechowa z kompensacją metaboliczną
Psychogenna utrata przytomności (rzekome omdlenie psychogenne)
- Najczęściej w kontekście zaburzeń psychicznych, np. takich jak
- stan dysocjacyjny
- stan psychotyczny (np. stupor katatoniczny w schizofrenii)
- depresja (stupor depresyjny)
- Sygnały świadczące o zdarzeniu o charakterze psychogennym:
- w wynikach badań kardiologicznych brak cech typowych dla omdleń, w EEG brak cech typowych dla padaczki
- wywołane przez stresujące sytuacje
- Omdlenie może wyglądać na teatralne.
- Pacjenci często zaciskają powieki, próbując otworzyć oczy.
Uogólnione napady padaczkowe
- Na przykład napady typu absence, napady toniczno-kloniczne, napady miokloniczne, spazmy niemowlęce
- ewentualne wydalanie moczu lub stolca
- Ponapadowe zmęczenie i splątanie
Udar mózgu i TIA
- Częste czynniki ryzyka
- Nadciśnienie
- cukrzyca,
- chorobami zastawek serca
- migotania przedsionków
- Miażdżyca
- Typowe wzorce czasowe występowania
- sekundy: typowe dla zatoru
- minuty: typowe dla krwotoku mózgowego
- minuty lub godziny: typowe dla zakrzepicy
- Objawy różnią się w zależności od umiejscowienia i nasilenia; deficyty ogniskowe.
- TIA: objawy i dolegliwości mijają w ciągu 24 godzin, z reguły nawet w ciągu godziny.
Nadwrażliwa zatoka tętnicy szyjnej, zespół zatoki szyjnej
- Nawracające omdlenia wazowagalne
- Najczęściej u osób starszych z powodu miażdżycy
- Omdlenie łatwo wywołać u pacjentów z nadwrażliwością zatoki szyjnej:
- poprzez gwałtowny wyprost lub skręcenie szyi
- poprzez ucisk na szyję
- Różne leki mogą nasilać skłonność do omdleń.
- Może powodować pauzę zatoki, blok SA lub trwałą bradykardię zatokową.
hipoglikemia
- splątanie
- niepokój
- Częstoskurcz
- Pocenie się
Długotrwałe zaburzenia świadomości spowodowane niewydolnością krążenia (wstrząs)
Wstrząs kardiogenny
- Często poważne zaostrzenie przewlekłej niewydolności serca u osób starszych
- Następuje szybko i nieoczekiwanie, często po zawale serca.
- Zastój płucny prowadzi do ostrego obrzęku płuc.
- silna duszność
- bulgoczący oddech
- Kaszel
- pienista plwocina
krwotok
Wstrząs anafilaktyczny
- Ukąszenie przez owada
- Przyjmowanie leków
- Wcześniejsza reakcja anafilaktyczna
Wstrząs septyczny
- gorączka.
- Choroba zakaźna
Długotrwała utrata przytomności z przyczyn mózgowych
Padaczka
- Padaczka pierwotnie uogólniona: napady bez ogniskowego początku lub aury
- napady toniczno-kloniczne
- napady typu absence
- mioklonie
- napady atoniczne
- Padaczka częściowa: napady ogniskowe lub miejscowe, które niekiedy przechodzą w napady uogólnione (wtórne uogólnienie).
- Poza napadami stan neurologiczny często nie wzbudza podejrzeń.
Udar mózgu i TIA
- Częste czynniki ryzyka
- Nadciśnienie
- cukrzyca,
- Wady serca
- migotania przedsionków
- Miażdżyca
- Typowe wzorce czasowe występowania
- sekundy: typowe dla zatoru
- minuty: typowe dla krwotoku mózgowego
- minuty lub godziny: typowe dla zakrzepicy
- Objawy różnią się w zależności od umiejscowienia i nasilenia — deficyty ogniskowe.
- TIA: objawy i dolegliwości mijają w ciągu 24 godzin, z reguły nawet w ciągu godziny.
Krwotok podpajęczynówkowy
- Ostry krwotok z dużych i średnich tętnic zaopatrujących mózg w ich odcinku wewnątrzczaszkowym
- Może wystąpić także u młodszych osób.
- Główny objaw to ból głowy
- Zwykle zaczyna się nagle, może się nasilać i często jest umiejscowiony w okolicach karku.
- Jest opisywany jako ból ostry lub łupiący.
- Możliwe objawy towarzyszące
- odczynu oponowego
- Nudności i wymioty
- nadwrażliwość na światło i hałas
- zaburzenia świadomości ze śpiączką włącznie, często dopiero kilka dni po ostrym krwotoku (skurcze naczyń)
- deficyty neurologiczne w zależności od zajętego obszaru mózgu
- Zwiększone ryzyko w przypadku:
- tętniaków naczyń doprowadzających krew do mózgu
- nadciśnienia tętniczego
- zażywania kokainy
- miażdżycy
- W niektórych przypadkach przed wystąpieniem krwotoku pojawia się nagły ból głowy, który później ustępuje („strażniczy ból głowy”).
Uszkodzenie pnia mózgu
- Na przykład udar lub TIA, zapalenie, guz
- Niedowład poprzeczny lub czterokończynowy
- niewydolność nerwów czaszkowych
- Obustronny odwrócony odruch prostownika podeszwowego (objaw Babińskiego)
Zapalenie opon mózgowo-rdzeniowych i zapalenie mózgu
- Bakteryjne (ropne) zapalenie opon mózgowo-rdzeniowych, spowodowane np. przez
- meningokoki, pneumokoki, Haemophilus influenzae, mykoplazmy
- Wirusowe, spowodowane np. przez
- HIV, wirus KZM, wirus odry, wirus Coxsackie B, wirus opryszczki zwykłej, wirus Epsteina-Barr
- Inne patogeny, np. takimi jak:
- Zapalenie opon mózgowo-rdzeniowych należy rozważyć w przypadku:
- ostrego pogorszenia ogólnego stanu fizycznego
- wykwitów i gorączki o niejasnej przyczynie
- Inne objawy początkowe
- Bóle głowy
- ból miejscowy
- odczynu oponowego
- petocja
Uraz czaszkowo-mózgowy
- W razie podejrzenia krwotoku śródmózgowego: TK w trybie pilnym
- Uszkodzenie mózgu może się łączyć z długotrwałą śpiączką.
- Obrzęk mózgu i zaburzenia odpływu płynu mózgowo-rdzeniowego mogą prowadzić do wzrostu ciśnienia wewnątrzczaszkowego, kompresji pnia mózgu i zagrożenia funkcji życiowych.
- Ostre krwotoki nadtwardówkowe prowadzą do krwiaków z krwotoków tętniczych/żylnych/zatokowych z postępującym zaburzeniem świadomości.
- Ostre krwawienia podtwardówkowe prowadzą do tworzenia się krwiaków z wynaczynionej krwi i postępują wolniej niż krwotoki nadtwardówkowe.
Majaczenie
- W razie wyraźnych objawów wegetatywnych: niezwłoczne przyjęcie na OIOM celem obserwacji i leczenia
- Objawy wegetatywne (autonomiczne)
- Częstoskurcz
- wzmożone pocenie się
- Hipertermia
- zaburzenia regulacji ciśnienia tętniczego (nadciśnienie, hipotonia ortostatyczna)
- Objawy psychotyczne
- objawy urojeniowe
- omamy
- pobudzenie (może być również czynnikiem wyzwalającym majaczenie)
- Napady drgawkowe
- w przypadku pierwotnej przyczyny leżącej w mózgu, np. zapalenia mózgu
- w przypadku majaczenia z odstawienia, np. majaczenia alkoholowego
Długotrwała utrata przytomności spowodowana zatruciem
Alkohol
- Typowe cuchnienie z ust
- Przekrwienie spojówek
- Zwiotczenie napięcia mięśniowego
- Zawsze należy wykluczyć uraz czaszkowo-mózgowy!
Leki uspokajające
- Na przykład zatrucie benzodiazepinami
- Zwiotczenie napięcia mięśniowego
- Pojemnik na tabletki lub resztki tabletek
Opioidy
- Mioza
- ewentualne spowolnienie oddechu/duszność
- Miejsca wkłucia igieł?
- Akcesoria do iniekcji znalezione przy pacjencie?
Tlenek węgla
- Różowe zabarwienie skóry
- Narażenie na działanie spalin lub dymu?
Kwas acetylosalicylowy (ASA acetylsalicylic acid)
Paracetamol
- Ze względu na niski zakres terapeutyczny: wysokie ryzyko przedawkowania
- Najczęstsza przyczyna ostrej niewydolności wątroby
- żółtaczkę
- Cuchnienie wątrobowe
- Objawy encefalopatii wątrobowej
- Zmęczenie
- narastające zamroczenie do śpiączki wątrobowej włącznie
- deficyty poznawcze, spowolnienie
Długotrwała utrata przytomności spowodowana zaburzeniami metabolicznymi
Hiperglikemia (kwasica ketonowa)
- Oddech Kussmaula (hiperwentylacja jako oddechowa kompensacja kwasicy metabolicznej)
- Woń acetonu z ust
- Wysoki poziom cukru we krwi w przypadku stwierdzonej lub wcześniej nierozpoznanej cukrzycy
Hiperglikemia hiperosmolarna
- Odwodnienie
- Wysoki poziom cukru we krwi
- Skutek nadmiernego spożycia płynów?
hipoglikemia
- Stwierdzona cukrzyca?
- splątanie
- niepokój
- Częstoskurcz
- Pocenie się
- napady drgawek
- Poziom glukozy we krwi poniżej 45 mg/dl; może jednak wystąpić także przy wyższych wartościach, jeśli poziom glukozy we krwi jest przewlekle podwyższony, a potem nagle spada.
Śpiączka wątrobowa
- żółtaczkę
- Wodobrzusze
- Trzepoczące drżenie rąk („flapping tremor”)
- Alkoholowa choroba wątroby?
- Zaburzenie wątroby z innych przyczyn, np. wirusowe zapalenie wątroby, intoksykacja?
Śpiączka mocznicowa
- Spowodowana niewydolnością nerek
- Powoli postępujące zaburzenia świadomości
- Zapach moczu z ust
- Wzmożone napięcie mięśniowe
przełom nadnerczowy
- Niewydolność nadnerczy (choroba Addisona)
- Niedociśnienie
- W niektórych przypadkach zwiększona pigmentacja skóry
- Arefleksja
niedoczynność przysadki
- Szary odcień skóry
- Osłabienie owłosienia wtórnego
- Hipotermia
- Często hipoglikemia
- Stwierdzona niewydolność przysadki?
Przełom tyreotoksyczny
- niepokój
- Częstoskurcz
- wzmożonymi odruchami (hiperrefleksją)
- Podwyższona temperatura
- Wole lub blizny po operacji tarczycy?
Śpiączka w wyniku niedoczynności tarczycy (śpiączka w przebiegu obrzęku śluzowatego)
- Biała, sucha, ciastowata skóra
- bradykardia
- Hipotermia
- Niedociśnienie
- hiporefleksja
Symulowana utrata przytomności
- Odróżnienie od psychogennej utraty przytomności nie zawsze jest łatwe.
- Odróżnienie od przyczyn organicznych: pacjent odwraca wzrok lub zaciska powieki podczas badania oczu.
Wywiad lekarski
Jak znaleziono pacjenta?
- Leki, takimi jak:
- Leki uspokajające
- Opioidy
- Salicylany
- Paracetamol
- leki hipotensyjne
- lekami przeciwdepresyjnymi
- cukrzyca?
- Czy miał miejsce jakiś uraz?
- Alkohol?
- Sygnały świadczące o próbie samobójczej?
Informacje od rodziny
- Informacje o wypadkach lub urazach przed utratą przytomności (do kilku tygodni wcześniej)
- Wcześniejsze choroby pacjenta
- Czy przed utratą przytomności pacjent czuł się zdrowy, czy występowały już pierwsze objawy?
Badanie fizykalne
Stan świadomości
- Stopień zaburzenia świadomości: skala Glasgow (GCS)
- Należy zbadać:
- reakcję na kontakt słowny i polecenia
- reakcję na dotyk
- odruchy
- reakcję na bodźce bólowe
- Brak reakcji wskazuje na różne poziomy zaburzeń świadomości.
- Brak reakcji bólowej wskazuje na śpiączkę.
- omamy
- Napad padaczkowy w płacie potylicznym?
- Intoksykacja, narkotyki?
- Majaczenie?
- Psychoza?
Czynność oddechowa
- Falowy wzrost i spadek głębokości oddechu (oddech Cheyne'a-Stokesa) wskazuje na zwiększone ciśnienie wewnątrzczaszkowe lub uszkodzenie pnia mózgu.
- Cuchnąca woń z ust?
- woń acetonu w przypadku śpiączki cukrzycowej
- woń etanolu w przypadku zatrucia alkoholowego (nie wyklucza innych poważnych chorób lub urazów)
- woń moczu w przypadku mocznicy
Oznaki urazów
- Starannie sprawdzić całą powierzchnię ciała, a zwłaszcza głowę
Motoryka, napięcie mięśniowe
- Objaw Babińskiego: często dodatni w przypadku uszkodzenia lub zaburzeń mózgu
- Różnice w napięciu mięśni po prawej lub lewej stronie: niedowład połowiczy?
- Nietrzymanie moczu i/lub stolca przy omdleniach lub napadach padaczkowych
Krwiobieg
- Niskie ciśnienie tętnicze, szybkie tętno: wstrząs krążeniowy?
- Wysokie ciśnienie tętnicze, powolne tętno: podwyższone ciśnienie wewnątrzczaszkowe?
Cechy zapalenia opon mózgowo-rdzeniowych?
- Odczyn oponowy: w przypadku zapalenia opon mózgowo-rdzeniowych, ale także w przypadku krwotoku podpajęczynówkowego
- Petocje: meningokokowe zapalenie opon mózgowo-rdzeniowych
Psychogenna utrata przytomności
- Może być długotrwała.
- Prawidłowe wyniki badania neurologicznego
- Prawidłowy oddech lub hiperwentylacja
- Źrenice prawidłowej szerokości
- Prawidłowe odruchy źreniczne
- na światło, pośrednie i bezpośrednie
- reakcja konwergencji (przy akomodacji)
- Reakcja bólowa może być nieobecna.
Oczy
- Tarcza zastoinowa w przypadku zwiększonego ciśnienia wewnątrzczaszkowego
- Wielkość źrenicy i reakcje
- Rozszerzone, niereagujące źrenice świadczą o poważnym rokowaniu.
- Krwotok dna oka przy krwotoku podpajęczynówkowym
Badanie uzupełniające
w ramach podstawowej opieki zdrowotnej
- testach laboratoryjnych
- morfologię krwi
- Glukoza
- parametry czynności nerek (kreatynina, mocznik)
- Elektrolity (Na, K, Ca)
- 12-odprowadzeniowe EKG
- Arytmie?
- Wydłużone odstępy QT?
- Oznaki przebytego zawału serca?
- Przerost komory serca?
- Fale delta (zespół WPW)?
- Monitorowanie EKG
- Wdrożyć natychmiast w przypadku podejrzenia omdlenia arytmogennego.
- Zapis wideo
- Nagranie zdarzenia telefonem, np. przez kogoś z rodziny, może okazać się pomocne.
Diagnostyka u specjalisty
kardiologii
- Można rozważyć przeprowadzenie następujących badań dodatkowych (więcej informacji w artykule Omdlenia):
- test pochyleniowy (tilt test)
- Masaż zatoki tętnicy szyjnej (carotid sinus massage — CSM)
- Długotrwałe monitorowanie EKG (24–72 godziny)
- implantowany rejestrator pętlowy (ILR, rejestrator zdarzeń)
- Próba wysiłkowa EKG (ergometria)
- badania elektrofizjologiczne (EPS)
- echokardiografia przezklatkowa
Badania neurologiczne,
- Badania, które wchodzą w rachubę:
- EEG
- ultrasonografia dopplerowska tętnic domózgowych
- rezonans magnetyczny (RM) lub tomografia komputerowa (TK) czaszki
- Zazwyczaj nie są konieczne do wyjaśnienia omdleń (III/B).
- wyjątek: nieprawidłowości neurologiczne takimi jak:
- objawy choroby Parkinsona
- ataksji
- zaburzenia poznawcze
- wyjątek: nieprawidłowości neurologiczne takimi jak:
W szpitalu
- TK głowy
- ewentualne Badanie płynu mózgowo-rdzeniowego
- ewentualne RM głowy
- ewentualne EEG (niedrgawkowy stan padaczkowy?)
Postępowanie i zalecenia
Wskazania do hospitalizacji
- Zawsze wtedy, gdy rozpoznanie nie jest pewne i/lub zaburzenie świadomości utrzymuje się dłużej.
- W razie potrzeby w przypadku ostrego wpływu alkoholu
- Stan ten może maskować inne, poważniejsze zaburzenia lub urazy.
- W przypadku stwierdzonej padaczki:
- przedłużająca się utrata przytomności
- napady gromadne
- stan padaczkowy
- Z drugiej strony same częste napady padaczkowe rzadko uzasadniają natychmiastową hospitalizację.
Zalecenia
- Udrożnić drogi oddechowe i zapobiegać zachłyśnięciu
- Pozycja boczna ustalona
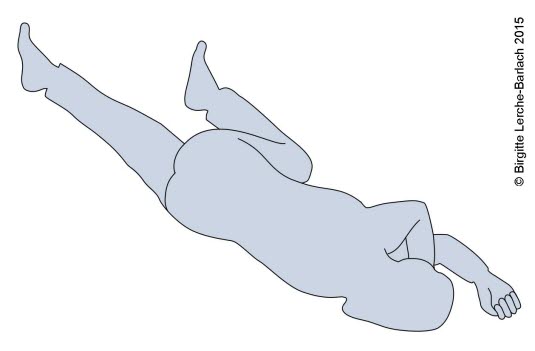 stabilna pozycja boczna ustalona
stabilna pozycja boczna ustalona - Poluzować ciasną odzież wokół szyi, klatki piersiowej i brzucha
- Tlen w przypadku niewydolności oddechowej
- Zatrzymanie krwawienia
- W przypadku niskiego ciśnienia tętniczego ułożyć nogi wyżej
- Dostęp żylny, w razie potrzeby cewnik do żył centralnych
- Pacjent nie powinien jeść ani pić.
- W razie podejrzenia hipoglikemii: glukoza, w przypadku utraty przytomności dożylnie
- Prawdopodobne meningokokowe zapalenie opon mózgowo-rdzeniowych: wlew dożylny i — w przypadku długiego czasu transportu do szpitala — wdrożenie profilaktyki antybiotykowej
informacje dla pacjentów
Informacje dla pacjentów w Deximed
Źródła
Literatur
- Young GB. Assessment of coma. BMJ Best Practice. Last reviewed: 27 Nov 2021; Last updated: 07 Dec 2021 bestpractice.bmj.com
Autor*innen
- Thomas M. Heim, Dr. med., Wissenschaftsjournalist, Freiburg