Informacje ogólne
Definicja
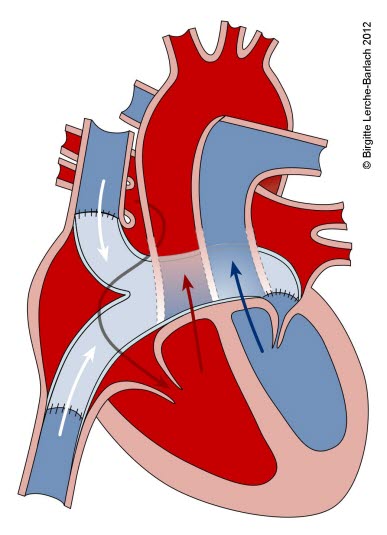
Przełożenie wielkich naczyń
- W przypadku przełożenia wielkich pni tętniczych (TGA) aorta odchodzi od prawej komory, a tętnica płucna od lewej komory (niezgodność komorowo-tętnicza).
- Możliwe są różne formy anatomiczne.
- W najczęstszej postaci występuje nieprawidłowe prawostronne przednie położenie aorty w ciągłości z drogą odpływu prawej komory (d-transpozycja, d-TGA).
- Często inne wady rozwojowe serca
- 49% ubytek przegrody międzykomorowej (VSD)
- 26% zwężenie drogi odpływu lewej komory
- 14% drożny przewód Botalla
- 4% zwężenie cieśni aorty
- 13% inne
Częstość występowania
- Częstość występowania ok. 0,2/1000 żywych urodzeń1
- Ok. 5% wszystkich wrodzonych wad serca2
- Druga najczęstsza wada serca związana z sinicą po tetralogii Fallota
- Stosunek chłopców do dziewczynek = 3:2
Etiologia i patogeneza
Etiologia
- Etiologia TGA jest nieznana3.
- Dotychczas nie zidentyfikowano typowych aberracji chromosomalnych.
- Większość przypadków występuje sporadycznie.
- Ryzyko nawrotu u rodzica lub rodzeństwa z TGA jest nieznacznie zwiększone (ok. 2 %).1
Patogeneza
- W TGA krążenie systemowe i płucne nie są połączone szeregowo, ale równolegle.
- przepływ krwi żylnej przez prawy przedsionek/prawą komorę i aortę do krążenia systemowego i z powrotem do prawego przedsionka
- przepływ natlenowanej krwi przez lewy przedsionek/lewą komorę i tętnicę płucną z powrotem do płuc
- Całkowite rozdzielenie tych dwóch obiegów nie pozwala na przeżycie.
- Przeciek między tymi dwoma obwodami jest niezbędny do wystarczającego natlenienia.
- U noworodków otwór owalny i przewód tętniczy są nadal otwarte, dzięki czemu natlenowana krew może dostać się do krążenia ogólnoustrojowego przez te dwa połączenia.
- Ze względu na ostatecznie niewystarczające zaopatrzenie w tlen, w pierwszych godzinach i dniach rozwija się sinica centralna.
- Wczesne poporodowe zamknięcie PFO i przewodu tętniczego prowadzi do ostrego stanu nagłego.
- Ok. 50% dzieci z TGA ma ubytek przegrody międzykomorowej z lepszym dotlenieniem bez wczesnego rozwoju sinicy.
Czynniki predysponujące
- Możliwe czynniki ryzyka to cukrzyca ciążowa i spożywanie alkoholu w czasie ciąży.,3-4
ICD-10
- Q20 Wrodzone wady rozwojowe jam i połączeń sercowych
- Q20.3 Przełożenie dużych naczyń (całkowite)
Diagnostyka
Kryteria diagnostyczne
- Podejrzenie w przypadku sinicy poporodowej i/lub szmeru skurczowego (VSD, zwężenie drogi odpływu lewej komory, patrz także artykuł Szmery w sercu u dzieci)
- Metodą z wyboru w diagnostyce jest echokardiografia.
Diagnostyka różnicowa
- Sinicze wady serca, między innymi:
- tetralogia Fallota
- wspólny pień tętniczy (truncus arteriosus communis)
- dwuujściowa prawa komora (DORV)
- całkowity nieprawidłowy spływ żył płucnych
- atrezja zastawki trójdzielnej
Wywiad lekarski
- Najważniejszym objawem jest sinica centralna noworodka.
- Sinica może występować tylko przy płaczu i pobudzeniu.3
- Możliwe objawy ogólne, takie jak słabe przyjmowanie pokarmu
- Wrodzone wady serca znane w rodzinie?
Badanie fizykalne
- Noworodki z TGA są zwykle urodzone w terminie i mają prawidłową masę urodzeniową.
- Sinica centralna bez znaczącej poprawy po podaniu O2
- Zwykle zaczyna się w kilka godzin po porodzie.
- Przy dużym VSD tylko niewielka sinica
- Może występować tylko przy płaczu i pobudzeniu.3
- Wyczuwalne silne pulsowanie
- możliwe osłabienie tętna pachwinowego z towarzyszącym zwężeniem cieśni aorty
- Osłuchowy szmer skurczowy jako objaw wskazujący na VSD lub zawężenie drogi odpływu lewej komory
Badanie uzupełniające w praktyce lekarza rodzinnego
- Choroba jest zwykle diagnozowana prenatalnie za pomocą echokardiografii płodu lub postnatalnie w szpitalu.
Diagnostyka u specjalisty
- pulsoksymetria
- przesiewowe badanie pulsoksymetryczne każdego noworodka w 1. lub 2. dniu życia
- niedrogie i wraz z badaniem przedmiotowym (szmer w sercu) odpowiednie do wczesnego wykrywania dzieci z wrodzonymi wadami serca
- pulsoksymetryczny pomiar saturacji na wszystkich 4 kończynach
- przesiewowe badanie pulsoksymetryczne każdego noworodka w 1. lub 2. dniu życia
- Gazy we krwi tętniczej
- ostateczna ocena hipoksemii
- Echokardiografia
- Na potrzeby planowania leczenia interwencyjnego/chirurgicznego powinny być również rejestrowane następujące wyniki:
- położenie dużych tętnic względem siebie i ich odejście od komór
- przetrwały przewód tętniczy
- wielkość ubytku przegrody międzyprzedsionkowej/otworu owalnego
- wielkość i lokalizacja ubytku przegrody międzykomorowej
- anatomia zwężenia drogi odpływu lewej komory
- odejście i przebieg tętnic wieńcowych
- obecność zwężenia cieśni aorty/anomalii łuku aorty
- funkcjonowanie/nieprawidłowości zastawek przedsionkowo-komorowych
- Na potrzeby planowania leczenia interwencyjnego/chirurgicznego powinny być również rejestrowane następujące wyniki:
- EKG
- Badanie to nie jest konieczne do postawienia diagnozy, wykonywane w ramach przygotowania do operacji.
- RTG klatki piersiowej
- Badanie to nie jest konieczne do postawienia diagnozy, wykonywane w ramach przygotowania do operacji.
- RM/TK
- wskazane tylko w indywidualnych przypadkach w celu przedoperacyjnego wyjaśnienia umiejscowienia
- Cewnikowanie serca (koronarografia)
- Obecnie nie jest zwykle konieczne jako przygotowanie przedoperacyjne.
Wskazania do hospitalizacji
- Dzieci z sinicą i/lub niewyrównaną niewydolnością serca
- Sinica wymaga natychmiastowego wyjaśnienia w każdym wieku.
Wskazania dla skierowania do specjalisty
- Dziecko z klinicznie wyrównanym szmerem serca nasuwającym podejrzenie wrodzonej wady serca (patrz również artykuł Szmery w sercu u dzieci).
Lista kontrolna w przypadku skierowania do specjalisty
Szmery w sercu u dzieci
- Cel skierowania
- Potwierdzenie diagnostyki? Leczenie? Inne?
- Wywiad lekarski
- niedostateczny wzrost i przyrost masy ciała, zawroty głowy, omdlenia, duszność, zakażenia dróg oddechowych, kaszel, ból w klatce piersiowej, palpitacje
- wywiad rodzinny: wady serca, nagły zgon sercowy
- ciąża: alkohol, leki teratogenne, zakażenia, cukrzyca
- przebyte i współistniejące choroby związane z wadami serca
- Badanie przedmiotowe
- Ogólny stan fizyczny?
- sinica, tachypnoe (przyśpieszony oddech), obrzęki
- różnica ciśnienia tętniczego ramiona/nogi
- wyczuwalny świst w klatce piersiowej, powiększenie wątroby
- szmery w sercu: moment występowania w cyklu pracy serca, czas trwania, częstotliwość, charakter dźwięku, punctum maximum, promieniowanie
- Badanie uzupełniające
- EKG
Leczenie
Cele terapii
- Przeżycie noworodka
- Korekta wady serca w ciągu pierwszych 2 tygodni
Leczenie objawowe przed operacją korekcyjną
- W przypadku ciężkiej sinicy (np. bez współistniejącego VSD) zapewnienie dotlenienia za pomocą leków i środków interwencyjnych
Leczenie farmakologiczne (prostaglandyny)
- Wlew prostaglandyny E1 w celu utrzymania drożności przewodu tętniczego
- Należy dążyć do możliwie najniższej dawki, aby uniknąć skutków ubocznych, takich jak depresja krążeniowa i oddechowa.
Terapia interwencyjna (atrioseptostomia balonowa)
- Jeśli nie nastąpi wystarczająca poprawa natlenienia po podaniu prostaglandyny, należy wykonać atrioseptostomię balonową metodą Rashkinda w celu powiększenia przecieku lewo-prawego na poziomie przedsionków.
- Procedura
- umieszczenie cewnika balonowego przez przetrwały otwór owalny w lewym przedsionku
- napompowanie balonu
- cofnięcie i wynikające z tego rozerwanie przegrody międzyprzedsionkowej
Chirurgia korekcyjna
- W przeszłości korekcja anatomiczna przedsionków była wykonywana zgodnie z zaleceniami Mustarda i Senninga.
- korekta funkcjonalna poprzez odwrócenie przepływu krwi na poziomie przedsionków
- Główną wadą jest długotrwałe przeciążenie prawej komory, która pozostaje komorą systemową.
- Z tego powodu operacja metodą Senninga i Mustarda jest obecnie rzadko wykonywana.
- Obecnie standardem jest korekcja anatomiczna metodą Jatene’a.
- Po przemieszczeniu aorty nad lewą komorę, a pnia płucnego nad prawą komorę serca zespala się aortę z lewą komorą i pień płucny z prawą, a tym samym przywraca prawidłowe warunki anatomiczne.
- Korekcja anatomiczna metodą Jatene’a prowadzi do lepszych wyników zarówno w krótkim, jak i długim okresie w porównaniu z wcześniej stosowaną korekcją anatomiczną przedsionków.5-6
- Operacja powinna zostać przeprowadzona w ciągu pierwszych 2 tygodni po urodzeniu.
Przebieg, powikłania i rokowanie
Powikłania
Korekcja anatomiczna przedsionków metodą Senninga i Mustarda
- Problemy w dalszym przebiegu po korekcji anatomicznej przedsionków
- przecieki międzyprzedsionkowe (nieszczelności przegrody)
- niedrożność systemowego i/lub płucnego przepływu krwi żylnej
- ograniczenie funkcji prawej komory
- niedomykalność zastawki trójdzielnej
- wady resztkowe, takie jak resztkowy ubytek przegrody międzykomorowej
- zwężenie drogi odpływu lewej komory
- bloki przedsionkowo-komorowe
- bradykardie
- tachyarytmie nadkomorowe i komorowe z ryzykiem nagłej śmierci sercowej
Korekcja anatomiczna metodą Jatene’a
- Problemy w dalszym przebiegu po korekcji anatomicznej metodą Jatene’a
- nadkomorowe zwężenie zastawki płucnej
- poszerzenie pnia aorty
- niewydolność zastawki aortalnej
- ostry zespół wieńcowy7
- wady resztkowe (resztkowy ubytek przegrody międzykomorowej, zwężenie drogi odpływu lewej komory)
Przebieg i rokowanie
- Znacząca poprawa rokowania od czasu wprowadzenia korekcji anatomicznej metodą Jatene’a
Dalsze postępowanie
- Regularne i dożywotnie badania kontrolne przeprowadzane przez lekarza specjalizującego się we wrodzonych wadach serca
- Badania kontrolne powinny obejmować następujące elementy:
- wywiad lekarski
- badanie przedmiotowe
- standardowe EKG
- echokardiografia przezklatkowa
- Rutynowe koronarografie ze względu na częste zwężenia/okluzje tętnic wieńcowych
- Dalsza opieka w wieku dorosłym: dobra komunikacja między lekarzem rodzinnym, kardiologiem w prywatnej praktyce i specjalistycznym ośrodkiem, a także ścisła współpraca między kardiologami dziecięcymi i dla dorosłych w celu optymalnego leczenia dorosłych z wrodzonymi wadami serca10
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- Informacje o chorobie, jej leczeniu i rokowaniach
- Informacje dla rodziców (później również dla dziecka) o konieczności profilaktyki zapalenia wsierdzia w sytuacjach ryzyka
Informacje dla pacjentów w Deximed
Ilustracje
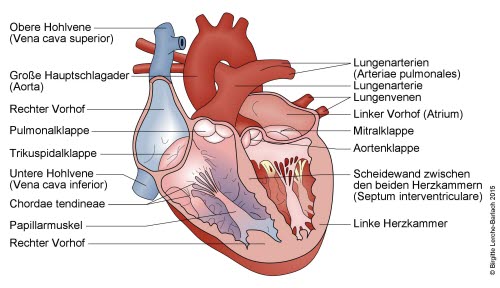
Serce, wewnątrz

Przełożenie wielkich naczyń

Quellen
Leitlinien
- European Society of Cardiology. Guidelines for the management of grown-up congenital heart disease. Stand 2010. www.escardio.org
Literatur
- Villafane J, Lantin-Hermoso M, Bhatt A, et al. D-Transposition of the Great Arteries. J Am Coll Cardiol 2014; 64: 498–511. doi:10.1016/j.jacc.2014.06.1150 DOI
- Baumgartner H, Bonhoeffer P, De Groot N, et al. ESC Guidelines for the management of grown-up congenital heart disease (new version 2010). Eur Heart J 2010; 31: 2915–2957. doi:10.1093/eurheartj/ehq249 DOI
- Martins P, Castela E. Transposition of the great arteries. Orphanet J Rare Dis 2008; 3: 27. www.ncbi.nlm.nih.gov
- Wren C, Birrell G, Hawthorne G. Cardiovascular malformations in infants of diabetic mothers. Heart 2003;89:1217-1220. PubMed
- Losay J, Touchot A, Serraf A, et al. Late outcome after arterial switch operation for transposition of the great arteries. Circulation. 2001;104:I: 121-126. circ.ahajournals.org
- Culbert EL, Ashburn DA, Cullen-Dean G, Joseph JA, Williams WG et al. Quality of Life of Children After Repair of Transposition of the Great Arteries. Circulation 2003; 108: 857-862. Circulation
- Legendre A, Losay J, Touchot-Kone´ A, Serraf A, Belli A et al. Coronary events after arterial switch operation for transposition of the great arteries. Circulation 2003; 108suppl II:II-186-II-190. www.ncbi.nlm.nih.gov
- Khairy P, Clair M, Fernandes SM, Blume ED, Powell AJ, Newburger JW, et al. Cardiovascular outcomes after the arterial switch operation for d-transposition of the great arteries. Circulation. 2013 Jan 22. 127(3):331-9. www.ncbi.nlm.nih.gov
- Masterson CD, Wypij D, Bellinger DC, et al. General health status of children with D-transposition of the great arteries after the arterial switch operation. Circulation. 2001; 104 (suppl I):I-138-I-142. circ.ahajournals.org
- Diller GP, Breithardt G, Baumgartner H. Congenital heart defects in adulthood. Dtsch Arztebl Int 2011; 108: 452-459. doi:10.3238/arztebl.2011.0452 DOI
Autoren
- Michael Handke, Professor Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.