informacje ogólne
Definicja
- Wazektomia jest jedną z najbezpieczniejszych i najskuteczniejszych dostępnych metod antykoncepcji.
- W porównaniu z podwiązaniem jajowodów u kobiet, które zwykle odbywa się w znieczuleniu ogólnym i wymaga zabiegu chirurgicznego w jamie brzusznej, wazektomia jest bezpieczniejsza, a mężczyźni szybciej wracają do zdrowia po operacji.
- Wazektomia jest zwykle wykonywana ambulatoryjnie w znieczuleniu miejscowym, a po zabiegu pacjent może wrócić do domu.
- Istnieją różne techniki chirurgiczne, które mogą się znacznie różnić w zależności od kraju.
częstość występowania
- Szacuje się, że wazektomię jako metodę antykoncepcji stosuje 40–60 milionów mężczyzn na całym świecie1.
- Liczba wazektomii wykonywanych w Stanach Zjednoczonych co roku jest szacowana na 175–500 tysięcy.
- Współczynnik wazektomii wśród par małżeńskich w USA wynosi 7–10% i rośnie z wiekiem: w grupie wiekowej 45-letnich mężczyzn odsetek wynosi 18%.
metoda
Przedoperacyjna
- Obowiązkowe są dokładne konsultacje przedoperacyjne.
- Tematy, które należy poruszyć w trakcie konsultacji przez zabiegiem:
- Wazektomia jest trwałą i nieomal nieodwracalną formą antykoncepcji.
- Wazektomia nie zapewnia natychmiastowej bezpłodności.
- Po wazektomii należy nadal stosować inne formy antykoncepcji, dopóki analiza nasienia nie potwierdzi bezpłodności.
- Również po potwierdzeniu niedrożności nasieniowodów wazektomia nie jest niezawodna w 100%. W 0,2–5,3% przypadków dochodzi do rekanalizacji2.
- U 1% pacjentów trzeba przeprowadzić powtórną wazektomię.
- Ryzyko zajścia w ciążę po wazektomii i z ujemnym wynikiem spermiogramu wynosi ok. 1 : 2000.
- Pacjenci powinni unikać wytrysku przez pierwszy tydzień po wazektomii.
- Możliwości przywrócenia płodności po wazektomii obejmują operację jej odwrócenia (przywrócenie obecności plemników) lub zapłodnienie in vitro. Działania te nie zawsze są skuteczne.
- Powikłania związane z operacją, takie jak krwiaki lub zakażenia, występują w 1–2% przypadków3.
- Przewlekły ból moszny upośledzający jakość życia dotyczy 1–2% przypadków4.
- Należy uzyskać pisemną zgodę.
- Wraz z konsultacjami przed zabiegiem należy przeprowadzić badanie przedmiotowe.
- Należy zwrócić szczególną uwagę na patologiczne nieprawidłowości okolic narządów płciowych, które są przeciwwskazaniem do wazektomii.
- Zidentyfikować pacjentów, którzy nie kwalifikują się do znieczulenia miejscowego (np. w przypadku znacznie zwiększonej wrażliwości moszny lub pacjentów, u których palpacja nasieniowodów jest trudna).
- Badanie musi zatem odbyć się w momencie, w którym nadal możliwe jest zaplanowanie alternatywnego znieczulenia.
krwi
- Życzenie pacjenta
- Nie istnieją bezwzględne przeciwwskazania.
- Przeciwwskazania względne5
- młody wiek (<30 lat)>
- brak dzieci
- Jeśli partnerka jest w ciąży, decyzję lepiej podjąć po porodzie.
- aktualny brak związku
- w przypadku bólu moszny
Postępowanie
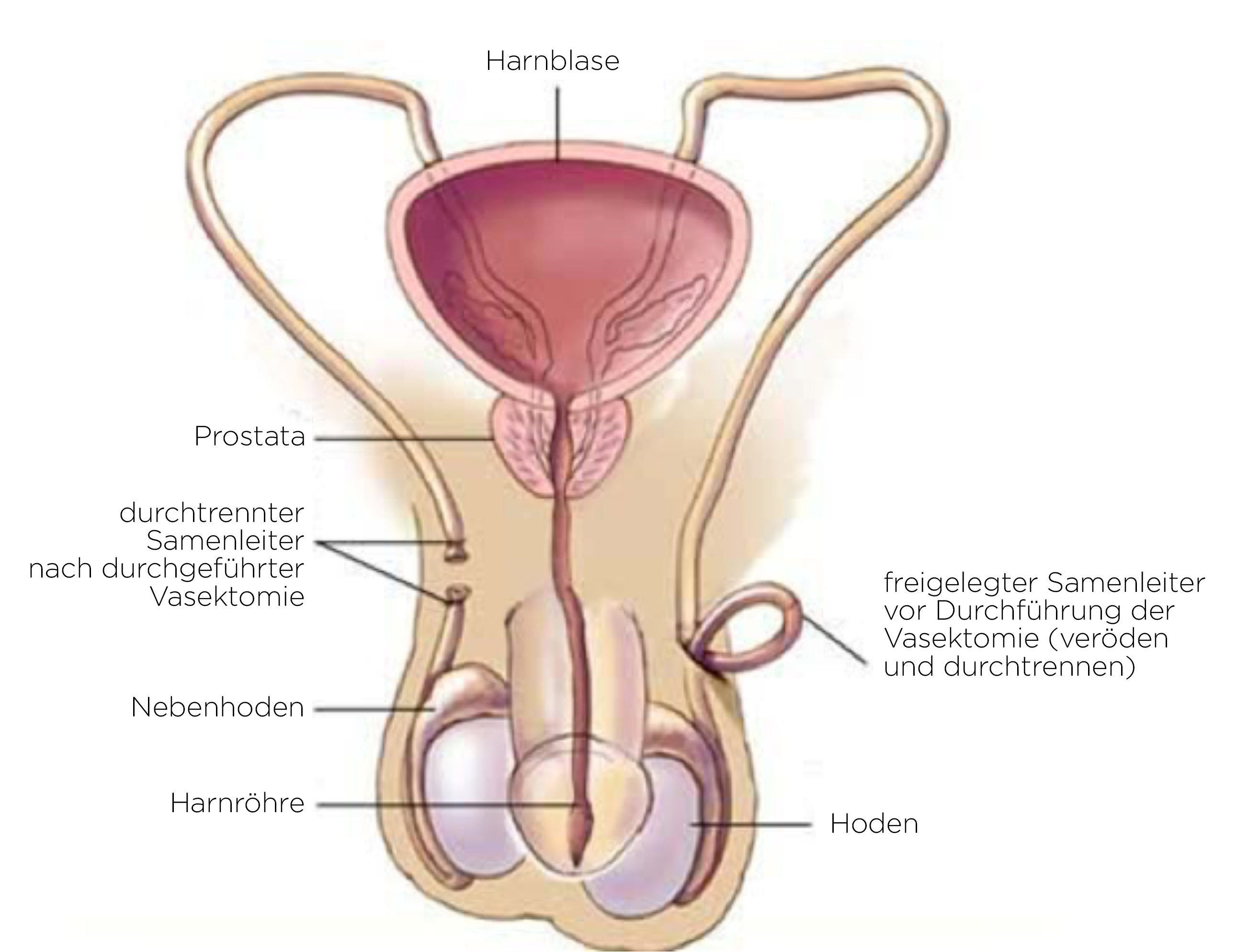
- Główne elementy zabiegu polegają na wyizolowaniu nasieniowodu po obu stronach w obrębie moszny, usunięciu jego niewielkiego fragmentu, a następnie zamknięciu końców.
- Rutynowe podawanie profilaktycznych antybiotyków nie jest konieczne.
- Opisano ponad 30 różnych metod wykonywania tej operacji. Badania nie dały dotąd ostatecznej odpowiedzi na pytanie, która metoda jest najlepsza6.
- Popularne metody:
- podwiązanie i wycięcie części nasieniowodu
- podwiązanie + wycięcie + wstawienie powięzi
- kauteryzacja +/- wstawienie powięzi
- Przebieg nasieniowodu ustala się palpacyjnie.
- anestezjologia
- W skórę moszny, ew. także w pachwinę, wstrzykuje się miejscowy środek znieczulający.
- W szczególnych przypadkach operacja wykonywana jest w znieczuleniu ogólnym.
- Nasieniowód zostaje chwycony zaciskiem. Nad nasieniowodem wykonuje się niewielkie nacięcie. Nasieniowód zostaje wypreparowany i wyjęty przez nacięcie.
- Nasieniowód zostaje wypreparowany na długości kilku centymetrów i wycina się z niego ok. 2 cm. Jeden lub oba końce nasieniowodów są podwiązywane lub poddawane koagulacji przez kauteryzację.
- Niektórzy chirurdzy wykorzystują powięź wokół nasieniowodów do zamknięcia jednego z końców przewodu.
- Ta sama procedura jest powtarzana po drugiej stronie. Niektórzy chirurdzy wykorzystują szew mosznowy na spodniej stronie jąder do wycięcia obu nasieniowodów przez małe nacięcie w linii środkowej.
- Operacja jest niekiedy skomplikowana technicznie, a bezbolesne wykonanie zabiegu w znieczuleniu miejscowym wymaga od chirurga doświadczenia.
Korzyści
- Ryzyko zajścia w ciążę po wazektomii wynosi mniej niż 1: 2000 w przypadku mężczyzn z azoospermią lub nielicznymi nieruchliwymi plemnikami.
Patofizjologiczne skutki wazektomii
- Przecięcie nasieniowodów powoduje uszkodzenie nerwów w błonie śluzowej, mięśniach i autonomicznych dróg nerwowych, które wpływają na funkcję wydzielniczą naczyń i perystaltykę.
- Perystaltyka jest regulowana przez współczulną aktywność autonomiczną, która może zostać nieodwracalnie zniszczona.
- Niedrożność nasieniowodów prowadzi do zwiększonego ciśnienia wewnątrz światła w pozostałym segmencie jądra i zmniejszonego ciśnienia w brzusznym segmencie nasieniowodu, co ma fizjologiczny wpływ na morfologię komórek nabłonkowych, delikatną strukturę komórek i ekspresję genów w nasieniowodach i najądrzach.
- Niedrożność powoduje również, że plemniki gromadzą się w pozostałej części nasieniowodu i najądrza i tam obumierają.
- Martwe plemniki wywołują reakcję zapalną, która z kolei pociąga za sobą ogólnoustrojowe efekty komórkowe i immunologiczne, negatywnie wpływające na czynność jąder i plemników.
- Nie wiadomo dokładnie, jakie znaczenie kliniczne ma to zjawisko. Nie wiadomo również, w jakim stopniu wpływa na to wazowazostomia.
- Ponadto opisano zmiany morfologiczne w obszarze najądrza po wazektomii.
- Badania na zwierzętach wskazują na wakuolizację oraz wzrost liczby i wielkości lizosomów wewnątrzkomórkowych.
- U ludzi wykazano rozszerzenie kanalików najądrza. Zmiany wysokości nabłonka najądrza wskazują na złożone efekty molekularne wazektomii, ponieważ objętość i wysokość komórek nabłonka są wynikiem podstawowej aktywności RNA i białek.
- Stwierdzono również znaczne zmiany w ekspresji genów w najądrzu. Wiele wskazuje na to, że zmiany te są nieodwracalne. Znaczenie kliniczne nie jest znane7.
Kontrola pooperacyjna i działania następcze
- Pacjenci i ich partnerzy seksualni pozostają zależni od innych środków antykoncepcyjnych do czasu potwierdzenia niepłodności w badaniu analizy plemników (seminogram).
- W ciągu pierwszych kilku tygodni po wazektomii plemniki są nadal obecne w części dalszej nasieniowodu.
- Potwierdzenie bezpłodności wymaga badania nasienia.
- Europejskie Towarzystwo Urologiczne (EAU) zaleca wykonanie analizy plemników w specjalistycznym laboratorium8.
- Pierwszy seminogram należy wykonać 6–18 tygodni po wazektomii. W tym okresie powinno dojść do co najmniej 20 wytrysków9.
- Większość badań wykazuje azoospermię (brak plemników) u 80% pacjentów 12 tygodni po wazektomii.
- Analizie nasienia należy poddać świeżo pobraną, nieodwirowaną spermę w ciągu godziny od wytrysku8.
- Niemniej jednak nawet potwierdzona azoospermia nie daje 100% gwarancji trwałej bezpłodności.
- W razie niepewności co do usuniętej tkanki zaleca się badanie histologiczne próbki.
- Wykrycie ruchliwych plemników 6–12 tygodni po wazektomii świadczy o rekanalizacji lub błędzie technicznym podczas operacji10.
- Wazektomię należy uznać za nieudaną, jeśli po sześciu miesiącach od operacji w badaniu nasienia nadal stwierdza się ruchliwe plemniki; należy rozważyć ponowny zabieg11.
reakcje niepożądane
- Zabieg zwykle przebiega bez komplikacji.
- Nie ma związku między wazektomią a rakiem prostaty, zaburzeniami układu sercowo-naczyniowego, apopleksją, nadciśnieniem, demencją lub rakiem jąder12.
- Tylko w rzadkich przypadkach występują problemy psychospołeczne, seksualne lub endokrynologiczne.
Przywrócenie płodności po wazektomii
- U około 2% mężczyzn poddanych wazektomii w późniejszym czasie wykonuje się wazowazostomię, często po rozwodzie i/lub w związku z chęcią posiadania dzieci.
- W USA 6–10% mężczyzn poddanych wazektomii zasięga konsultacji w związku z przywróceniem płodności13.
- W większości przypadków konsultują się mężczyźni, którzy poddali się wazektomii w młodym wieku.
- Wazowazostomia to skomplikowany zabieg mikrochirurgiczny.
- Wazowazostomia udaje się w 80–99,5% przypadków.
- Po wazowazostomii w ok. 40–80% przypadków dochodzi do zajścia w ciążę.
Informacje dla pacjentów
informacje dla pacjentów
Illustrationen
Vasektomie
Quellen
Literatur
- Schwingl PJ, Guess HA. Safety and effectiveness of vasectomy. Fertil Steril 2000; 73: 923-36. PubMed
- Benger JR, Swami SK, Gingell JC. Persistent spermatozoa after vasectomy: a survey of British urologists. Br J Urol 1995; 76: 376-9. PubMed
- Awsare NS, Krishnan J, Boustead GB, et al. Complications of vasectomy. Ann R Coll Surg Engl 2005; 87: 406-10. PubMed
- Leslie TA, Illing RO, Cranston DW, Guillebaud J. The incidence of chronic scrotal pain after vasectomy: a prospective audit. BJU Int 2007; 100: 1330-3. PubMed
- Holman CD, Wisniewski ZS, Semmens JB, et al. Population-based outcomes after 28,246 in-hospital vasectomies and 1,902 vasovasostomies in Western Australia. BJU Int 2000; 86: 1043-9. PubMed
- Cook LA, Van Vliet HAAM, Lopez LM, Pun A, Gallo MF. Vasectomy occlusion techniques for male sterilization. Cochrane Database of Systematic Reviews 2014, Issue 3. Art. No.: CD003991. DOI: 10.1002/14651858.CD003991.pub4. DOI
- Sullivan R, Legare C, Thabet M, Thimon V. Gene expression in the epididymis of normal and vasectomized men: what can we learn about human sperm maturation? J Androl Jahr 2011; 32: 686-97. PubMed
- World Health Organization, Department of Reproductive Health and Research. WHO laboratory manual for the examination and processing of human semen. Switzerland: World Health Organization, 2010. whqlibdoc.who.int
- Dohle GR, Diemer T, Kopa Z, et al. European Association of Urology guidelines on vasectomy. Eur Urol 2012; 61: 159-63. PubMed
- Labrecque M, Hays M, Chen-Mok M, et al. Frequency and patterns of early recanalization after vasectomy. BMC Urol 2006; 6: 25. PubMed
- Labrecque M, St-Hilaire K, Turcot L. Delayed vasectomy success in men with a first postvasectomy semen analysis showing motile sperm. Fertil Steril 2005; 83: 1435-41. PubMed
- Sharlip ID, Belker AM, Honig S, et al. Vasectomy: AUA guideline. J Urol 2012; 188: 2482-91. PubMed
- Pile JM, Barone MA. Demographics of vasectomy--USA and international. Urol Clin North Am 2009; 36: 295-305. PubMed
- Eisenberg ML, Lipshultz LI. Estimating the number of vasectomies performed annually in the United States: data from the National Survey of Family Growth. J Urol 2010; 184: 2068–72.
- Monoski MA, Li PS, Baum N, Goldstein M. No-scalpel, no-needle vasectomy. Urology 2006; 68: 9–14.
- Bernie AM, Osterberg EC, Stahl PJ, et al. Vasectomy reversal in humans. Spermatogenesis 2012; 2: 273-8. PubMed
- Holman CD, Wisniewski ZS, Semmens JB, et al. Population-based outcomes after 28,246 in-hospital vasectomies and 1,902 vasovasostomies in Western Australia. BJU Int 2000; 86: 1043-9. PubMed
- Rohrmann S, Paltoo DN, Platz EA, et al. Association of vasectomy and prostate cancer among men in a Maryland cohort. Cancer Causes Control 2005; 16: 1189-94. PubMed
- Smith K, Byrne, Castano JM, et al. Vasectomy and Prostate Cancer Risk in the European Prospective Investigation Into Cancer and Nutrition (EPIC). J Clin Oncol 2017 Apr 20; 35(12): 1297-1303. pmid: 28375714 PubMed
- Nayan M, Hamilton RJ, Macdonald EM, et al. Vasectomy and risk of prostate cancer: population based matched cohort study. BMJ 2016 Nov 3; 355: i5546. pmid:27811008 PubMed
- Barone MA, Nazerali H, Cortes M, et al. A prospective study of time and number of ejaculations to azoospermia after vasectomy by ligation and excision. J Urol 2003; 170: 892-6. PubMed
- Chawla A, Bowles B, Zini A. Vasectomy follow-up: clinical significance of rare nonmotile sperm in postoperative semen analysis. Urology 2004; 64: 1212-5. PubMed
Autoren
- Dirk Nonhoff, Dr. med., Facharzt für Allgemeinmedizin, Köln