Co to jest ostra białaczka szpikowa?

W tej formie nowotworu niedojrzałe komórki krwi, tzw. komórki mieloidalne, rosną i rozprzestrzeniają się w sposób niekontrolowany. Choroba zaburza wczesne, początkowe stadium tworzenia się krwi, wskutek czego komórki krwi różnych typów nie różnicują się dalej w określone typy prawidłowych krwinek, ale mnożą się w niedojrzałym stadium. Niekontrolowany wzrost komórek nowotworowych krwi powoduje zmniejszenie liczby prawidłowych, zdrowych komórek krwi, tj. białych krwinek, czerwonych krwinek i płytek krwi. Nowotwory można podzielić na różne grupy w zależności od wyglądu i właściwości biochemicznych komórek nowotworowych. Komórki ze zmianami nowotworowymi znajdują się najczęściej w szpiku kostnym i krwi.
Objawy
Objawy zwykle rozwijają się stosunkowo szybko, ale mogą też rozwijać się przez dłuższy czas. Do najczęstszych z nich należą:
- zmęczenie, które może być częściowo przypisane niedokrwistości (niske stężenie
- podatność na zakażenia z powodu mniejszej liczby zdrowych komórek odpornościowych (białych krwinek)
- krwotoki skórne i z błon śluzowych z powodu mniejszej liczby płytek krwi (trombocytów).
- ból brzucha i utrata apetytu.
Inne, rzadziej występujące objawy to problemy z ostrością widzenia lub podwójne widzenie (diplopia), wysypka, ból głowy, nudności i wymioty (z powodu podrażnienia opon mózgowych). Niektórzy pacjenci cierpią z powodu bólu kończyn dolnych i stawów.
Częstość występowania
AML najczęściej występuje u osób dorosłych. W przypadku tej choroby diagnozuje się co roku ok. 3–4 nowe przypadki na 100 000 osób. AML może wystąpić w każdym wieku, ale częściej występuje w wieku zaawansowanym (między 70. a 80. rokiem życia).
Przyczyny
Komórki nowotworowe nie mają zdolności do dojrzewania, więc nie mogą funkcjonować jak zdrowe komórki. Niekontrolowany wzrost utrudnia również powstawanie prawidłowych komórek, przez co we krwi uwidacznia się niedobór niektórych innych typów komórek: dotyczy to czerwonych krwinek (erytrocytów), płytek krwi (trombocytów) i różnych białych krwinek (leukocytów). Promieniowanie, niektóre substancje chemiczne i chemoterapie zwiększają ryzyko wystąpienia białaczki, ale u większości pacjentów przyczyna wywołująca pozostaje niewyjaśniona.
Diagnostyka
W przypadku ogólnych objawów, takich jak zmęczenie, wyczerpanie i bladość, a także oznaki krwawienia lub niewyjaśnionych zakażeń, badanie krwi może dostarczyć informacji o możliwej niedokrwistości (anemii) i innych nieprawidłowościach, które potwierdzają podejrzenie tej choroby. Wyniki bardziej szczegółowych badań próbek krwi i szpiku kostnego mogą dodatkowo wskazywać na AML.
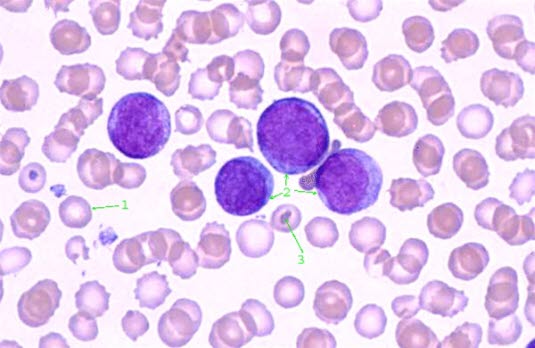
Badania krwi i szpiku kostnego są kluczowe dla ustalenia rozpoznania. Najważniejszym badaniem jest mikroskopia rozmazu krwi lub szpiku kostnego. W rozmazie krwi kropla krwi umieszczana jest na szklanej płytce. Kroplę rozprowadza się na płytce, a następnie bada mikroskopowo.
Typowym objawem jest wzrost liczby niedojrzałych komórek (blastów) (>>20%) we krwi lub szpiku kostnym. W AML badanie krwi wykazuje też czasem podwyższone stężenie kwasu moczowego. Choroba może zaburzać krzepnięcie (koagulację) krwi, co również można wykryć za pomocą specjalnych testów. W szpitalu, w znieczuleniu miejscowym, pobiera się próbkę szpiku kostnego, zwykle z tylnego grzebienia kości biodrowej. Dla lekarzy specjalizujących się w chorobach krwi (choroby hematologiczne) jest to często wykonywany zabieg o bardzo niskim ryzyku powikłań. Uzyskana w tym procesie próbka szpiku kostnego poddawana jest szczegółowemu badaniu mikroskopowemu. Duża gęstość komórek i zwiększony udział komórek niedojrzałych (blastów) są typowe dla AML.
Leczenie
Cele leczenia
Leczenie ma na celu, o ile to możliwe, wyleczenie choroby i zapobieganie nawrotom. Pierwszym etapem leczenia jest próba zniszczenia komórek nowotworowych za pomocą określonej chemioterapii w celu przywrócenia prawidłowej morfologii krwi, prawidłowego rozmieszczenia komórek w szpiku kostnym i dobrego ogólnego stanu fizycznego. Kontynuacja leczenia skupia się na zapobieganiu nawrotom choroby. W każdym przypadku stosuje się leczenie w celu złagodzenia bólu i objawów, nawet jeśli wyleczenie nie jest możliwe.
Terapia indukcyjna/chemioterapia
Leczenie rozpoczyna się od intensywnej kombinacji wysoce skutecznych leków (tzw. terapia indukcyjna, chemioterapia), która niestety czasowo hamuje wzrost prawidłowych komórek krwi w szpiku kostnym oprócz komórek nowotworowych. Aby zrekompensować niedobór krwinek, w okresie leczenia wykonuje się transfuzje krwi. Następnie zdrowe komórki szpiku kostnego się regenerują, co trwa około 2 do 3 tygodni. W tym czasie stosuje się leczenie profilaktyczne antybiotykiem, aby zapobiec zakażeniom. Po leczeniu wprowadzającym kontynuowane jest leczenie uzupełniające (terapia konsolidacyjna).
przeszczepPrzeszczep komórek macierzystych
U osób w dobrym ogólnym stanie fizycznym, u których ryzyko nawrotu choroby jest bardzo wysokie, rozważa się przeszczepienie komórek macierzystych, zwane również przeszczepem szpiku kostnego. Pewne właściwości biologiczne zmienionych chorobowo komórek szpiku kostnego również mają znaczenie w określeniu, czy jako leczenie konsolidacyjne należy rozważyć przeszczepienie komórek macierzystych, czy dalszą chemioterapię.
Dawcą szpiku kostnego jest często członek rodziny lub dawca z międzynarodowego rejestru dawców. Typ tkankowy (HLA) dawcy musi być genetycznie podobny do typu tkankowego biorcy. Przeszczep komórek macierzystych często wykonuje się w ramach wczesnego leczenia u pacjentów, u których w przeciwnym razie istniałoby prawdopodobieństwo progresji choroby. Może być również wykonywany w leczeniu nawrotów choroby. Przeszczep komórek macierzystych jest bardzo skuteczną metodą leczenia i w wielu przypadkach jedyną szansą na całkowite wyleczenie choroby. Leczenie to jest jednak również bardzo obciążające, zwłaszcza że musi być poprzedzone intensywną chemioterapią, a w niektórych przypadkach również radioterapią, wiążących się z ryzykiem powikłań, które należy dokładnie rozważyć przy podejmowaniu decyzji o terapii. Po zabiegu wymagana jest tzw. izolacja odwrotna. Osoba dotknięta chorobą przebywa w sterylnej izolatce ze specjalną filtracją powietrza przez 10 do 14 dni. Ma to zapobiec zakażeniu czynnikami chorobotwórczymi przez inne osoby w okresie, kiedy obrona immunologiczna pacjenta jest mocno osłabiona.
Planując ewentualny przeszczep komórek macierzystych, należy dokładnie rozważyć korzyści i zagrożenia.
Rokowanie
Początek choroby jest często nagły. Objawy rozwijają się zwykle w ciągu kilku tygodni, choć można też zaobserwować przedłużające się przebiegi. Szanse na wyleczenie z tej choroby są stosunkowo duże. Dotyczy to zwłaszcza osób młodszych: całkowitą remisję, czyli normalizację wyników badań krwi i szpiku kostnego, uzyskuje się u 70–80% dorosłych w wieku poniżej 60 lat.
Leczenie jest intensywne i wyniszczające;. mogMogą wystąpić powikłania, takie jak zakażenia lub krwotoki, które w rzadkich przypadkach prowadzą do stanu zagrożenia życia. Podobnie jak w przypadku innych nowotworów, również w AML psychospołeczne skutki choroby i jej leczenia mogą dodatkowo wpływać na jakość życia. Silne emocje, takie jak lęk, depresja, smutek, rozczarowanie, bezradność, bunt czy złość są całkowicie normalne. Wówczas często pomocna jest opieka osoby doświadczonej w psychoterapii osób z chorobą nowotworową (psychoonkologia). Podczas leczenia mogą wystąpić przejściowe reakcje fizyczne, takie jak utrata masy ciała, podrażnienie błon śluzowych oraz wypadanie włosów. Większość działań niepożądanych ustępuje całkowicie po zakończeniu leczenia.
Życie codzienne z ostrą białaczką szpikową
AML to poważna choroba. Ma ona wpływ nie tylko na chorych, ale także na ich bliskich ze względu na ciężkie objawy i związaną z nią sytuację zmieniającą życie. Wsparcie psychoonkologiczne jest często ważne i pomocne.
Dodatkowe informacje
- ostra białaczka szpikowa, rozpoznanie
- ostra białaczka szpikowa
Autorzy
- Thomas M. Heim, dr n. med., dziennikarz naukowy, Freiburg
- Susanne Meinrenken, dr n. med., Brema
- Lek. Kalina van der Bend, recenzent