Informacje ogólne
Definicja
- Zaburzenia przewodzenia pobudzeń z przedsionków do komór przez węzeł AV.
- W zależności od stopnia zaburzeń przewodzenia, wyróżnia się:
- Blok AV I°: w większości przypadków bezobjawowy
- Blok AV II°
- Blok AV II° typu Wenckebacha (Mobitz I): często bezobjawowy
- Blok AV II° typu Mobitz II: często objawowy
- Blok AV III°: w większości przypadków objawowy
Epidemiologia1
- Zaburzenia przewodzenia przez węzeł AV występują zarówno w zdrowym sercu, jak i u pacjentów ze strukturalną chorobą serca.
- Wzrost częstości występowania bloków AV z wiekiem
- U zdrowych osób częstość występowania bloku AV I° wynosi 0,5–2% u 20-latków i 5% u 60-latków.
- Blok AV II° typu Wenckebacha (Mobitz I) występuje u 1–2% młodych zdrowych osób, zwłaszcza podczas snu
- Blok AV II° typu Mobitza II i blok AV III rzadko występują u zdrowych osób
- obserwowane są głównie u pacjentów ze strukturalną chorobą serca, dostępnych jest niewiele danych epidemiologicznych.
Etiologia i patogeneza
Etiologia — możliwe przyczyny bloków AV
- Przyczyny wewnętrzne
- zmiany degeneracyjne
- niedokrwienie mięśnia sercowego (ostry zespół wieńcowy, przewlekły zespół wieńcowy)
- zabiegi kardiologii interwencyjnej (np. TAVI = Transcatheter Aortic Valve Implantation, TASH = Transcoronary Ablation of Septal Hypertrophy).
- interwencje kardiochirurgiczne
- zakażenia, m.i. zapalenie mięśnia sercowego, zapalenie wsierdzia, zajęcie serca w boreliozie
- kardiomiopatie
- choroby reumatologiczne
- choroby naciekowe z zajęciem serca: amyloidoza, sarkoidoza, hemochromatoza
- wrodzony blok AV, wady wrodzone serca
- dystrofia miotoniczna
- Przyczyny zewnętrzne
- wagotonia sportowa
- odruch wazowagalny
- leki
- kokaina
- zaburzenia elektrolitowe
- niedoczynność tarczycy
- przyczyny neurologiczne: podwyższone ciśnienie śródczaszkowe
- zespół obturacyjnego bezdechu sennego (OSAS — obstructive sleep apnea syndrome)
Patofizjologia
- Zaburzenia przewodzenia przez węzeł AV mogą:
- występować przejściowo, napadowo lub stale.
- być objawowe lub bezobjawowe.
- Blok AV I° jest zwykle bezobjawowy.
- jeśli odstęp PQ jest bardzo długi, mogą występować objawy podobne do zespołu stymulatorowego
- Skurcz przedsionka przy wciąż zamkniętych zastawkach przedsionkowo-komorowych, jest nieprzyjemnie odczuwalny przez pacjenta.
- występuje pogorszenie hemodynamiki związane z obniżeniem rzutu serca
- Blok AV II° typu Wenckebacha charakteryzuje się nieregularnym tętnem, zwykle nieistotny hemodynamicznie
- Bloki AV wyższego stopnia (blok AV II° typu Mobitz II, blok AV III°) prowadzą zwykle do bradykardii, niedociśnienia i omdleń.
- Zespoły Morganiego-Adamsa-Stokesa (MAS)
- utrata przytomności, ewentualnie z napadem drgawek z wtónie do niedotlenienia mózgu
- dłuższa pauza przed podjęciu działania przez ośrodki rytmu zastępczego w komorach przy bloku AV III
- nagły zgon sercowy przy braku rytmu zastępczego komór, zwłaszcza przy dystalnej lokalizacji bloku
Czynniki predysponujące
- Leki
- przyjmowanie leków m.in. digoksyna, niedihydropirydynowe blokery kanału wapniowego, beta-adrenolityki, leki antyarytmiczne
ICD-10
- I44 Blok przedsionkowo-komorowy i lewej odnogi pęczka Hisa
- I44.0 Blok przedsionkowo-komorowy pierwszego stopnia
- I44.1 Blok przedsionkowo-komorowy drugiego stopnia
- I44.2 Blok przedsionkowo-komorowy trzeciego stopnia
- I44.3 Inne i nieokreślone bloki przedsionkowo-komorowe
- I44.4 Blok przedniej gałęzi lewej odnogi pęczka Hisa
- I44.5 Blok tylnej gałęzi lewej odnogi pęczka Hisa
- I44.6 Inny i nieokreślony blok gałęzi pęczka Hisa
- I44.7 Blok lewej odnogi pęczka Hisa, nieokreślony
- I45 Inne zaburzenia przewodzenia
- I45.0 Blok prawej odnogi pęczka Hisa
- I45.1 Inne i nieokreślone bloki prawej odnogi pęczka Hisa
- I45.2 Blok dwuwiązkowy
- I45.3 Blok trójwiązkowy
- I45.4 Nieokreślony blok wewnątrzkomorowy
- I45.5 Inny określony blok serca
- (I45.6 Zespół preekscytacji)
- I45.8 Inne określone zaburzenia przewodnictwa
- I45.9 Zaburzenia przewodnictwa, nieokreślone
- I49 Inne zaburzenia rytmu serca
- I49.5 Zespół chorej zatoki
Diagnostyka
Kryteria diagnostyczne2
- Diagnoza na podstawie odchyleń w badaniu EKG lub Holter EKG - zobacz też artykuły:
Blok AV I°:
- Wydłużony odstęp PQ, wynoszący powyżej 200 ms
- Zespół QRS po każdej fali P
- Uwaga: Jeśli odstęp PQ jest bardzo długi, załamek P może być ukryty w poprzedzającym go załamku T!
Blok AV I°:
Blok AV II°
- Nie każda fala P ulega przewodzeniu do komór.
- Istnieją dwie formy bloku AV II°:
Blok AV II° typu Wenckebacha (Mobitz I):
- Wydłużanie odstępu PQ z każdym cyklem, aż do "wypadnięcia" zespółu QRS.
- Tętno nieregularne, często bradykardia
Blok AV II stopnia typu Wenckebacha
Blok AV II° typu Mobitz II:
- Tylko co 2. lub co 3. załamek P (pobudzenie przedsionka) jest przewiedziony do komór
- najczęściej przewodzenie 2:1 lub 3:1
- ale może to być inna liczba
- Tętno regularne, bradykardia
- nieregularne tętno jest możliwe w przypadku zmiennego bloku przewodzenia np. między przewodzeniem 2:1 a 3:1
- W przypadku bloku AV II° typu Mobitz II jest większe ryzyko progresji do bloku AV III° niż w przypadku bloku typu Wenckebacha.
- zwłaszcza przy dystalnej lokalizacji bloku, z poszerzonymi zespołami QRS
Blok AV II stopnia typu Mobitz II
Blok AV III°
- Pobudzenie z przedsionków (fala P) nie jest przewiedzione do komór.
- Brak wziązku między czynością przedsionków i komór (dysocjacja AV).
- Tętno regularne, bradykardia
- rytm zastępczy komorowy: tętno często 30-45/min
- w przypadku bloku proksymalnego wąskie zespoły komorowe i tendencja do szybszego rytmu zastępczego
- w przypadku bloku dystalnego (pęczek Hisa lub jego gałęzie) wolniejszy rytm zastępczy z poszerzonymi zespołami komorowymi
- im bardziej dystalny blok, tym gorsze rokowanie
- Występowanie jednoczasowo migotania przedsionków z regularnym rytmem komór wskazuje na blok całkowity (bloku AV III°)
Diagnostyka różnicowa przy bradykardii
Wywiad lekarski
Objawy
- Ewentualnie kołatania serca
- Obniżenie wydolności fizycznej
- Duszność
- Zawroty głowy
- Zaburzenia poznawcze
- Omdlenia
Inna historia medyczna
- Choroba serca
- Leki (m.in. beta-adrenolityki, niedihydropirydynowe blokery kanału wapniowego- werapamil i diltiazem-, digoksyna, leki antyarytmiczne).
- Niedoczynność tarczycy
- Ukąszenie kleszcza (Borelioza)
- Niewydolność nerek (z powodu hiperkaliemii)
- Choroby reumatologiczne
- Choroby naciekowe z zajęciem serca (Sarkoidoza, Amyloidoza, Hemochromatoza)
Badanie przedmiotowe
- Wolne tętno (przede wszystkim Blok AV II° i III°)
- Tętno może być regularne lub nieregularne.
- Może wystąpić pulsowanie żył szyjnych w przypadku migotania przedsionków
- Możliwe niedociśnienie
Badania uzupełniające w praktyce lekarza rodzinnego
- EKG
- Zobacz też artykuł EKG: Lista kontrolna, EKG: Zmiany w załamku P, zespole QRS i odcinku ST-T, EKG: Rytm i zaburzenia rytmu
- Badania laboratoryjne
- Elektrolity: Na, K, w razie potrzeby Ca
- Ocena funkcji nerek: Mocznik, Kreatynina, eGFR
- Ocena funkcji tarczycy: TSH
- w razie potrzeby poziom digoksyny u pacjentów nią leczonych
Diagnostyka specjalistyczna
- Badania laboratoryjne
- w razie potrzeby poziom digoksyny u pacjentów nią leczonych
- Monitorowanie rytmu
- badanie Holtera EKG (24-godz. zapis EKG, ewentualnie dłuższe okresy rejestracji do 7 dni)
- Bloki AV mogą mieć charakter napadowy.
- Spoczynkowe EKG może więc nie być wystarczające do postawienia rozpoznania
- zewnętrzny rejestrator pętlowy
- wszczepialny rejestrator pętlowy
- Echokardiografia
- EKG wysiłkowe
- Rzadko wskazane jest wykonanie badania elektrofizjologicznego (EPS)
- niska czułość i specyficzność3
- Ewentualnie koronarografia jeśli podejrzewa się blok AV związany z niedokrwieniem.
Monitorowanie EKG w zależności od objawów4
- Objawy codziennie
- 24-godz.Holter EKG
- Objawy co 2–3 dni
- zapis EKG metodą Holtera przez 48 do 72 godzin
- Objawy co tydzień
- 7-dniowy zapis EKG metodą Holtera, zewnętrzny rejestrator pętlowy
- Objawy co miesiąc
- zewnętrzny rejestrator pętlowy
- Rzadziej niż 1 raz na miesiąc
- wszczepialny rejestrator pętlowy
Wskazania do skierowania do specjalisty
- Wyjaśnienie wskazań do stymulacji serca
- w przypadku objawowej bradykardii
- w przypadku bloku AV II° typu Mobitz II lub bloku AV III°.
Terapia
Cele terapii
- Zapobieganie nagłej śmierci sercowej
- Zgon w przypadku bloku AV (oprócz niewydolności serca z powodu niskiego rzutu serca) spowodowany przez:4
- przedłużoną asystolię
- tachyarytmię komorową, wyzwalaną bradykardią
- Zapobieganie omdleniom5
- Zapobieganie innym objawom związanym z bradykardią
Ogólne informacje o terapii
- Przed wskazaniem do implantacji PM należy najpierw ocenić inne możliwości leczenia bloku AV.
- odstawienie lub zmniejszenie dawki leków, powodujących bradykardię
- eliminacja zaburzeń elektrolitowych
- leczenie powodującego blok niedokrwienia mięśnia sercowego za pomocą interwencji wieńcowej
- Ostatecznie leczenie poprzez wszczepienie układu stymulującego serce
Implantacja stałego stymulatora serca
- Patrz także artykuł Terapia z użyciem stymulatora serca.
Zalecenia odnośnie implantacji układu stymulującego serca wg ESC (Europejskiego Towarzystwa Kardiologicznego)4
Wskazania
- Stymulacja serca jest wskazana u pacjentów z rytmem zatokowym z utrwalonym lub napadowym blokiem AV III° lub blokiem AV II° typu Mobitz II, podwęzłowym 2:1 lub blokiem AV wysokiego stopnia, bez względu na objawy.
- Stymulacja serca jest wskazana u pacjentów z arytmią przedsionkową (głównie migotanie przedsionków) i utrwalonym lub napadowym blokiem AV trzeciego lub wysokiego stopnia, niezależnie od objawów.
- Należy rozważyć wszczepienie stymulatora serca u pacjentów z blokiem AV II° typu Wenckebacha (Mobitz I), jeśli jest on objawowy lub w badaniu EPS jest zlokalizowany wewnątrz lub poniżej pęczka Hisa.
- Stymulacje serca należy rozważyć u pacjentów z utrzymującymi się objawami podobnymi do zespołu stymulatorowego, które są przekonywująco związane z blokiem AV I° (PQ > 0,3 s).
- Nie zaleca się stymulacji serca u pacjentów z blokiem AV spowodowanymi przejściowymi przyczynami, które można leczyć lub którym można zapobiegać.
Rodzaj stymulacji
- U pacjentów z blokiem AV preferowaną metodą stymulacji powinno być DDD, w celu uniknięcia zespołu stymulatorowego i poprawy jakość życia.
Farmakoterapia
- Generalnie tylko w ramach terapii ratunkowej w przypadku objawowej bradykardii, istotnej hemodynamicznie
- Atropina dożylnie (0,5–1,0 mg) co 2–5 min do maks. 3 mg
- Nie podawać w przypadku rytmu zastępczego z szerokimi zespołami QRS (ryzyko bradykardii paradoksalnej)
- Adrenalina dożylnie (0,02–0,1 mg), jeśli atropina nie daje wystarczającego efektu, w razie potrzeby powtórzyć podanie.
Tymczasowa stymulacja serca w przypadku bloku AV
- Wskazania
- ostry zawał serca z blokiem AV III° lub blokiem AV II° typu Mobitz II, aż do ustąpienia bloku AV po rewaskularyzacji
- objawowa bradykardia o nieodwracalnej przyczynie, w oczekiwaniu na implantację stałego układu
Przebieg, powikłania i rokowanie
Powikłania
W kontekście bloku AV
- Rozwój niewydolności serca
- Omdlenia i urazy związane z upadkiem
- Asystolia i śmierć
Podczas i po implantacji rozrusznika serca
- krwawienia
- Odma opłucnowa
- Perforacja elektrody
- Tamponada serca (wysięk w osierdziu)
- Przemieszczenie elektrody
- Uszkodzenie elektrody
- Zakażenie loży stymulatora
- Zapalenie wsierdzia
Przebieg i rokowanie
- Rokowanie zależy od choroby podstawowej i stopnia bloku AV.
- Blok AV I° i blok AV II° typu Wenckebacha (Mobitz I) ma znacznie lepsze rokowanie w porównaniu z blokami AV wyższego stopnia
- Blok AV I°
- Implantacja stymulatora serca jest wskazana tylko w przypadku objawów wyraźnie związanych z blokiem.
- Wieloletnie obserwacje wskazują, że blok AV I° ma również znaczenie prognostyczne w związku z:6-7
- dwukrotnie wyższym ryzykiem wystąpienia w przyszłości migotania przedsionków
- zwiększonym ryzykiem progresji do bloku AV wyższego stopnia
- trzykrotnie zwiększonym ryzykiem implantacji stymulatora serca w przyszłości
- nieznacznie zwiększoną śmiertelnością
- Przy bloku AV II° typu Mobitz II w dalszej obserwacji często rozwija się blok AV III°.
Dalsze postępowanie
- Po implantacji stymulatora serca konieczna jest regularna obserwacja przez:
- punkt kontroli urządzeń wszczepialnych (kontroli stymulatora) lub
- poradnię kardiologiczną.
- Kontrole stymulatora serca są przeprowadzane:
- po wszczepieniu w ośrodku
- 3–6 miesięcy po wszczepieniu w celu optymalizacji parametrów stymulacji
- następnie co 6–12 miesięcy
- krótsze przerwy, gdy zbliża się wyczerpanie baterii
- pozaplanowe kontrole w przypadku potrzeby
Ilustracje
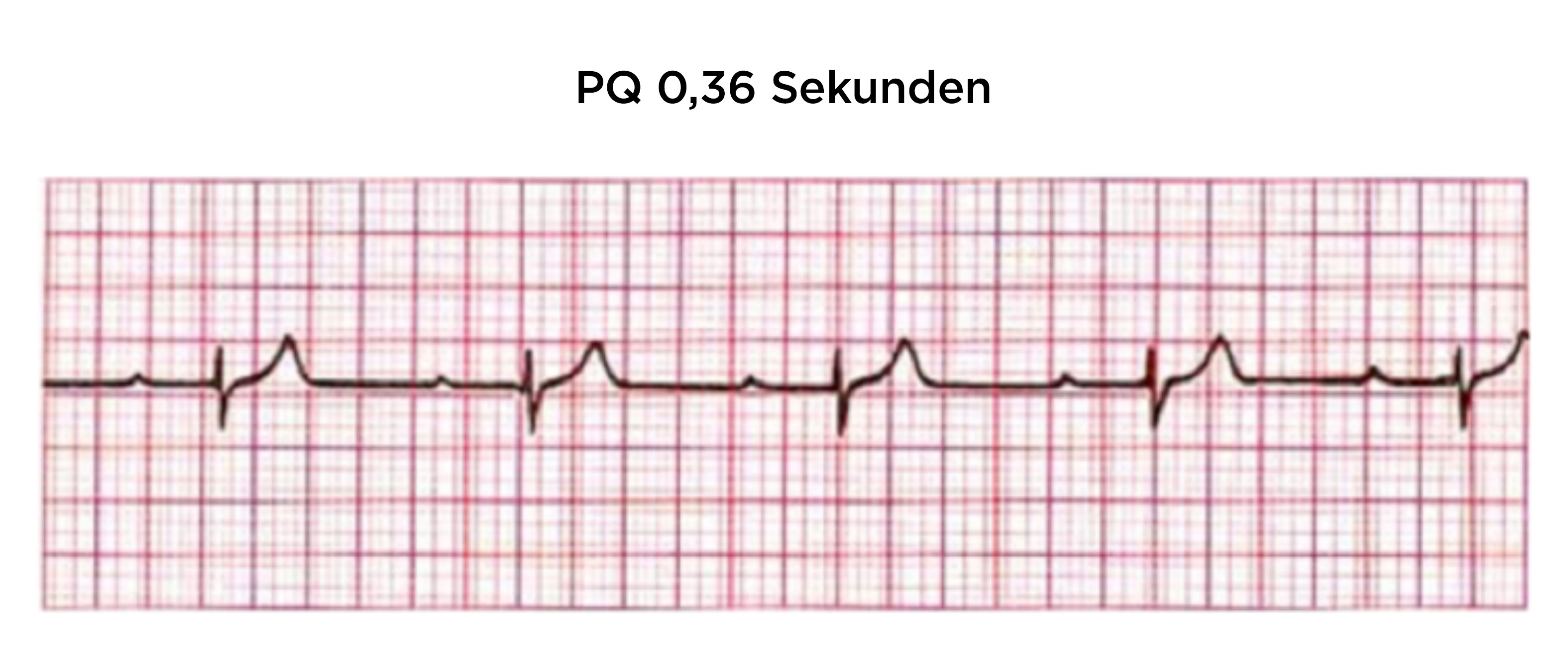
Blok AV I stopnia
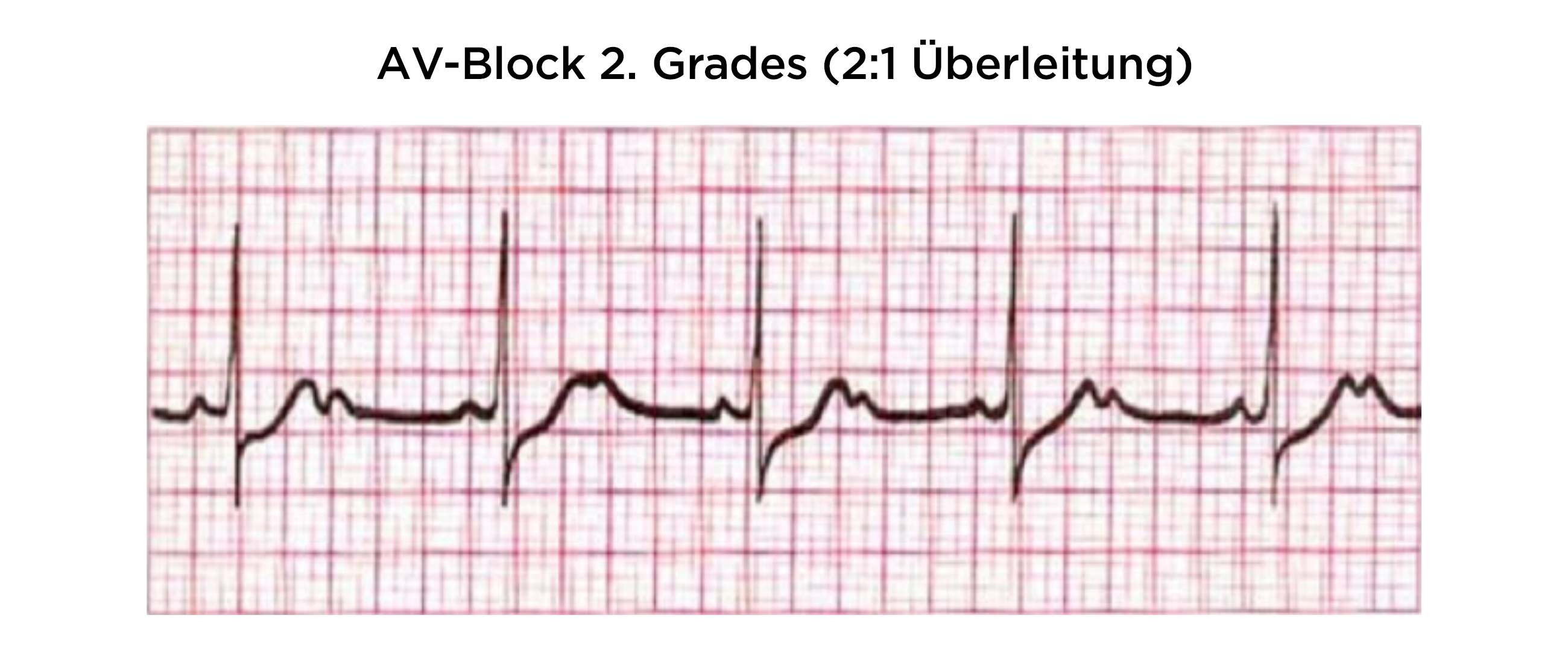
Blok AV II stopnia typu Mobitza
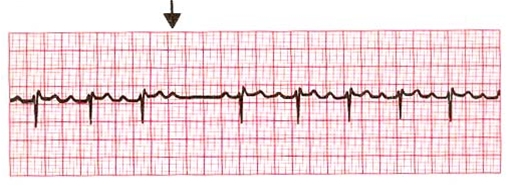
Blok AV II stopnia typu Wenckebacha
Źródła
Wytyczne
- European Society of Cardiology: Guidelines on cardiac pacing and cardiac resynchronization therapy. Stand 2021. escardio.org
- European Society of Cardiology. Guidelines for the diagnosis and management of syncope. Stand 2018. escardio.org
- Baranowski R., Wojciechowski D., Kozłowski D. et al. Kompendium zasad wykonywania i opisywania elektrokardiogramu spoczynkowego. Kryteria diagnostyczne opisu rytmu, osi elektrycznej serca, woltażu zespołów QRS, zaburzeń automatyzmu i przewodzenia. Kardiol Pol 2016;74(5):493-500.
- Baranowski A., Bieganowska K., Dariusz Kozłowski D., et al. Zalecenia dotyczące stosowania rozpoznań elektrokardiograficznych : Dokument opracowany przez Grupę Roboczą powołaną przez Zarząd Sekcji Elektrokardiologii Nieinwazyjnej i Telemedycyny Polskiego Towarzystwa Kardiologicznego/ red. R. Baranowski, D. Wojciechowski. Kardiol. Pol. 2010; 68 (supl. IV): S333-S389.
Piśmiennictwo
- Sandesara C.M. Atrioventricular Block. Medscape, updated Jul 13. 2022. Accessed 02.05.2023. emedicine.medscape.com
- Baranowski A., Bieganowska K., Dariusz Kozłowski D., et al. Zalecenia dotyczące stosowania rozpoznań elektrokardiograficznych : Dokument opracowany przez Grupę Roboczą powołaną przez Zarząd Sekcji Elektrokardiologii Nieinwazyjnej i Telemedycyny Polskiego Towarzystwa Kardiologicznego/ red. R. Baranowski, D. Wojciechowski. Kardiol. Pol. 2010; 68 (supl. IV): S333-S389. journals.viamedica.pl
- Moya A, Sutton R, Ammirati F, et al. The Task Force for the Diagnosis and Management of Syncope of the European Society of Cardiology (ESC). Guidelines for the diagnosis and management of syncope (version 2009). Eur Heart J 2009; 30: 2631-2671. doi:10.1093/eurheartj/ehp298 DOI
- European Society of Cardiology. Guidelines on cardiac pacing and cardiac resynchronization therapy. Stand 2021. www.escardio.org
- European Society of Cardiology. Guidelines for the diagnosis and management of syncope. Stand 2018. www.escardio.org
- Cheng S, Keyes MJ, Larson MG. Long-term outcomes in individuals with prolonged PR interval or first-degree atrioventricular block. JAMA 2009; 301: 2571-7. pubmed.ncbi.nlm.nih.gov
- Lewalter T, Pürerfellner H, Ungar A, et al. First-degree AV block—a benign entity? Insertable cardiac monitor in patients with 1st-degree AV block reveals presence or progression to higher grade block or bradycardia requiring pacemaker implant. J Interv Card Electrophysiol 2019; 52: 303-306. doi:10.1007/s10840-018-0439-7 DOI
Autorzy
- Martyna Zaleska, lekarz, w trakcie specjalizacji z kardiologii