Informacje ogólne
Definicja
- Zespół Raynauda (także objaw Raynauda) opisuje przejściowe zblednięcie
kończynskóry (kurcz naczyń) i następującą po nim zmianę koloru naniebieskisiny (cyjanoza) i/lub czerwony (wazodylatacja).1-2 - Najczęściej dotknięte zmianami są palce rąk lub nóg, rzadko inne części ciała (np. nos, uszy).
- Rozróżnia się pierwotny i wtórny zespół Raynauda.3
- pierwotny zespół Raynauda (bez choroby podstawowej)
- wtórny zespół Raynauda (w przebiegu choroby podstawowej)
- Zespół Raynauda został nazwany od nazwiska Maurice'a Raynauda, który opisał go po raz pierwszy (XIX wiek).4
Epidemiologia
- Na całym świecie problem ten dotyczy 3–5% populacji.5
- większa częstość występowania w regionach o chłodniejszym klimacie, w Europie Środkowej
ok.około 5–10 - Pierwotny zespół Raynauda
- U kobiet występuje częściej niż u mężczyzn (według różnych danych od 4 do 9 razy częściej).4-5
- Pierwsze objawy pojawiają się
zwykletypowo między 15. a 45. rokiem życia. - Wtórny zespół Raynauda
- częstotliwość
ok.około 10–20% wszystkich przypadków choroby - 80–90% pacjentów dotkniętych twardziną (scleroderma) prezentuje ten zespół.1
Etiologia i patogeneza
Pierwotny zespół Raynauda
- Etiologia4
4 - w dużej mierze nieznana
- W etiologii zakłada się komponent (poli-)genetyczny.
- Patogeneza4
4 - odwracalny skurcz naczyń
zzebladościązblednięciem,sinicązasinieniem i/lub zaczerwienieniem - Wazokonstrykcja jest fizjologiczną odpowiedzią na zimno lub stres emocjonalny.
- W zespole Raynauda ta reakcja jest patologicznie nasilona.
- przyczyny
- zmiany czynnościowe w ścianie naczynia i/lub jego unerwieniu
- zwiększone stężenie krążących substancji przekaźnikowych
- zmiany w ścianie naczyń i unerwieniu
- równowaga między wazodylatacją a wazokonstrykcją zaburzona w kierunku wazokonstrykcji
- zmniejszona wazodylatacja spowodowana zmniejszonym wytwarzaniem przez śródbłonek substancji rozszerzających naczynia (np. NO) oraz zmniejszoną aktywnością komórek mięśni gładkich ściany naczynia
- zwiększona produkcja substancji przekaźnikowych (zwłaszcza wazokonstryktorów)
- peptyd związany z genem kalcytoniny (
CGRP,calcitonin gene-related peptide - CGRP) - substancja P
- neurokinina A
- wazoaktywny peptyd jelitowy (
VIP,vasoactive intestinal peptide - VIP) - endotelina
- Z definicji pierwotny zespół Raynauda nie wiąże się z nieodwracalnym uszkodzeniem tkanek w wyniku niedokrwienia.
Wtórny zespół Raynauda
- Etiologia4:
- kolagenozy i inne choroby reumatologiczne
- twardzina układowa (systemic sclerosis) (u ok. 80–90% pacjentów ze sklerodermią występuje zespół Raynauda)1-2
- toczeń rumieniowaty układowy
- zespół Sjögrena
- mieszana choroba tkanki łącznej (zespół Sharpa)
- reumatoidalne zapalenie stawów
- inne choroby podstawowe
- zakrzepowo-zarostowe zapalenie naczyń
- miażdżyca
- zapalenie naczyń
- zapalenie mięśni
- białaczki
- paraproteinemia
- krioglobulinemia
- choroby mieloproliferacyjne (czerwienica prawdziwa, nadpłytkowość)
- zespół cieśni nadgarstka
- leki, narkotyki i toksyny
- beta-blokery (szczególnie nieselektywne)
- metotreksat
- klonidyna
ergotaminaalkaloidy sporyszu- cytostatyki - winkrystyna, bleomycyna, cisplatyna
interferonyinterferon alfa i beta- katecholaminy
- kokaina, amfetamina i pochodne
chlorekdoustnewinyluśrodki antykoncepcyjne- nikotyna
- inne czynniki zewnętrzne
- wibracje rąk (np. od młota pneumatycznego)
- mechaniczny ucisk naczyń krwionośnych (np. również zespół górnego otworu klatki piersiowej)
- skutki zimna/odmrożenia
- uraz
- Patogeneza4
- Patomechanizm wtórnego zespołu Raynauda jest lepiej poznany niż pierwotnego zespołu Raynauda.
- odwracalny skurcz naczyń
zzebladościązblednięciem,sinicązasinieniem, zaczerwienieniem, a w przypadku postaci wtórnej — częściowo nieodwracalnym uszkodzeniem tkanek - Zmiany strukturalne w małych naczyniach w twardzinie (np. rozrost błony wewnętrznej, uszkodzenia naczyń włosowatych) są cechą odróżniającą od pierwotnego zespołu Raynauda.
- Uszkodzenia ściany naczynia (śródbłonka) prowadzą do zmniejszenia produkcji substancji rozszerzających naczynia (np. NO).
- Czynniki wewnątrznaczyniowe (np. nadlepkość i aktywacja płytek krwi w
makroglonbulinemiimakroglobulinemii Waldenströma) mogą również prowadzić do wtórnego zespołu Raynauda.
ICD-10
- I73.0 Zespół Raynauda
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie pierwotnego zespołu Raynauda opiera się na typowym
wywiadziebadaniulekarskimpodmiotowym ibadaniustwierdzeniuklinicznymfizykalnych objawów klinicznych. - Jeśli występują objawy wtórnego zespołu Raynauda lub objawy są nietypowe, konieczna jest dalsza diagnostyka.
Diagnostyka różnicowa
- Fizjologiczna reakcja na zimno
- Akrocyjanoza
- Odmrożenia (odmroziny)
- Bolesny rumień kończyn
- Krioglobulinemia
- Sinica siateczkowata (przy zespole antyfosfolipidowym)
- Zespół cieśni nadgarstka
- Zespół podkradania tętnicy podobojczykowej
- Zespół górnego otworu klatki piersiowej
- Zakrzepowo-zarostowe zapalenie naczyń
- Wtórny zespół Raynauda w chorobach podstawowych
- twardzina układowa
- reumatoidalne zapalenie stawów
- toczeń rumieniowaty układowy
- mieszana choroba tkanki łącznej (zespół Sharpa)
- zakrzepowo-zarostowe zapalenie naczyń
Wywiad lekarski
Dolegliwości4
EpizodycznaNastępującezmianapo sobie epizody zmiany koloru kończyny- faza niedokrwienia:
bladośćzblednięcie,sinicazasinienie - faza przekrwienia: zaczerwienienie
- Niekoniecznie muszą wystąpić wszystkie etapy epizodu (do diagnozy wymagane są 2/3).
- Umiejscowienie
- palce rąk (często)
- palce nóg
- uszy, nos lub brodawki sutkowe (rzadko)6
- Częstotliwość i czas trwania epizodów są bardzo różne u poszczególnych osób.
- czas trwania zazwyczaj od kilku minut do kilku godzin
- Objawy towarzyszące
- zaburzenia czucia (dyzestezje)
- bó
lel - Poza epizodami pomocna w postawieniu rozpoznania może być dokumentacja fotograficzna wykonana przez pacjentów.
- Objawy B (gorączka, nocne poty, utrata masy ciała)
mogąorazwskazywanagłe pojawienie się objawu w późnym wieku może sugerowaćnaobjawrzadkiRaynauda jako objaw paraneoplastycznyzespół akralny.
Czynniki wywołujące i przyczyny4
- Czynniki wywołujące
- zimno
- stres i
obciążenie emocjonalneemocje bardzoBardzo rzadko występowaniepuje bez czynnika wyzwalającego (zwłaszcza w przypadku pierwotnego zespołu Raynauda).- Przyczyny
wcześniejszeprzebyte choroby (np. nowotworowe)- przyjmowane leki (np. beta-blokery)
- czynniki zawodowe (drganie mechaniczne - choroba wibracyjna)
- wywiad rodzinny (zespół Raynauda, kolagenozy)
Dziennik Raynauda
DoNarzędzie do oceny subiektywnego pogorszeniazdrowiaobjawów; notatki wykonuje pacjent.- Rejestrowanie częstotliwości, czasu trwania i intensywności
napadepizodów w określonym czasie - Przydatny w momencie rozpoznania oraz przed terapią i po jej rozpoczęciu
Badanie przedmiotowe
Zespół
- W
RaynaudaKlinicznieczasieprawidłowe wyniki badań pomimiędzynapadamiepizodamipierwotnegoobjawówzespo- klinicznie nie ma nieprawidłuowościRaynauda- w badaniu.
- Ogólne badanie przedmiotowe z uwzględnieniem ewentualnych objawów kolagenozy, zwłaszcza twardziny układowej4
- zmiany skórne
opuchliznaobrzęk, stwardnienie, zanik- hiperpigmentacja
teleangiektazjateleangiektazje- zwapnienia (wapnica skóry)
- owrzodzenia skóry na opuszkach palców
- utrzymujące się
niedokrwieniesine zabarwienie palców (akrocyjanoza) spuchniobrzęknięte lub stwardniałe palce („puchnące palce” lubsklerodaktylia)- Sprawdzenie obecności tętna na kończynach
- Porównanie ciśnienia tętniczego po obu stronach
- Badanie czynności tętnic ręki (test Allena)
- ucisk tętnicy łokciowej i promieniowej jednej ręki ze zblednięciem
- naprzemienne puszczanie ucisku na naczynie i badanie reakcji skóry
- przy prawidłowym różowym zabarwieniu skóry w każdym przypadku po zwolnieniu ucisku — w normie (wynik negatywny)
- Opóźnione lub nieobecne pojawienie się róż
oweowegozabarwieniezabarwienia skóry wskazuje na niedostatecznyprzeppowrót ukrwienia a zatem upośledzony dopływ krwidow odpowiedniej tętnicy ręki.
Badania uzupełniające w praktyce lekarza rodzinnego
- Nie są konieczne w przypadku pierwotnego zespołu Raynauda
- W przypadku niepewności co do ewentualnego występowania wtórnego zespołu Raynauda, konieczne może być skierowanie do innego specjalisty - najczęściej reumatologa lub dalsza diagnostyka.
- Diagnostyka laboratoryjna
- morfologia krwi, CRP, OB, parametry
nerkowefunkcji nerek i ewentualnie próby wątrobowe oznaczenieOznaczenie autoprzeciwciał - z reguły diagnostyka specjalistyczna nie jest dostępna w podstawowej opiece zdrowotnej.
Diagnostyka specjalistyczna
- Uzupełniająca diagnostyka laboratoryjna, w szczególności oznaczanie przeciwciał4
- badanie przesiewowe w kierunku kolagenoz: przeciwciała przeciwjądrowe (ANA)
- ewentualnie oznaczenie innych przeciwciał, np. przeciwciała ENA - przeciw rozpuszczalnym antygenom jądrowym (przeciwciała przeciw topoizomerazie, przeciwciała przeciw centromerom w twardzinie układowej; przeciwciała ds-DNA w toczniu rumieniowatym; autoprzeciwciała Ro lub La w zespole Sjögrena)
- Mikroskopia kapilarna wału paznokciowego (kapilaroskopia)4
- oznaczenie gęstości naczyń włosowatych oraz
pomiarówocena pętli naczyniowych wału paznokciowego - Pozwala na wczesne rozpoznanie kolagenozy.
- np. na podstawie zmniejszonej gęstości naczyń/
mikrowynaczemikrowynaczynień, pętli rozgałęzionych lub dezorganizacji ułożenia pętli7 zwykleZwykle badanie wykonuje się tylko w ośrodkach specjalistycznychwW razie potrzeby dalsza diagnostykanaczyniowaangiologiczna, np. za pomocą ultrasonografii dopplerowskiej z kolorowym Dopplerem lub angiografii.8- W przypadku jednostronnych objawów konieczna może być dalsza diagnostyka w kierunku zespołu górnego otworu klatki piersiowej (
TOS,thoracic outlet syndrome - TOS), np. poprzez wykonanie zdjęcia rentgenowskiego.
Wskazania do skierowania do specjalisty
- Większość pacjentów z pierwotnym zespołem Raynauda może być leczona przez lekarza rodzinnego, ale powinni być skierowani do innych specjalistów, jeśli istnieje niepewność co do rozpoznania lub jeśli podejrzewa się zespół wtórny.
- Skierowanie do reumatologa w przypadku podejrzenia kolagenozy lub zapalenia naczyń8
TerapiaLeczenie
Cele terapiileczenia
- Unikanie
atakczynników(powodujących wystąpienie epizodów objawów) - Łagodzenie dolegliwości (np. bólu)
- We wtórnym zespole Raynauda należy leczyć chorobę podstawową.
Ogólne informacje o terapiileczeniu
- Większość pacjentów z pierwotnym objawem Raynauda nie wymaga specyficznego leczenia.
ŚrodkiDziałaniaogólneprofilaktyczne9- ochrona palców rąk i nóg przed zimnem i wiatrem
- np. rękawice, ogrzewane rękawice, ogrzewacze do rąk
- unikanie znanych sytuacji wyzwalających (np. stresu)
. - zmiana leku wywołującego objawy (np. beta-blokera)
. - abstynencja nikotynowa10
- Zalecenia dla kobiet z bolesnym zwężeniem naczyń krwionośnych w brodawkach sutkowych6
- karmienie piersią w ciepłej temperaturze otoczenia, odpowiednia odzież (zwężenie naczyń krwionośnych w brodawce sutkowej występuje zwłaszcza podczas karmienia piersią, gdy niemowlę puszcza brodawkę)
- unikanie substancji obkurczających naczynia krwionośne, takich jak nikotyna i kofeina
- ogrzewanie brodawek sutkowych przy wystąpieniu objawów
- We wtórnym objawie Raynauda pierwszym krokiem jest leczenie choroby podstawowej lub przyczyny.
TerapieMetody nielekoweniefarmakologiczne
OgólnieWystępują ograniczone dowody na skutecznośćLeczenielaseremtychniskoenergetycznymzmniejszeniemetod. Badanoczęstotliwoskutecznościćatakówlaseroterapii,wtechnikkontrolowanymrelaksacyjnych,badaniuprąduklinicznymgalwanicznegozorazmałą liczbą przypadkówTechniki relaksacyjne i biofeedbackpsychoterapii.11badania najczęściej w mniejszych grupachw metaanalizie brak rekomendacji opartej na dowodach z powodu braku grup kontrolnych w badaniachZastosowanie prądu galwanicznegoefekt terapeutyczny w jednym badaniu hiszpańskimPsychoterapeutyczne podejścia do terapiimają sens w przypadku współwystępowania zaburzeń psychicznych (zaburzenia nastroju,lęk)
Farmakoterapia
- Dostępne leczenie farmakologiczne ma
ograniczoneograniczoną skuteczność działanie terapeutyczneania i często niską jakość dowodów. StosowaćtylkoWwzespoleprzypadkupierwotnymsilnegoniedyskomfortustosujepsychicznegosięileczeniabraku poprawy po zastosowaniu środków ogólnychfarmakologicznego.- Antagoniści wapnia (pochodne dihydropirydyny)12-13
- Zgodnie z metaanalizą Cochrane, randomizowane badania kontrolowane wykazały skuteczność tych leków w zakresie częstotliwości, czasu trwania i
ciężkonasilenia dolegliwościataków, a także bólu i powikłań.13 - amlodypina 5-
10mg/20mg na dobę, zaczynając od małej dawki 2,5 mg1x1 raz dziennie14- stopniowe zwiększanie dawki
wgw zależności od potrzeby i tolerancji - częste działania niepożądane, np. niedociśnienie, obrzęki
- stopniowe zwiększanie dawki
- Inhibitory fosfodiesterazy typu 5 (sildenafil, tadalafil, wardenafil)15-16
- brak dowodów w leczeniu pierwotnego zespołu Raynauda
niezatwierdzonebrakw Niemczechrejestracji do leczenia zespołu Raynauda- według metaanalizy pozytywne efekty w twardzinie układowej i wtórnym zespole Raynauda16
- zalecane w wytycznych europejskich dotyczących wtórnego zespołu Raynauda w przebiegu twardziny układowej z wysokim ryzykiem wystąpienia owrzodzeń palców17
- działania niepożądane: niedociśnienie, ból głowy, zaburzenia widzenia, ból w klatce piersiowej, dyspepsja, przekrwienie nosa
lekiLeki o jedynie ograniczonych dowodach skuteczności12- losartan (antagonista AT1)3
fluoksetyna (SSRI)- iloprost (prostaglandyna)18
- nitrogliceryna miejscowo19
- bosentan (antagonista receptora endoteliny)20
wstrzyknięcietoksynabotoksubotulinowa21riociguatrozpuszczalnyUstymulator cyklazy guanylowejobecnie testowanypacjentówbadaniachzklinicznychniedokrwieniem stosowany jest również kwas acetylosalicylowy, heparyna drobnocząsteczkowa i długodziałające dihydropirydynowe blokery kanału wapniowego.
Inne terapiemetody leczenia
- Rzadko może być konieczne leczenie chirurgiczne w przypadku powikłań wtórnego zespołu Raynauda (np. rewizja ran w przypadku owrzodzeń).
- Chirurgiczna sympatektomia (przecięcie zwojów współczulnego układu nerwowego) może być rozważana jako terapia
rezerwowaw opornym na leczenie, ciężkim zespole Raynauda.
Przebieg, powikłania i rokowanie
Przebieg
- W pierwotnym zespole Raynauda mogą występować wahania w częstości i czasie
trwaniaepizodówatakobjawów. - Zespół Raynauda jest częstą początkową manifestacją twardziny układowej.
- Może wyprzedzać inne objawy o
latawiele lat. CzęstośćWwystępowaniaokołozespo10% przypadków pierwotny zespółuRaynauda,który ostatecznie jest wtórny, chociaż początkowo wydajeokazuje się byćpierwotnywtórną manifestacją innych chorób,wynosimimookołopoczątkowo10%rozpoznania pierwotnej etiologii.22.
Powikłania
- W pierwotnym zespole Raynauda zwykle nie występują powikłania.
- Powikłania wtórnego zespołu Raynauda4
- krytyczne niedokrwienie kończyn/palców
- owrzodzenie i zmiany
partwiczemartwicze palców - zakażenia skóry
mogące prowadzić nawet do gangreny
Rokowanie
- Pierwotny zespół Raynauda nie prowadzi do nieodwracalnych uszkodzeń i nie ma
dalszychprzewlekłych konsekwencji zdrowotnych. - Czynniki ryzyka wystąpienia twardziny układowej w przyszłości2
- wykrycie przeciwciał przeciwjądrowych (ANA)
- wykrycie specyficznych przeciwciał dla twardziny układowej
- obrzęk i zaczerwienienie palców („puffy fingers”)
- typowe nieprawidłowości w kapilaroskopii wału paznokciowego
- Negatywne czynniki prognostyczne
atakiepizody objawów nawet przy ciepłej pogodzie- późny wiek ujawnienia się choroby (>40 lat)
takiepowikłania,takie jak martwicaniedokrwiennana skutek niedokrwienia
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
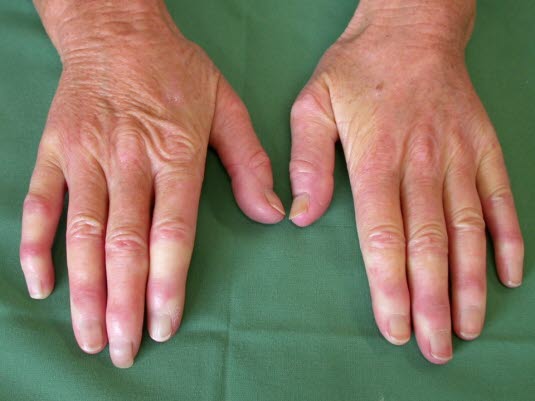
Pierwotny zespół Raynauda
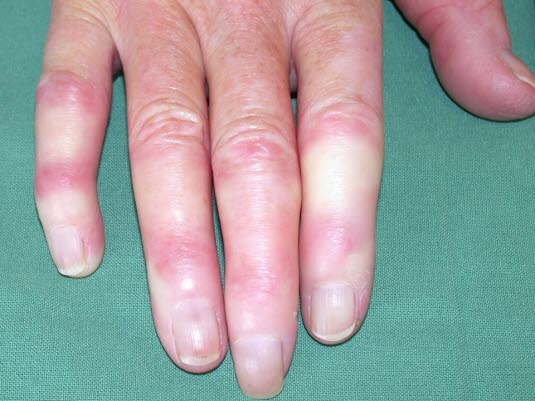
Pierwotny zespół Raynauda
Zespół Raynauda (dzięki uprzejmości dr Annkatrin Lohmeier, Erding)

Zespół Raynauda (dzięki uprzejmości dr Annkatrin Lohmeier, Erding)
Zespół Raynauda (dzięki uprzejmości dr Annkatrin Lohmeier, Erding)
Źródła
- Puszczewicz M. Objaw Raeynauda - problem interdyscyplinarny. Forum Medycyny Rodzinnej 2008; 2(2): 121–126. (dostęp 24.04.2024r.) journals.viamedica.pl
- Frołow M, Masłowski L. Objaw Raynauda. Interna - Mały Podręcznik. Medycyna Praktyczna (dostęp 24.04.2024) mp.pl
Piśmiennictwo
- Block JA, Sequeira W. Raynaud's phenomenon. Lancet. 2001;357(9273):2042-2048. doi:10.1016/S0140-6736(00)05118-7 doi.org
- Wigley FM, Flavahan NA. Raynaud's Phenomenon. N Engl J Med. 2016;375(6):556-565. doi:10.1056/NEJMra1507638 doi.org
- Goundry B, Bell L, Langtreee M, Moorthy A. Diagnosis and management of Raynaud's phenomenon. BMJ 2012; 344: e289. BMJ (DOI)
- Herrick, A. The pathogenesis, diagnosis and treatment of Raynaud phenomenon. Nat Rev Rheumatol 8, 469–479 (2012). doi.org
- Brand FN, Larson MG, Kannel WB, et al. The occurrence of Raynaud's phenomenon in a general population: the Framingham Study. Vasc Med 1997;2:296-301. PubMed
- Barrett ME, Heller MM, Stone HF, Murase JE. Raynaud phenomenon of the nipple in breastfeeding mothers: an underdiagnosed cause of nipple pain. JAMA Dermatol 2013; 149: 300-6. pmid:23682366 www.ncbi.nlm.nih.gov
- Opoka-Winiarska Violetta. Kapilaroskopia. Medycyna Praktyczna. Accessed 05.06.2023 www.mp.pl
- Avouac J, Mogavero G, Guerini H, et al. Predictive factors of hand radiographic lesions in systemic sclerosis: a prospective study. Ann Rheum Dis 2011; 70: 630-3. PubMed
- Wigley FM. 2022. Treatment of Raynaud phenomenon: Initial management. UpToDate. Accessed 05.06.2023. www.uptodate.com
- Suter LG, Murabito JM, Felson DT, Fraenkel L. Smoking, alcohol consumption, and Raynaud's phenomenon in middle age. Am J Med 2007; 120: 264-71. PubMed
- Raynaud's Treatment Study Investigators. Comparison of sustained-release nifedipine and temperature biofeedback for treatment of primary Raynaud phenomenon. Results from a randomized clinical trial with 1-year follow-up. Arch Intern Med 2000;160:1101-8. PubMed
- Su KYC, Sharma M, Kim HJ, Kaganov E, Hughes I, Abdeen MH, Ng JH. Vasodilators for primary Raynaud's phenomenon. Cochrane Database of Systematic Reviews 2021, Issue 5. Art. No.: CD006687. pubmed.ncbi.nlm.nih.gov
- Rirash F, Tingey PC, Harding SE, Maxwell LJ, Tanjong Ghogomu E, Wells GA, Tugwell P, Pope J. Calcium channel blockers for primary and secondary Raynaud's phenomenon. Cochrane Database Syst Rev. 2017 Dec 13;12(12):CD000467. doi: 10.1002/14651858.CD000467.pub2 PMID: 29237099 ; PMCID: PMC6486273. doi.org
- Szczeklik A, Gajewski P. Interna
Szczeklika 2022Szczeklik.:Medycyna Praktyczna, 2022. www.mp.pl - Herrick AL, van den Hoogen F, Gabrielli A, et al. Modified-release sildenafil reduces Raynaud's phenomenon attack frequency in limited cutaneous systemic sclerosis. Arthritis Rheum. 2011;63(3):775-782. doi:10.1002/art.30195 doi.org
- Roustit M, Blaise S, Allanore Y, Carpentier PH, Caglayan E, Cracowski JL. Phosphodiesterase-5 inhibitors for the treatment of secondary Raynaud's phenomenon: systematic review and meta-analysis of randomised trials. Ann Rheum Dis. 2013;72(10):1696-1699. doi:10.1136/annrheumdis-2012-202836 doi.org
- Kowal-Bielecka O, Fransen J, Avouac J
,.BeckeretM, Kulak A, Allanore Y, Distler O, Clements P, Cutolo M, Czirjak L, Damjanov N, Del Galdo F, Denton CP, Distler JHW, Foeldvari I, Figelstone K, Frerix M, Furst DE, Guiducci S, Hunzelmann N, Khanna D, Matucci-Cerinic M, Herrick AL, van den Hoogen F, van Laar JM, Riemekasten G, Silver R, Smith V, Sulli A, Tarner I, Tyndall A, Welling J, Wigley F, Valentini G, Walker UA, Zulian F, Müller-Ladner U; EUSTAR Coauthorsal. Update of EULAR recommendations for the treatment of systemic sclerosis. Ann Rheum Dis. 2017 Aug;76(8):1327-1339. doi: 10.1136/annrheumdis-2016-209909. Epub 2016 Nov 9. PMID: 27941129. doi.org - Pope J, Fenlon D, Thompson A, Shea B, Furst D, Wells GA, Silman A. Iloprost and cisaprost for Raynaud's phenomenon in progressive systemic sclerosis. Cochrane Database of Systematic Reviews 1998, Issue 2. Art. No.: CD000953. DOI: 10.1002/14651858.CD000953. DOI
- Chung L, Shapiro L, Fiorentino D, et al. MQX-503, a novel topical nitroglycerine formulation of nitroglycerin, improves the severity of Raynaud's phenomenon, a randomized , controlled trial. Arhtritis Rheum 2009; 60: 870-7. PubMed
- Kowal-Bielecka O, Landewé R, Avouac J, et al. EULAR recommendations for the treatment of systemic sclerosis: a report from the EULAR Scleroderma Trials and Research group (EUSTAR). Ann Rheum Dis 2009; 68: 620-8. PubMed
- Neumeister MW, Chambers CB, Herron MS, et al. Botox therapy for ischemic digits. Plast Reconstr Surg 2009; 124: 191-201. PubMed
- Spencer-Green G. Outcomes in primary Raynaud phenomenon: a meta-analysis of the frequency, rates, and predictors of transition to secondary diseases. Arch Intern Med 1998;158:595-600. PubMed
Autorzy
AndrzejAnnaMroczekKamieńska, lekarz, specjalistachoróbmedycynywenętrznychrodzinnej,iUniwersytetreumatologiiMedyczny w Białymstoku (recenzent)- Sławomir Chlabicz, Prof. dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Medyczny w Białymstoku (redaktor)
- Jonas Klaus, Arzt in Weiterbildung, Neurologie, Hamburg