Informacje ogólne
Definicja
SegmentowoPełnościenny,występującyodcinkowystanproces zapalny, w 60% o charakterzepełnościennymziarniniakowatym, który może dotyczyć całego przewodu pokarmowego, od jamy ustnej do odbytu.1.- Często dochodzi do powstania zwężeń, przetok lub ropni.
- Możliwe są również powikłania pozajelitowe (np. zapalenie stawów).
- U wielu pacjentów choroba rozpoczyna się w wieku, gdy zaczynają oni swoją edukację zawodową, i trwa przez cały okres aktywności na rynku pracy.
- wysokie koszty pośrednie (absencja chorobowa, utrata pracy, renta inwalidzka)
- Przebieg kliniczny, rozległość choroby i zakres objawów pozajelitowych są bardzo zróżnicowane.
- konieczność przeprowadzenia kompleksowej diagnostyki i stopniowego leczenia
Klasyfikacja
- Indeks aktywności choroby według Besta (
ang.Crohn's Disease Activity Index,- CDAI)2 - klasyfikacja: remisja, łagodne, umiarkowane lub ciężkie zaostrzenie choroby
- suma 8 czynników:
- liczba luźnych stolców/tydzień
- ból brzucha w skali 0-3/tydzień
- ogólne samopoczucie w skali 0-4/tydzień
- powikłania (
zarówno żołądkowo-jelitowe, jak ipozajelitowe) - przyjmowanie leków
hamujących motorykę w jelitachprzeciwbiegunkowych (loperamid, opioidy) - wyczuwalny opór (guz) w jamie brzusznej
- hematokryt
- masa ciała (procent poniżej masy należnej)
- Automatyczny kalkulator indeksu można znaleźć tutaj.
- polskie strony z kalkulatorem
Epidemiologia
- Zapadalność
6,6Danenadotyczące100 000zachorowalnościmieszkańców(południowePolsceNiemcy)3Częstośćsąwystępowaniawspograniczone. Współczynnik chorobowościchorobynaLepodstawie rejestrów NFZ wynosi 67 na 100 000 osób, a zapadalnośniowskiego-Crohnać 4,7 na 100 000 osób.- Należy się spodziewać, że w
EuropieciąguŚrodkowejkilkunastutolatokołozbliży się do wartości obserwowanych w krajach Europy Zachodniej i USA (100–200 na 100 000mieszkańcosówb).3-4 - Częstość występowania znacznie wzrosła od lat 90. (USA).5
. - Wiek i płeć
Etiologia i patogeneza
- Choroba prawdopodobnie jest wynikiem interakcji czynników genetycznych, mechanizmów układu immunologicznego i czynników środowiskowych.
- Z patofizjologicznego punktu widzenia mamy do czynienia z dysfunkcją układu immunologicznego, który błędnie interpretuje sygnały płynące z mikroflory jelitowej oraz ulega wpływom zewnętrznych czynników środowiskowych.
- Bakterie przenikają przez błonę śluzową z powodu zaburzeń bariery nabłonka jelitowego.
- W błonie śluzowej jelita następuje aktywacja komórek T, a mediatory prozapalne nasilają lub podtrzymują odpowiedź zapalną.
Zwizwiększona produkcja TNF-alfa, interferonu-gamma oraz interleukiny-12 i-237
Czynniki genetyczne
- U 15% pacjentów z chorobą Leśniowskiego Crohna wywiad rodzinny w kierunku tej choroby jest dodatni.
- Rodzice z nieswoistą chorobą jelit (inflammatory bowel disease - IBD)8
- oboje rodziców: >30% ryzyka wystąpienia IBD u dziecka
- jeden rodzic: >10% ryzyka wystąpienia IBD u dziecka
- Rodzeństwo z IBD8
- jedno z rodzeństwa: 5% ryzyko wystąpienia IBD (10% u bliźniąt dwujajowych, 20-50% u bliźniąt jednojajowych)
- Wpływ genetyczny w przypadku choroby Leśniowskiego-Crohna jest prawdopodobnie większy niż w przypadku wrzodziejącego zapalenia jelita grubego.8
. - Zidentyfikowano kilka genów zaangażowanych w proces chorobowy (NOD2, IL23R, ATG16L)9
- Mutacja genu NOD2 na chromosomie 16 znacząco zwiększa ryzyko wystąpienia choroby.10-11
.
Czynniki środowiskowe
- Następujące czynniki mogą zwiększyć ryzyko rozwoju choroby Leśniowskiego-Crohna:
- stosowanie leków NLPZ (ryzyko wzrasta wraz z wiekiem i czasem ich przyjmowania)9,12
- palenie papierosów (zwiększa ryzyko zachorowania dwukrotnie)13-14
DodatkowoKontynuacja palenia po rozpoznaniu dodatkowo zmniejsza skuteczność farmakoterapii.13-14.wyciWycięcie wyrostka robaczkowego po 10. roku życia (niektóre badania sugerują, że jest to spowodowane błędnym rozpoznaniem choroby Leśniowskiego-Crohna jako zapalenia wyrostka robaczkowego).15- Zakaźne zapalenie przewodu pokarmowego zwiększa ryzyko wystąpienia choroby Leśniowskiego-Crohna w kolejnym roku.16
- zmniejszone spożycie błonnika i zwiększone spożycie przetworzonych węglowodanów
- inne czynniki zwiększające ryzyko zachorowania: mała aktywność fizyczna, zaburzenia snu
- U pacjentów z noworozpoznaną chorobą częściej stwierdza się niedobór witaminy D3.
ICPC-2
D94 Chron. entzündl. Darmerkr./Colitis
ICD-10
- K50 Choroba Leśniowskiego-Crohna [odcinkowe zapalenie jelita]
- K50.0 Choroba Leśniowskiego-Crohna jelita cienkiego
- K50.1 Choroba Leśniowskiego-Crohna jelita grubego
- K50.80 Choroba Leśniowskiego-Crohna żołądka
- K50.81 Choroba Leśniowskiego-Crohna przełyku
- K50.82 Choroba Leśniowskiego-Crohna przełyku i przewodu pokarmowego obejmująca więcej niż jeden odcinek
- w tym: Choroba Leśniowskiego-Crohna zarówno jelita cienkiego, jak i grubego
Diagnostyka
Kryteria diagnostyczne
- Rozpoznanie na podstawie obrazu klinicznego, przebiegu choroby wraz z wynikami badań endoskopowych, histopatologicznych, radiologicznych i laboratoryjnych.
- Ostry rzut choroby Leśniowskiego-Crohna powinien być zweryfikowany endoskopowo i należy wykluczyć możliwe rozpoznania różnicowe.
Diagnostyka różnicowa
- Wrzodziejące zapalenie jelita grubego
- Zakaźne choroby biegunkowe
- Zapalenie jelita wywołane przez Clostridium difficile
- Zespół jelita drażliwego (irritable bowel syndrome
,- IBS) - Zapalenie wyrostka robaczkowego
- Niespecyficzne zapalenie jelita grubego
- Zapalenie uchyłków
- Nowotwory złośliwe (np. chłoniak, rak)
- Zaburzenie wchłaniania: celiakia, nietolerancja laktozy
Wywiad lekarski
Informacje ogólne
- Na początku choroby objawy kliniczne mogą być bardzo różne (w zależności od lokalizacji i nasilenia stanu zapalnego).
- Typowe objawy
- ból brzucha, najsilniejszy w
dolnejprawymczęścidolnym kwadrancie jamy brzusznejpo prawej stronie(w okolicy końcowego odcinka jelita krętego) - u części pacjentów palpacyjnie wyczuwalny guz
- biegunka, zwykle bez krwi w kale
- silne bolesne parcie na stolec
- dyskomfort okołoodbytniczy (przetoki, ropnie)
- Możliwe objawy
- wzdęcia, nudności, wymioty i utrata masy ciała, osłabienie, rzadko gorączka
- hematochezja (krew w stolcu) i zaburzenie wchłaniania
- Objawy są często niespecyficzne, a początek choroby jest bardzo powolny.
JestRóznicowanietozelement diagnostyki różnicowej wobec zapaleniazapaleniem żołądka i jelit, które częstomamają nagły początek.- Wywiad lekarski przy wstępnym rozpoznaniu powinien obejmować:
- szczegółowe pytania o rodzaj i początek objawów
- dostępne wcześniejsze wyniki badań
- niedawna podróż w wywiadzie
- nietolerancje pokarmowe
- narażenie na kontakt z zakaźnymi chorobami biegunkowymi
Wywiadwywiad lekarskidot.dotyczący palenia tytoniu- wywiad rodzinny
- przyjmowane leki (w szczegó
lnielnościrównież w kontekście antybiotykówantybiotyki iniesteroidowychniesteroidowelekówlekiprzeciwzapalnychprzeciwzapalne) - status szczepienia
- objawy pozajelitowe (jama ustna, skóra, oczy i stawy), a także ropnie i przetoki okołoodbytnicze oraz szczeliny odbytu
.
Badanie fizykalne
- Przy wstępnym rozpoznaniu oraz w przypadku wystąpienia objawów typowych dla choroby Leśniowskiego-Crohna, należy przeprowadzić badanie przedmiotowe obejmujące badanie jamy ustnej i okolicy odbytu oraz zwrócić uwagę na wszelkie objawy pozajelitowe.
- Badanie per rectum powinno być wykonane najpóźniej w ramach kolonoskopii.
Informacje ogólne
- Wyniki badań mogą być różne.
- Zależą od lokalizacji, rozległości i czasu trwania choroby.
- Gdy występują zaburzenia wchłaniania, w ciężkich przypadkach:
- utrata masy ciała
- niski poziom witaminy B12, kwasu foliowego i żelaza
- Ostry rzut
- Szczególną uwagę należy zwrócić na gorączkę lub dreszcze jako ogólnoustrojowe objawy zapalenia.
BardzoMogączęstobyćwystępująobecne zmiany okołoodbytnicze (ropnie, przetoki).
Objawy pozajelitowe
- Występują u
20–40do 50% pacjentów z chorobą Leśniowskiego-Crohna.4. - Typowe objawy pozajelitowe
- niedokrwistość, zwłaszcza niedokrwistość z niedoboru żelaza
- zapalenie stawów
- rumień guzowaty (erythema nodosum), piodermia zgorzelinowa (pyoderma gangrenosum)
- zapalenie nadtwardówki, zapalenie tęczówki i ciała rzęskowego
- zesztywniające zapalenie stawów kręgosłupa (ZZSK)
- epizody zakrzepowo-zatorowe
- pierwotne stwardniające zapalenie dróg żółciowych (primary sclerosing cholangitis — PSC) i zespół nakładania (PSC + autoimmunologiczne zapalenie wątroby)
- osteoporoza
- kamica nerkowa
- afty w jamie ustnej
- opóźnienie wzrostu u dzieci
Badania uzupełniające
- Badania krwi
parametrymorfologia,stanuOB,zapalnegoCRP, ferrytyna,parametry czynności nerekkreatynina,cholestazyeGFR,iALT,transaminazyAST, GGTP, AP, bilirubinaPoziomStężenie witaminy B12 może być obniżonyone w przypadku ciężkiego zapalenia jelita krętego.elektrolitysód, potas w przypadku ciężkiej biegunki- Badania kału
- W diagnostyce różnicowej
obejmującej objawy czynnościoweobjawów, należy przeprowadzić ilościowe oznaczenie kalprotektyny w kale.17 - We wstępnym rozpoznaniu oraz w przypadku epizodów objawowych w trakcie trwania choroby należy wykluczyć zakażenie jelit (w tym Clostridioides difficile).
- U pacjentów z odpowiednim wywiadem dotyczącym podróży należy przeprowadzić dodatkową diagnostykę pod kątem patogenów charakterystycznych dla danego kraju.
- USG jamy brzusznej
- Pogrubienie ściany jelit >2,5 mm, zwężenie światła jelita, obecność ropni lub przetok.18-20
Diagnostyka specjalistyczna
Badania laboratoryjne
- Kalprotektyna (lub laktoferyna) w kale21-22
- podwyższony poziom w przypadku zapalnych chorób jelit6,17
- badanie odpowiednie do monitorowania choroby i jej aktywności zapalnej18
- u dorosłych czułość 93% i swoistość 96%, u dzieci swoistość niższa (65%)19
UwagaUWAGA: W przypadku wyłącznie zajęcia jelita cienkiego wynik może być negatywny!- Przy podejrzeniu nieswoistego zapalenia jelit, badania przesiewowe kalprotektyny w kale mogą zmniejszyć liczbę wymaganych endoskopii o 67%.20
. opłacalnebadanie efektywne kosztowo zarówno w przypadku dorosłych, jak i dzieci2123-24- Badanie mikrobiologiczne na obecność w stolcu patogennych bakterii oraz
- W
ciędiagnostyce różkich epizodach i/lub przy przebiegu opornym na leczenienicowej należywykonauwzględnićdodatkowe badania w kierunkuzakażeniecytomegalowirusacytomegalowirusem USG jamy brzusznejMoże niezawodnie zdiagnozować oznaki stanu zapalnego w aktywnej chorobie Leśniowskiego-Crohna, zwłaszcza w jelicie cienkim22-23.
Diagnostyka specjalistyczna
Diagnostyka aparaturowa
- Pacjenci z klinicznymi objawami choroby Leśniowskiego-Crohna w ramach wstępnej diagnostyki powinni być poddani ileokolonoskopii z biopsją losową.
- Oprócz wykrycia zmian typowych dla choroby Leśniowskiego-Crohna, takich jak nieciągłe zajęcia i owrzodzenia szczelinowe, umożliwia rozpoznanie lokalizacji i nasilenia zapalenia oraz diagnostykę i ocenę stopnia zaawansowania zwężeń.
- W diagnostyce wstępnej należy ocenić lokalizację i rozległość choroby Leśniowskiego-Crohna, wykonując diagnostykę jelita cienkiego.
- W celu diagnostyki jelita cienkiego należy wykonać enterografię RM jelita cienkiego.
- Alternatywnie można wykonać USG jelita cienkiego, jeśli wizualizacja jest dobra.
UW przypadkach wątpliwych u pacjentów z podejrzeniem choroby Leśniowskiego-Crohna z zajęciem jelita cienkiegomonależnay wykonać endoskopię kapsułkową, jeśli wyniki badania RM i USG jelita nie budzą zastrzeżeń.NaleU każdego pacjenta z objawami z górnego odcinka przewodu pokarmowego należy wykonać badanie endoskopowe przełyku, żołądka i dwunastnicy (gastroskopia).- W przypadku zmian okołoodbytowych (ropni, przetoki okołoodbytniczej
na tle choroby Leśniowskiego-Crohna) należy wykonać RM miednicy lub endosonografię przezodbytniczą w celu określenia obszarów zajętych chorobowo(wspólna opinia ekspertów, silne zalecenie, silniejszy konsensus). - Enteroskopia powinna być wykonana, jeśli wymagane jest histologiczne potwierdzenie rozpoznania w przypadku podejrzenia izolowanego zajęcia jelita cienkiego przez chorobę Leśniowskiego-Crohna lub
jeślijakomazabiegbyć wykonane poszerzenie zwężenia jelita cienkiegoleczniczy.
Wskazania do skierowaniaSkierowanie do specjalisty
- W przypadku podejrzenia choroby Leśniowskiego-Crohna pacjenci powinni zostać skierowani do gastroenterologa.
- w celu potwierdzenia rozpoznania, ustalenia planu leczenia i dalszego postępowania
- W zależności od sytuacji może być konieczne przyjęcie do szpitala.
Lista kontrolna dotycząca skierowania
Choroba Leśniowskiego-Crohna
- Cel skierowania
- Potwierdzenie rozpoznania? Leczenie? Inny?
- Wywiad lekarski
- Początek i czas trwania objawów? Przebieg? Czy wcześniej postawiono diagnozę: kiedy, gdzie?
- Objawy? Biegunka: liczba wypróżnień w ciągu dnia? Krwawienia z jelit? Ból? Czy mogą wystąpić powikłania? Ogólne objawy? Apetyt? Utrata masy ciała? Dolegliwości pozajelitowe?
- Obecnie w trakcie leczenia: Leki?
efektyEfekty/powodzenie leczenia? - Czy choroba wpływa na odżywianie, jakość życia, zdolność do pracy lub wzrost u dzieci?
- Badanie fizykalne
- Ogólny stan fizyczny pacjenta? Zaostrzenie? Gorączka?
- Stan jamy brzusznej: obrzęk, masa, guz?
- Dyskomfort okołoodbytniczy? Pozajelitowe objawy badania fizykalnego?
- Badania uzupełniające
- Hb, OB, CRP, leukocyty, płytki krwi, próby wątrobowe,
kalprotektynaw kale,krew w stolcu? - Ewentualnie badanie bakteriologiczne stolca? Testy serologiczne? (diagnostyka różnicowa)
- Ewentualnie wyniki poprzednich badań: endoskopia, USG, RM?
TerapiaLeczenie
Cele terapiileczenia
- Zmniejszenie nasilenia objawów chorobowych i zapobieganie powikłaniom
2425 - Gojenie błony śluzowej w celu zapobiegania progresji choroby
- Wspólne podejmowanie decyzji przez lekarza i pacjenta w zakresie koncepcji terapii może poprawić przestrzeganie schematu leczenia.
Ogólne informacje o terapii leczeniu
- Należy unikać stosowania długotrwałej ogó
lnoustrojowerjlnoustrojowej terapiisteroidowejglikokortykosteroidowej. - Częstą praktyką jest leczenie ze stopniowym zwiększaniem dawki leków („step-up”):
- Rozpoczyna się od terapii o niskiej sile działania, która stopniowo jest zwiększana. Jeśli po krótkich okresach obserwacji nie pojawia się odpowiedź na leczenie, stosuje się mocniejsze leki.
- Alternatywą w przypadku ciężkich rzutów lub u chorych z czynnikami negatywnie wpływającymi na rokowanie jest leczenie ze stopniowym obniżaniem dawki leków (
"„top-down"”): - natychmiastowe zastosowanie silnie działających leków w skojarzeniu (np. infliksymab z tiopuryną) i ewentualne obniżenie dawek w przebiegu choroby
- Po rozpoczęciu terapii lub zmianie na inną, w celu oceny odpowiedzi na leczenie w ciągu pierwszych 3 miesięcy, oprócz parametrów klinicznych należy sprawdzać markery biochemiczne, takie jak CRP i/lub kalprotektyna w kale, a także wykonywać USG jelit.
Leczenie bólu
- W ostrych rzutach choroby i w przewlekłych aktywnych przebiegach, można prowadzić objawowe leczenie bólu za pomocą paracetamolu, leków spazmolitycznych lub, w razie potrzeby, opioidów, jeśli ból brzucha utrzymuje się mimo leczenia przeciwzapalnego.4
. - Należy unikać stałej terapii opioidami.4
.
Ostry rzut
Niewielka aktywność choroby
- W leczeniu łagodnej postaci ostrego rzutu choroby Leśniowskiego-Crohna powszechnie stosuje się mesalazynę. Jednak ze względu na niejednorodne wyniki badań i niską skuteczność kliniczną brakuje wystarczających dowodów na poparcie jej stosowania.
- U pacjentów z zajęciem okolicy krętniczo-kątniczej lub prawego odcinka okrężnicy i łagodną aktywnością zapalną należy początkowo podawać budezonid.
- Dawkowanie budezonidu4
- 9 mg budezonidu na dobę (jedna dawka lub podzielona na 3 dawki pojedyncze)
Wysoka aktywność choroby
- Pacjenci z zajęciem okolicy krętniczo-kątniczej lub prawego odcinka okrężnicy i dużą aktywnością zapalną powinni być początkowo leczeni
steroidamiglikokortykosteroidami ogólnoustrojowymi. - Pacjenci z aktywnym zapaleniem jelita grubego w chorobie Leśniowskiego-Crohna powinni początkowo otrzymywać
glukokortykosteroidyglikokortykosteroidy ogólnoustrojowo. - Celem ogólnoustrojowej terapii steroidowej jest szybka odpowiedź organizmu na leczenie.
- Dawkowanie
glukokortykosteroidglikokortykosteroidów ogólnoustrojowych - prednizon lub prednizolon 0,75-1 mg/kg masy ciała, maksymalnie 75 mg na dobę
- hydrokortyzon 300-400 mg na dobę dożylnie w dawkach podzielonych
Zajęcie odcinka dystalnego
- W przypadku zajęcia dystalnego odcinka okrężnicy można zastosować czopki, zawiesinę lub piankę doodbytniczą (
mesalazyna,budezonid, steroidy). - Zastosowanie terapii miejscowych (czopki, zawiesina lub pianka doodbytnicza) w przypadku zapalenia dystalnego odcinka jelita grubego w chorobie Leśniowskiego-Crohna może być potencjalnym uzupełnieniem leczenia u
konkretnychwybranych pacjentów, ale brakuje danych z badań oraz wiarygodnych dowodów skuteczności.
Zajęcie górnego odcinka przewodu pokarmowego
- Pacjenci z rozległym zajęciem jelita cienkiego lub górnego odcinka przewodu pokarmowego powinni początkowo otrzymywać
steroidyglikokortykosteroidy ogólnoustrojowe. - Należy rozważyć wczesne leczenie immunosupresyjne lub terapię przeciwciałami anty-TNF-alfa (w przypadku infliksymabu rozważyć skojarzenie z tiopurynami), ustekinumabem lub wedolizumabem.
Przebieg oporny na działanie steroidów
SteroidoopornąSteroidooporna
chorobęchoroba Leśniowskiego-Crohnaz(brakumiarkowanskuteczności glikokortykosteroidów)- W przypadku aktywności łagodnej do umiarkowanej, do leczenia należy dołączyć leki immunosupresyjne.
- Umiarkowaną lub dużą
aktywnoaktwnościąchoroby należy leczyć przede wszystkim przeciwciałami anty-TNF-alfa (w przypadku infliksymabu ewentualnie w skojarzeniu z tiopuryną) lub ustekinumabem, lub wedolizumabem. - W przypadku izolowanego zajęcia okolicy krętniczo-kątniczej, krótkiego wywiadu i braku odpowiedzi na steroidy, za równoważne z terapią infliksymabem uważa się postępowanie chirurgiczne (resekcję okolicy krętniczo-kątniczej).
- W przypadku elektywnej planowanej operacji chirurgicznej należy przedoperacyjnie ocenić stan odżywienia i przy stwierdzeniu niedoborów przeprowadzić wyrównanie żywieniem uzupełniającym dojelitowym lub pozajelitowym.
- Należy przed operacją zmniejszyć dawkę terapii steroidowej, jeśli to możliwe, odstawić ją, aby zmniejszyć ryzyko powikłań okołooperacyjnych.
Przebieg zależny od steroidów
- Leczenie steroidami jest skuteczne, jednak próba ich odstawienia lub zmniejszenia dawki powoduje szybki nawrót objawów.
- Pacjenci ze steroidozależną chorobą Leśniowskiego-Crohna powinni być leczeni immunosupresyjnie
tiopurynami,zemetotreksatemstopniowymlubzwiększaniemprzeciwciałamidawkiTNF-alfaglikokortykosteroidu(wdoprzypadkunajmniejszejinfliksymabuskutecznej.ewentualniePowuzyskaniuskojarzeniuefektuzterapeutycznegotiopurynami),należyustekinumabemredukowaćlubdawkęwedolizumabemsteroidu. - U
pacjentapacjentów ze steroidozależnością, leczonych jednocześniedalekamisięimmunosupresyjnymizmniejszyćwdawkioptymalnychprednizolonu poniżej 10 mg na dobę po 3 miesiącachdawkach lubwystąpił nawrót chorobywcirazie braku tolerancji leczenia immunosupresyjnego, należy rozpocząguć3leczeniemiesięcylekamiod zaprzestania terapii steroidowejbiologicznymi.2526.
Zasady leczenia dzieci i młodzieży
- U dzieci i młodzieży w celu wywołania remisji choroby Leśniowskiego-Crohna należy przede wszystkim stosować wyłączne żywienie dojelitowe, a nie terapię steroidową.
- Dzieci z umiarkowaną lub ciężką chorobą Leśniowskiego-Crohna powinny otrzymać wczesne leczenie immunosupresyjne lub terapię lekami biologicznymi.
- W przypadku zahamowania wzrostu, ponownego rzutu lub utrzymującej się aktywności choroby pomimo optymalnej terapii zachowawczej, należy we wczesnym stadium rozważyć wykonanie elektywnej operacji.
- Opóźnienia rozwoju dojrzewania płciowego u pacjentów w wieku młodzieńczym nie powinny być leczone hormonami stymulującymi wzrost.
Utrzymanie remisji
Cel
- Celem długoterminowej terapii jest utrzymanie remisji klinicznej bez stosowania steroidów z normalizacją jakości życia.
Wskazanie
- Wskazanie do terapii podtrzymującej remisję, wybór stosowanego leku oraz czas trwania terapii powinny być ustalone z uwzględnieniem indywidualnego przebiegu choroby, określonego profilu ryzyka, dotychczasowych terapii oraz preferencji pacjenta.
- Jest na przykład wskazana u pacjentów z przebiegiem steroidoopornym lub steroidozależnym, ciężkim rzutem choroby czy rozległym zajęciem jelita cienkiego, częstymi epizodami (≥2/rok) lub niekorzystnymi czynnikami prognostycznymi.
- Przed rozpoczęciem terapii należy wykluczyć utajone zakażenia wirusem zapalenia wątroby lub gruźlicy oraz sprawdzić i w razie potrzeby uzupełnić stan szczepień.
UwagaUWAGA: Podczas terapii immunosupresyjnej nie powinny być podawane szczepienia żywymi szczepionkami!
Zasady utrzymania remisji
- Po indukcji remisji, w zależności od substancji indukującej remisję i historii choroby, należy zastosować leczenie podtrzymujące remisję za pomocą azatiopryny/6-merkaptopuryny, metotreksatu, przeciwciał anty-TNF-alfa, ustekinumabu lub wedolizumabu.
- W łagodnych przypadkach można rozważyć monitorowanie bez stosowania terapii podtrzymującej remisję.
UwagaUWAGA: Efekt leków podtrzymujących remisję pojawia się zwykle dopiero po kilku tygodniach!- W przypadku przeciwciał anty-TNF-alfa lub ustekinumabu można oczekiwać szybszej odpowiedzi w porównaniu z wolno działającymi substancjami, takimi jak tiopuryny.
Czas trwania terapii
- Ze względu na brak dowodów nie można podać ogólnych zaleceń dotyczących czasu trwania terapii podtrzymującej remisję za pomocą leków immunosupresyjnych lub biologicznych.
- W przypadku przedłużającej się stabilnej fazy remisji klinicznej, bez wykrywalnych objawów zapalenia przy leczeniu tiopurynami lub lekami biologicznymi, bez jednoczesnego stosowania steroidów, można rozważyć przerwanie terapii immunosupresyjnej.
Przegląd stosowanych leków
Azatiopryna/6-merkaptopuryna (azatiopryna jest metabolizowana w wątrobie do 6-merkaptopuryny)
- Mechanizm działania
- analogi purynowe (antymetabolity)
- Dawkowanie (doustne w każdym przypadku, dotyczy pacjentów bez zaburzeń czynności nerek i wątroby):
- azatiopryna: 2–2,5 mg/kg masy ciała
/na dobę - 6-merkaptopuryna: 1–1,5 mg/kg masy ciała
/na dobę - Działania niepożądane
- zapalenie trzustki, leukopenia, nudności, reakcje alergiczne i zakażenia
- Monitorowanie terapii
- W ciągu pierwszych 8 tygodni leczenia należy co najmniej raz w tygodniu wykonywać badanie morfologii krwi, w tym liczby płytek krwi.
- Po 8 tygodniach można zmniejszyć częstotliwość badań krwi.
- Zaleca się wykonywanie morfologii krwi z rozmazem co miesiąc, a przynajmniej co 3 miesiące.
- Ze względu na zwiększone ryzyko wystąpienia nieczerniakowego raka skóry zaleca się regularne badania przesiewowe w kierunku raka skóry.
- Szczególne uwagi
- U około 10% pacjentów występuje niedobór metylotransferazy tiopurynowej (TPMT) spowodowany polimorfizmem genetycznym.
- W związku z tym mogą oni nie być w stanie całkowicie metabolizować azatiopryny, przez co są narażeni na silniejsze działanie mielotoksyczne.
- Z tego powodu
równieższczególna ostrożność AbyOznaczeniestwierdziaktywności TPMT przed zastosowaniem leku pozwala wykryćprzedizastosowaniemzidentyfikowaćlekupacjentówmoze zwiększonym ryzykiem działań niepożliwe jest oznaczenie aktywności TPMT fenotypowo lub genotypowoądanych.
MTXMetotreksat (metotreksatMTX)- Ze względu na znacznie mniejszą ilość dostępność badań w porównaniu z tiopurynami, utrzymanie remisji za pomocą metotreksatu jest rozważane tylko w przypadku nietolerancji lub nieskuteczności tiopuryn.
- Mechanizm działania
- antagonista kwasu foliowego (hamowanie enzymu dehydrogenazy tetrahydrofolianowej)
- Dawkowanie (u pacjentów bez zaburzeń czynności wątroby lub nerek):
- rozpoczęcie leczenia: 25 mg/tydzień podskórnie
- terapia podtrzymująca: 15 mg/tydzień podskórnie
- W przeprowadzonych badaniach, jedynie podawanie pozajelitowe (domięśniowo lub podskórnie)
wykazujewykazało wystarczające działanie dla osiągnięcia remisji. - Działania niepożądane (wybrane)
- zaburzenia układu krwiotwórczego i zaburzenia ze strony przewodu pokarmowego (zapalenie jamy ustnej, dyspepsja, ból brzucha, nudności, utrata apetytu oraz nieprawidłowe wyniki badań czynnościowych wątroby, takie jak podwyższone wartości ALT, AST, bilirubiny, ALP)
- Działanie genotoksyczne/teratogenne: podczas leczenia i przez okres co najmniej 6 miesięcy po przerwaniu leczenia metotreksatem, należy stosować niezawodną metodę antykoncepcyjną (dotyczy zarówno kobiet, jak i mężczyzn).
- Monitorowanie terapii
- przed rozpoczęciem
terapiileczenia: morfologia krwi z rozmazem i różnicowaniem leukocytów oraz liczbą płytek krwi, badanie enzymów wątrobowych, bilirubina, albumina w surowicy, RTG klatki piersiowej oraz badania czynności nerek - podczas terapii (co
najmniej2raz w miesiącutygodnie przez pierwsze62 miesięcyące leczenia, a następnieco najmniejco 3 miesiące): badanie jamy ustnej i gardła pod kątem zmian błony śluzowej, morfologia krwi pełnej z różnicowaniem leukocytów i liczbą płytek krwi, badania czynnościowe wątroby i nerek
Przeciwciała anty-TNF-alfa
- Produkty lecznicze
- Mechanizm działania
- hamowanie prozapalnego czynnika martwicy nowotworów (tumor necrosis factor - TNF)
- Dawkowanie
w zależności od preparatu zawsze podawany pozajelitowe (podskórne lubinfliksymab: dożylneylniew5-10odstępachmg/kgkilkutygodniowych)masy ciała, leczenie indukujące: 0, 2, 6 tygodni, leczenie podtrzymujące co 8 tygodni- adalimumab: 160 i 80 mg podskórnie co 2 tygodnie, leczenie podtrzymujące 40 mg co 2 tygodnie
- Działania niepożądane (wybrane)
- ostre reakcje związane z wlewami, w tym reakcje anafilaktyczne (infliksymab)
- zwiększona predyspozycja do infekcji
- zaburzenia czynności wątroby, zwiększenie aktywności enzymów wątrobowych
- Monitorowanie terapii
- przed każdym podaniem kontrola laboratoryjna, m.in. parametry stanu zapalnego (CRP, leukocyty)
U pacjentów z wtórną utratą efektu terapii przeciwciałami TNF-alfa, należy przeprowadzić reaktywne monitorowanie terapeutyczne leków- Drug Monitoring (stężenia w surowicy).- Ze względu na ryzyko wystąpienia czerniaka złośliwego
, którego nie można wykluczyć, zalecane są regularne badania przesiewowe w kierunku raka skóry. - Szczególne uwagi
niepowodzenieNiepowodzenie terapii immunologicznej jest możliwe z powodu tworzenia2627wJednoczesneprzypadkupodawanieniskiegoinfliksymabupoziomuilekumetotreksatuwlubsurowicy pomimo prawidłowego przyjmowaniainnych leków,należyimmunomodulującychposzukaćogranicza powstawanie przeciwciał.
Ustekinumab
- Mechanizm działania
- inhibitor
antyIL-IL1212 iantyIL-IL2323 - Dawkowanie
- rozpoczęcie terapii: pojedyncza dawka dożylna, zależna od masy ciała
- dalsze leczenie:
poco 8tygodniachlub 12 tygodni podanie podskórne - Działania niepożądane
- najczęstsze działania niepożądane to zakażenia górnych dróg oddechowych, zapalenie nosogardła, zapalenie zatok i bóle głowy
- ostre reakcje związane z wlewami, w tym reakcje anafilaktyczne
- Monitorowanie terapii
- regularne kontrole pod kątem podwyższonych parametrów
zapalnychstanu zapalnego i klinicznych objawów zakażenia (co 4 tygodnie przez pierwsze 3 miesiące, potem mniej więcej co 3 miesiące).
Wedolizumab
- Mechanizm działania
- Wybiórczy dla jelit antagonista integryn, który zapobiega migracji limfocytów T do tkanki jelitowej.
- Dawkowanie
- rozpoczęcie terapii: 300 mg dożylnie w tygodniach 0, 2 i 6
- terapia podtrzymująca: 300 mg dożylnie co 8 tygodni lub podskórnie 108 mg co 2 tygodnie
- w przypadku braku dowodów na korzyść terapeutyczną po 14 tygodniach, przerwanie
terapiileczenia - Działania niepożądane (wybrane)
- najczęstsze: zakażenia (takie jak zapalenie nosogardła, zakażenia górnych dróg oddechowych, zapalenie oskrzeli, grypa i zapalenie zatok), ból głowy, nudności, gorączka, zmęczenie, kaszel, bóle stawów
- ostre reakcje związane z wlewami dożylnymi, w tym reakcje anafilaktyczne
- możliwy związek z postępującą wieloogniskową leukoencefalopatią (progressive multifocal leukoencephalopathy — PML)
- Monitorowanie terapii
- przekazanie pacjentowi karty informacyjnej o przyjmowaniu leku
- regularna kontrola pod kątem objawów neurologicznych (PML)
- wlewy wykonywane tylko w
profesjonalnymspecjalistycznym ośrodku medycznym
Zalecenia dla pacjentów
- Należy natychmiast
rzucizaprzestaćpaleniepalenia papierosów. - U palaczy wskaźniki nawrotów są znacznie wyższe.
2728. - Zrównoważona dieta i wykluczenie jak najmniejszej liczby pokarmów.
2829. - Dieta FODMAP (fermentujące oligo- di- i monosacharydy oraz poliole)
- Metaanaliza z 2017
r.roku wykazała, że dieta o niskiej zawartości FODMAP może złagodzić objawy, ale potrzebne są dalsze badania.2930. - Dzieciom i młodzieży oraz ich rodzinom należy zaoferować wsparcie psychospołeczne.
- Terapie niekonwencjonalne mogą być stosowane wspomagająco, jeśli pacjent sobie tego życzy.
Objawy pozajelitowe i ich leczenie
Ogólnie rzecz biorąc, wW przypadku wystąpienia objawów pozajelitowych należy zweryfikować potrzebę intensyfikacji terapii.
niedokrwistoNiedokrwistość- Żelazo
- Uzupełnianie żelaza należy rozpocząć w przypadku wykrycia niedokrwistości z niedoboru żelaza.
- W przypadkach łagodnej niedokrwistości z niedoboru żelaza (hemoglobina 11–11,9 g/dl u kobiet niebędących w ciąży lub 11–12,9 g/dl u mężczyzn) i przy braku aktywności zapalnej, można podawać żelazo doustnie.
- W przypadku braku odpowiedzi na doustną suplementację żelaza lub w przypadku umiarkowanej lub ciężkiej niedokrwistości lub aktywnego IBD, należy podać żelazo dożylnie.
- Niedokrwistość z niedoboru witaminy B12
- W przypadku niedoboru witaminy B12 spowodowanego niedożywieniem, suplementacja może być podawana doustnie.
- W przypadku resekcji końcowego odcinka jelita krętego lub jego zapalenia, należy podać suplementację pozajelitowo (domięśniowo).
- Kwas foliowy
- W przypadku niedokrwistości makrocytarnej, niedobór kwasu foliowego powinien być wyrównany doustnie.
- Erytropoetyna
- W przypadkach niedokrwistości opornej na leczenie, pomimo uzupełnienia żelaza i optymalizacji terapii IBD, po wykluczeniu innych przyczyn, należy podjąć próbę terapii pochodnymi erytropoetyny.
- Przetoczenie krwi
- Przetoczenia koncentratu krwinek czerwonych powinny być przeprowadzane restrykcyjnie według kryteriów postępowania z krwią pacjenta i tylko w przypadkach ciężkiej, objawowej niedokrwistości.
Zaburzenia okulistyczne
- W przypadku podejrzenia okulistycznej manifestacji choroby należy przeprowadzić specjalistyczne badanie okulistyczne i odpowiednie leczenie.
- Zaburzenia występują u około 4–12% pacjentów, najczęściej jest to zapalenie nadtwardówki (episcleritis).
Zajęcie stawów
- Jeśli intensyfikacja terapii
IBDnie jest wystarczająco skuteczna, leczenie przeciwbólowe może być prowadzone za pomocą fizjoterapii lub paracetamolu, metamizolu, inhibitorów COX2 i ewentualnie opioidów o niskiej sile działania. W przypadku IBD nieNie powinno się stosować nieselektywnych leków NLPZ.- W leczeniu zapalenia stawów obwodowych należy stosować sulfasalazynę, metotreksat lub przeciwciała anty-TNF-alfa.
- Spondyloartropatię osiową należy leczyć przeciwciałami anty-TNF-alfa.
Objawy skórne
- Rumień guzowaty (erythema nodosum)
- Często koreluje z aktywnością
choroby Leśniowskiego-Crohna. - Dlatego też należy przede wszystkim zintensyfikować terapię.
piodermiaPiodermia zgorzelinowa (pyoderma gangrenosum)- początkowo i przez ograniczony czas — ogólnoustrojowa terapia steroidowa w dużych dawkach, a w razie nieskuteczności — terapia inhibitorami kalcyneuryny lub przeciwciałami anty-TNF-alfa
Pierwotne stwardniające zapalenie dróg żółciowych (primary sclerosing cholangitis — PSC)
- W przypadku stwierdzenia PSC można stosować kwas ursodeoksycholowy.
Osteopenia/osteoporoza
- Jeśli wyniki badań wskazują na osteopenię/osteoporozę, należy rozważyć intensyfikację terapii choroby podstawowej, rozpocząć uzupełnienie witaminy D, zaprzestać stosowania nikotyny, przy niedowadze rozpocząć terapię żywieniową oraz zalecić regularną aktywność fizyczną.
- W przypadku patologicznych złamań u osób z osteoporozą należy rozpocząć terapię bisfosfonianami.31
kamicaKamica nerkowa
- Pacjenci z potwierdzoną kamicą szczawianową powinni być na diecie niskoszczawianowej.
Trombofilia
- Hospitalizowani i/lub unieruchomieni pacjenci z
IBDchorobą Leśniowskiego-Crohna powinni mieć zapewnioną farmakologiczną profilaktykę przeciwzakrzepową. - W przypadku udowodnionej zakrzepicy żył głębokich lub zatorowości płucnej nie ma ogólnych przeciwwskazań do stosowania leków przeciwzakrzepowych u pacjentów z IBD.
Zmęczenie
- Pacjentom, którzy zgłaszają zmęczenie, można doradzić
regularnąregularne, stopniowe zwiększanie aktywnośćcifizycznąfizycznej i ustrukturyzowanie trybu życia. - Leczenie psychoterapeutyczne może pomóc w zmniejszeniu nasilenia objawów.
Leczenie chirurgiczne
- Przypadki pacjentów ze złożoną chorobą należy omawiać na forum interdyscyplinarnym, a leczenie chirurgiczne powinno być rozważane na wczesnym etapie ustalania planu leczenia.4
. - Złożone operacje w chorobie Leśniowskiego-Crohna powinny być wykonywane w specjalistycznych ośrodkach
przez chirurgów doświadczonych w IBD.4. - Wskazanie do zabiegu operacyjnego powinno zawsze uwzględniać ogólny stan pacjenta i nigdy nie powinno być oparte wyłącznie na wynikach endoskopowych i radiologicznych.
- Jeśli resekcja jelita jest konieczna, należy wykonać odcinkową, oszczędną resekcję, aby uniknąć zespołu krótkiego jelita.4
. - Pooperacyjna terapia podtrzymująca remisję może nie być konieczna w przypadku miejscowego zajęcia jelita chorobą Leśniowskiego-Crohna i chirurgicznego usunięcia zajętego odcinka jelita.
2627. - Warto przeprowadzić kontrolę endoskopową po 6 miesiącach.
Wskazania do operacji
- Operacja w trybie pilnym
- niedrożność jelita, perforacja, piorunujące zapalenie jelita grubego (fulminant colitis) lub masywne krwawienie
- Operacja planowa
- w przypadku kró
tkichtkoodcinkowychodcinkówzwężeń, izolowanego zajęcia okolicy krętniczo-kątniczej o wysokiej aktywności choroby4 - Wielu z tych pacjentów będzie wymagało operacji w przyszłości, więc powinni oni zostać poinformowani o możliwości wczesnej operacji.
Zabiegizabiegi chirurgiczne ukierunkowane w przypadku określonych problemów, np. ropnie i przetoki3032- zwężenie jelita grubego o niejasnym charakterze4
- U dzieci i młodzieży, w przypadku zahamowania wzrostu, ponownego rzutu choroby lub utrzymującej się aktywności choroby pomimo optymalnej terapii zachowawczej, należy we wczesnym stadium rozważyć wykonanie elektywnej operacji.
Dalsze wskazania do operacji
- Zwężenia
- podział na zwężenia zapalne (do leczenia farmakologicznego) i bliznowate (do leczenia chirurgicznego)
- Zwężenia na krótkim odcinku, do których jest dostęp, można poszerzyć endoskopowo, a dłuższe (≥5 cm) powinny zostać zoperowane.4
. - Przetoki
- Leczenie przetoki powinno być prowadzone w ośrodku interdyscyplinarnym.4
. - Bezobjawowe przetoki okołoodbytnicze powinny być leczone chirurgicznie tylko w wyjątkowych przypadkach.4
. - Ropnie
- W przypadku ropni w jamie brzusznej należy zastosować antybiotykoterapię, uwzględniając wywiad chorobowy pacjenta (zwłaszcza historię przyjmowania antybiotyków) oraz lokalną
antybiotyko-opornoantybiotykooporność, w połączeniu z interwencyjnym lub chirurgicznym leczeniem drenażowym.4.
Ciąża
- Pacjentki z chorobą Leśniowskiego-Crohna powinny dążyć do remisji przed planowanym poczęciem.
- Ostre rzuty choroby w ciąży należy leczyć bezzwłocznie.
- Preferowanymi lekami są
steroidyglikokortykosteroidy. - Dodatkowo można rozważyć zastosowanie przeciwciał anty-TNF-alfa.
- Przed planowaną ciążą należy odstawić metotreksat. Przeciwciała anty-TNF-alfa i tiopuryny powinny być kontynuowane w ciąży, jeśli utrzymują się wskazania do leczenia.
- Kontynuację w ciąży lub przerwanie stosowania innych leków w terapii choroby Leśniowskiego-Crohna, w tym wedolizumabu i ustekinumabu, należy oceniać indywidualnie.
SteroidyGlikokortykoteroidy i leki biologiczne należy przyjmować podczas karmienia piersią zgodnie ze wskazaniami.
Przebieg, powikłania i rokowanie
Przebieg
- Choroba Leśniowskiego-Crohna jest chorobą przewlekłą, charakteryzującą się ostrymi rzutami i okresami remisji.
- Po osiągnięciu remisji zawsze istnieje ryzyko wystąpienia kolejnego epizodu choroby.
- Trudno ocenić ryzyko w przypadku poszczególnych pacjentów.
- W badaniach klinicznych częstość nawrotów wynosiła 30–60% w 1. roku i od 40–70% w 2. roku.
Powikłania
- Niedrożność jelita z powodu bliznowatego lub zapalnego zwężenia lub zrostów
- Ropnie wewnątrz jamy brzusznej (intraabdominal abscess)
- Tworzenie się przetok i zmiany w okolicy odbytu
- Zespół rozrostu bakteryjnego jelita cienkiego (Small Intestinal Bacterial Overgrowth - SIBO)
- Zaburzenia wchłaniania, niedobory i zaburzenia odżywiania
- opóźnienie wzrostu u dzieci i młodzieży
- Objawy pozajelitowe
- Wielu młodych pacjentów z nieswoistymi zapaleniami jelit zmaga się z problemami psychologicznymi i jest podatnych na depresję lub obniżoną samoocenę.
- Problem dotyczy również rodziców i krewnych.
- Zmęczenie (zespół przewlekłego zmęczenia)
- Częsty w chorobie Leśniowskiego-Crohna (29–77%), może znacząco pogorszyć jakość życia i zdolność do pracy.
3133. - Osteoporoza
- z powodu niedoboru witaminy D lub jako reakcja niepożądana przy terapii steroidowej
Rokowanie
- Ogólnie
rzeczrokowaniebiorąc, rokowania sąjest dobre z wyjątkowo niskim ryzykiem zgonu związanegozanym z chorobą.
Niekorzystne czynniki prognostycznieprognostyczne
- Czynny nikotynizm
- Młody wiek przy pierwszym wystąpieniu objawów (<40 lat)
- Konieczność stosowania terapii steroidowej przy pierwotnym rozpoznaniu
- Dolegliwości okołoodbytnicze przy pierwotnym rozpoznaniu
- Złożone dolegliwości okołoodbytnicze
- Dolegliwości związane ze zwężeniami
- Utrata masy ciała wynosząca
>ponad 5 kg przed rozpoznaniem choroby - Każda resekcja okrężnicy
- ≥2 resekcje jelita cienkiego
Dalsze postępowanie
Informacje ogólne
- Należy odbywać regularne wizyty kontrolne zarówno u lekarza
ogólnegorodzinnego, jak i u gastroenterologa. - Odstępy czasowe zależą m.in. od aktywności i rozprzestrzeniania się choroby lub ewentualnych powikłań.
- Terapia i dalsze postępowanie są ustalane przez specjalistów, dalsze kontrole mogą być prowadzone w porozumieniu z lekarzem
ogólnymrodzinnym. - Ważne jest, aby zwrócić uwagę na wtórne problemy ze zdrowiem psychicznym;
aregularne badania kontrolne mogą być istotną pomocą.
Profilaktyka nowotworowa
KonkretneRegularne monitorowanie onkologiczne powinno być prowadzone w chorobie Leśniowskiego-Crohna tylko wtedy, gdy zajęta jest okrężnica, podobnie jak we wrzodziejącym zapaleniu jelita grubego.Strategię monitorowania przywrzodziejącym zapaleniu jelita grubegomożna znaleźć w artykule, do którego prowadzi łącze, pod hasłem „Monitorowanie onkologiczne”.
Postępowanie podczas pandemii COVID-19
- Pacjenci z IBD generalnie nie są narażeni na zwiększone ryzyko zakażenia SARS-CoV-2.
- Niemniej jednak
pacjencipowinni sumiennie stosować środki ochrony indywidualnej. - Pacjenci z IBD i przyjmujący leczenie immunosupresyjne są narażeni na zwiększone ryzyko zakażenia SARS-CoV-2 i dlatego powinni starannie wdrożyć środki ochrony indywidualnej.
- Stopień zwiększenia ryzyka różni się dla poszczególnych leków immunosupresyjnych.
- Pacjenci z IBD i zakażeniem SARS-CoV-2 mają zwiększone ryzyko ciężkiego przebiegu choroby COVID w określonych warunkach (choroby współistniejące/czynniki ryzyka).
- Tacy pacjenci powinni być uważnie monitorowani pod kątem szybkiego pogorszenia się choroby.
- Ogólnie pacjenci z IBD przyjmujący leki immunosupresyjne nie są narażeni na zwiększone ryzyko ciężkiego przebiegu zakażenia SARS-CoV-2.
- Dlatego nie należy zmniejszać terapii immunosupresyjnej w przypadku COVID o łagodnym lub umiarkowanym przebiegu.
- Wyjątkiem jest długotrwała terapia steroidami ogólnoustrojowymi, zwłaszcza w dawkach większych niż 20 mg ekwiwalentu prednizonu na dobę.
- Należy zatem ich unikać, jeśli to możliwe, lub ograniczać i kończyć terapię, o ile jest to uzasadnione klinicznie.
- W przypadku ostrego rzutu IBD podczas pandemii Sars-CoV-2, warto wybierać terapię biologiczną
terapięo spodziewanym szybkim początku działania zamiast wysokodawkowej terapii steroidami ogólnoustrojowymi. - U pacjentów z ciężką chorobą COVID-19 należy przerwać leczenie tiopurynami, metotreksatem i tofacitinibem, i wznowić je po pokonaniu zakażenia.
- Hospitalizowani pacjenci z IBD i chorobą COVID-19 powinni otrzymywać
- W przypadku pacjentów ambulatoryjnych z COVID-19 decyzja o zastosowaniu profilaktyki przeciwzakrzepowej powinna być podjęta
szeroko,zgodnie z indywidualnym profilem ryzyka i stosowanymi jednocześnie lekami. - Podczas pandemii należy ograniczyć przyjmowanie pacjentów do placówek
OchronyochronyZdrowiazdrowia. - Konsultacje IBD powinny być kontynuowane z uwzględnieniem pilności przyjęcia i optymalizacji środków kontroli zakażeń, takich jak dystans przestrzenny oraz po wykorzystaniu możliwości telemedycyny.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje

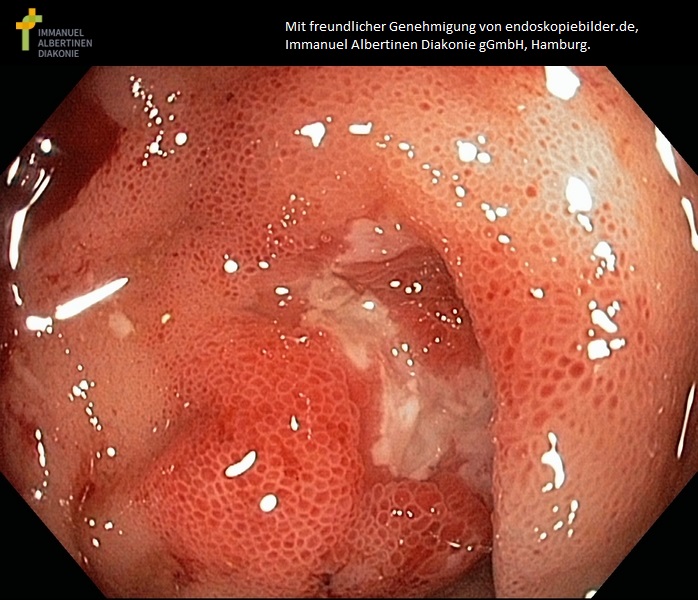
Wrzód w esicy w chorobie Leśniowskiego-Crohna (dzięki uprzejmości endoskopiebilder.de, Immanuel Albertinen Diakonie gGmbH, Hamburg)

Jelito grube, badanie przeglądowe
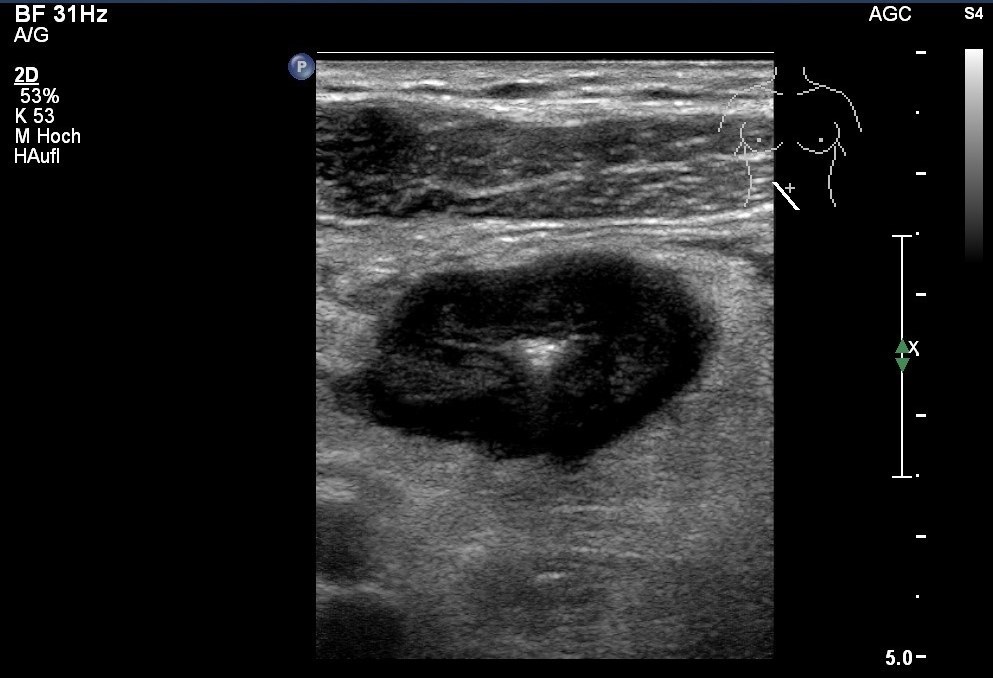
USG: zmiana hipoechogeniczna w chorobie Leśniowskiego-Crohna; pogrubienie ściany ze zwężeniem światła jelita, pogrubiona okołookrężnicza tkanka tłuszczowa o wysokiej echogeniczności (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e.V., Hamburg)
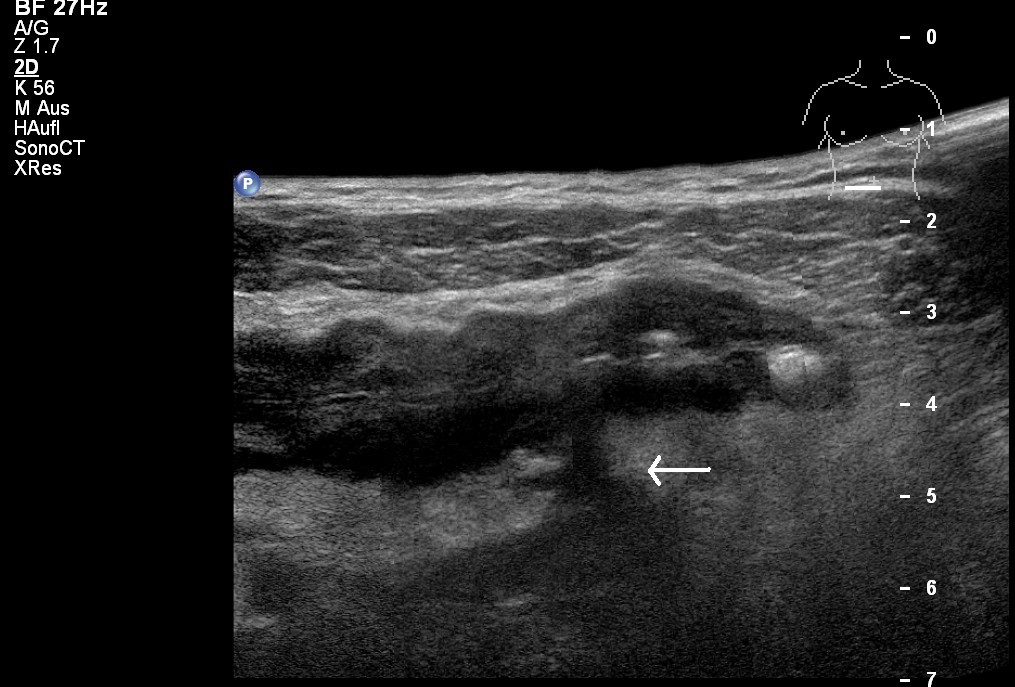
USG: Choroba Leśniowskiego-Crohna z przetoką do okołojelitowej tkanki tłuszczowej (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e.V., Hamburg)
Źródła
Wytyczne
- Łodyga M, Eder P, Gawron-Kiszka M. et al. Wytyczne Polskiego Towarzystwa Gastroenterologii i Konsultanta Krajowego w dziedzinie Gastroenterologii dotyczące postępowania z pacjentem z chorobą Leśniowskiego-Crohna. Gastroenterology Rev 2021; 16 (4): 257–296. DOI
- Gonciarz M, Szkudłapski D, Mularczyk A. et al. Wytyczne postępowania z chorymi na nieswoiste choroby zapalne jelit w praktyce lekarza rodzinnego. Lekarz POZ. 2017;3(1):1-11. termedia.pl
- Torres J, Bonovas S, Doherty G. et al. ECCO Guidelines on Therapeutics in Crohn's Disease: Medical Treatment. J Crohns Colitis. 2020 Jan 1;14(1):4-22. DOI
- Adamina M, Bonovas S, Raine T. et al. ECCO Guidelines on Therapeutics in Crohn's Disease: Surgical Treatment. J Crohns Colitis. 2020 Feb 10;14(2):155-168. DOI
- van Rheenen PF, Aloi M, Assa A. et al. The Medical Management of Paediatric Crohn's Disease: an ECCO-ESPGHAN Guideline Update. J Crohns Colitis. 2020 Oct 7:jjaa161. DOI
- Gajendran M, Loganathan P, Catinella AP, Hashash JG. A comprehensive review and update on Crohn's disease. Dis Mon. 2018 Feb;64(2):20-57. DOI
Piśmiennictwo
- Wilkins T, Jarvis K, Patel J. Diagnosis and management of Crohn's disease. Am Fam Physician 2011; 84: 1365-75. www.ncbi.nlm.nih.gov
- Best WR, Becktel JM, Singleton JW, et al. Development of a Crohn's disease activity index. National Cooperative Crohn's Disease Study. Gastroenterology 1976; 70(3): 439-44. pubmed.ncbi.nlm.nih.gov
OttZagórowiczCE,ObermeierWalkiewiczFD,ThielerKuchaSP, et al.TheNationwideincidencedata on epidemiology of inflammatory bowel disease inaPolandruralbetweenregion2009ofandSouthern2020.GermanyPol Arch Intern Med. 2022; 132:a prospective population-based study. Eur J Gastroenterol Hepatol 2008; 20: 917-2316194. pubmed.ncbi.nlm.nih.gov- Preiß JC, Bokemeyer B, Buhr HJ, et al. Updated German clinical practice guideline on “diagnosis and treatment of Crohn‘s disease”. Z Gastroenterol 2014; 52: 1431–84. pubmed.ncbi.nlm.nih.gov
- Loftus CG, Loftus EV, Jr., Harmsen WS et al. Update on the incidence and prevalence of Crohn's disease and ulcerative colitis in Olmsted County, Minnesota. Inflamm Bowel Dis 2007; 13: 254-61. pubmed.ncbi.nlm.nih.gov
KallaDolingerRM,Ventham NT, SatsangiTorres J,etVermeirealS. Crohn's disease.BMJ.Lancet20142024NovMar1923;349403(10432):g6670. doi: 10.1136/bmj.g6670.1177-1191DOIpubmed.ncbi.nlm.nih.gov- Suryaprasad AG, Prindiville T. The biology of TNF blockade. Autoimmun Rev 2003; 2: 346-57. PubMed
- Halme L, Paavola-Sakki P, Turunen U, et. al. Family and twin studies in inflammatory bowel disease. World J Gastroenterol 2009; 12: 3668-72. PubMed
- Podolsky DK. Inflammatory bowel disease. N Engl J Med 2002; 347: 417-29. PubMed
- Hampe J, Cuthbert A, Croucher PJP, Mirza MM et al. Association between insertion mutation in NOD2 gene and Crohn's disease in German and British populations . Lancet 2001; 357: 1925-8. PubMed
- Abraham C, Cho JH. Inflammatory bowel disease. N Engl J Med 2009; 361: 2066-78. New England Journal of Medicine
- Takeuchi K, Smale S, Premchand P, et al. Prevalence and mechanism of nonsteroidal anti-inflammatory drug-induced clinical relapse in patients with inflammatory bowel disease. Clin Gastroenterol Hepatol 2006; 4: 196-202. PubMed
- Rath HC, Schultz M, Freitag R, et al. Different subsets of enteric bacteria induce and perpetuate experimental colitis in rats and mice. Infect Immun 2001; 69: 2277-85. PubMed
- Feagan BG. Maintenance therapy for inflammatory bowel disease. Am J Gastroenterol 2003; 98: 6-17. PubMed
- Andersson RE, Olaison G, Tysk C et a. Appendectomy is followed by increased risk of Crohn's disease. Gastroenterology 2003; 124(1): 40-6. pubmed.ncbi.nlm.nih.gov
- Garcia Rodriguez LA, Ruigomez A, Panes J. Acute gastroenteritis is followed by an increased risk of inflammatory bowel disease. Gastroenterology 2006; 130: 1588-1594. pubmed.ncbi.nlm.nih.gov
- Tibble J, Teahon K, Thjodleifsson B
,.RosethetA, Sigthorsson G, Bridger S, Foster R, Sherwood R, Fagerhol M, Bjarnason Ial. A simple methood for assessing intestinal inflammation in Crohns's disease. Gut 2000; 47: 506-13. www.ncbi.nlm.nih.gov Yamamato T. The clinical value of faecal calprotectin and lactoferrin measurement in postoperative Crohn's disease. United European Gastroenterology Journal 2015; 3: 5-10. doi:10.1177/2050640614558106.DOIHoltman GA, Lisman-van Leeuwen Y, Reitsma JB, et al.. Noninvasive tests for inflammatory bowel disease: A meta-analysis.. Pediatrics 2016; 137: 1-11. doi:10.1542pediatrics.aappublications.orgvan Rheenen PF, de Vijver EV, Fidler V. Faecal calprotectin for screening of patients with suspected inflammatory bowel disease: diagnostic meta-analysis. BMJ 2010; 341: c3369.BMJ (DOI)Yang Z, Clark N, Park KT. Effectiveness and cost-effectiveness of measuring fecal calprotectin in diagnosis of inflammatory bowel disease in adults and children. Clin Gastroenterol Hepatol 2014; 12: 253-62. pmid:23883663PubMed- Dong J, Wang H, Zhao J, Zhu W, et al. Ultrasound as a diagnostic tool in detecting active Crohn's disease: a meta-analysis of prospective studies. Eur Radiol. 2014 Jan;24(1):26-33. doi: 10.1007/s00330-013-2973-0. www.ncbi.nlm.nih.gov
- Wang H, Zhao J, Zhu W, et al. Ultrasound as a diagnostic tool in detecting active Crohn's disease: a meta-analysis of prospective studies. Eur Radiol. 2014 ;24(1):26-33. doi: 10.1007/s00330-013-2973-0. DOI
- Panés J, Bouzas R, Chaparro M. et al. Systematic review: the use of ultrasonography, computed tomography and magnetic resonance imaging for the diagnosis, assessment of activity and abdominal complications of Crohn’s disease. Aliment Pharmacol Ther 2011;34(2):125-45 pubmed.ncbi.nlm.nih.gov
- van Rheenen PF, de Vijver EV, Fidler V. Faecal calprotectin for screening of patients with suspected inflammatory bowel disease: diagnostic meta-analysis. BMJ 2010; 341: c3369. BMJ (DOI)
- Yamamato T. The clinical value of faecal calprotectin and lactoferrin measurement in postoperative Crohn's disease. United European Gastroenterology Journal 2015; 3: 5-10. doi:10.1177/2050640614558106. DOI
- Holtman GA, Lisman-van Leeuwen Y, Reitsma JB, et al.. Noninvasive tests for inflammatory bowel disease: A meta-analysis.. Pediatrics 2016; 137: 1-11. doi:10.1542 pediatrics.aappublications.org
- Yang Z, Clark N, Park KT. Effectiveness and cost-effectiveness of measuring fecal calprotectin in diagnosis of inflammatory bowel disease in adults and children. Clin Gastroenterol Hepatol 2014; 12: 253-62. pmid:23883663 PubMed
- Frøslie KF, Jahnsen J, Moum BA, et al. Mucosal healing in inflammatory bowel disease: results from a Norwegian population- based cohort. Gastroenterology 2007; 133: 412-22. pubmed.ncbi.nlm.nih.gov
- Gomollón F et al. 3rd European evidence- based consensus on the diagnosis and management of Crohn’s disease 2016: part 1: diagnosis and medical management on behalf of ECCO. Journal of Crohn's and Colitis 2017; 11(1): 3-25. doi.org
- Lichtenstein GR et al. ACG Clinical Guideline: Management of Crohn's Disease in Adults. Am J Gastroenterol 2018; 113: 481-517. pubmed.ncbi.nlm.nih.gov
- Cosnes J, Beaugerie L, Carbonnel F et al. Smoking cessation and the course of Crohn's disease: an intervention study. Gastroenterology 2001;120:1093-9. www.ncbi.nlm.nih.gov
- Kelly D, Fleming R. Nutritional considerations in inflammatory bowel disease. Gastroenterol Clin North Am 1995; 24: 597-611. www.ncbi.nlm.nih.gov
- Zhan YL, Zhan YA, Dai SX. Is a low FODMAP diet beneficial for patients with inflammatory bowel disease? A meta-analysis and systematic review. Clin Nutr. 2017 May 24. pmid:28587774 PubMed
- Zhao X, Zhou C, Chen H, et al. Efficacy and safety of medical therapy for low bone mineral density in patients with Crohn disease: A systematic review with network meta-analysis. Medicine (Baltimore) 2017 Mar; 96(11): e6378 pubmed.ncbi.nlm.nih.gov
- Farmer RG, Hawk WA, Turnbull RB, Jr. Indications for surgery in Crohn's disease: analysis of 500 cases. Gastroenterology 1976;71:245-50. www.ncbi.nlm.nih.gov
- Grimstad T, Norheim KB, Isaksen K et al. Fatigue in Newly Diagnosed Inflammatory Bowel Disease. J Crohns Colitis 2015; 9: 725-30. pmid:25994356 PubMed
Autorzy
- Grzegorz Margas, Dr n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (recenzent)
- Adam Windak, Prof. dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (redaktor)
- Lino Witte,
dr.Dr n. med., lekarz podstawowej opieki zdrowotnej, Frankfurt nad Menem