Informacje ogólne
Definicja
- Spektrum morfologiczne
niealkoholowejchoroby stłuszczeniowej choroby wątroby związanej z dysfunkcją metaboliczną (non-alcoholicmetabolicfattydysfunction associated steatotic liver disease—-NAFLDMASLD) rozciąga się od prostego stłuszczenia, poprzez stłuszczeniowe zapalenie wątroby (nonalcoholicmetabolic steatohepatitis —NASHMASH), aż do zwłóknienia wątroby i marskości wątroby oraz do raka wątrobowokomórkowego lub, rzadziej, do raka przewodów żółciowych wewnątrzwątrobowych. - czyste stłuszczenie, bez towarzyszącego zapalenia lub włóknienia: odwracalne, zwykle o niepostępującym przebiegu
- Stłuszczenie wątroby (steatosis hepatis) charakteryzuje się magazynowaniem tłuszczu (trójglicerydów) w hepatocytach.
Stwierdzamy stStłuszczeniowezapaleniemzapalenie wątroby (NASHMASH) rozpoznaje się, gdy oprócz stłuszczenia wątroby występuje również zapalenie.- Stłuszczenie niskiego stopnia (łagodne) zajmuje <33% miąższu, średniego stopnia (umiarkowane) zajmuje 33–66%, a wysokiego stopnia (ciężkie) zajmuje>mniej niż 33% miąższu, średniego stopnia (umiarkowane) zajmuje 33–66%, a wysokiego stopnia (ciężkie) zajmuje ponad 66% miąższu.
- W celu rozpoznania
NAFLDMASLD należy wykluczyć nadmierne spożywanie alkoholu i inne wtórne przyczyny stłuszczenia wątroby.1. MiW 2023 roku międzynarodowa grupaautorekspertówapeluje, aby zmienić nazwę tej jednostki chorobowej, tak aby odzwierciedlazaleciłajejstosowanieprzyczynę:terminu"metabolicstłuszczeniowa choroba wątroby (dysfunction) associated fattysteatosis liver disease"—-MAFLDSLD) określającego stłuszczenie wątroby niezależnie od etiologii.2- wyróżniono
(podgrupy pacjentów, w zależności od etiologii stłuszczenia:- stłuszczeniowa choroba wątroby związana z dysfunkcją metaboliczną (metabolic dysfunction-associated steatotic liver disease - MASLD)
2.- zamiast NAFLD; MASLD definiuje pacjentów ze stłuszczeniem wątroby i co najmniej jednym z pięciu kardiometabolicznych czynników ryzyka
NAFLD to w najszerszym znaczeniustłuszczeniowa chorobauwarunkowanawątrobymetabolicznie.związana z dysfunkcją metaboliczną oraz zwiększonym spożyciem alkoholu (MASLD and increased alcohol intake - MetALD)TerminystłuszczeniowaNAFLDchorobaiwątrobyMAFLDzwiązananiewyłączniepowinnyzebyćspożywaniemstosowanealkoholuzamiennie,(alcoholponieważrelatednazwaliverMAFLDdiseasewyklucza–niektALD)- stłuszczeniowa choroba wątroby wtó
rernajednostki.do innych schorzeń - kryptogenna stłuszczeniowa choroba wątroby (cryptogenic steatotic liver disease - cryptogenic SLD)
- stłuszczeniowa choroba wątroby związana z dysfunkcją metaboliczną (metabolic dysfunction-associated steatotic liver disease - MASLD)
- wyróżniono
Epidemiologia
- Częstość występowania
NAFLDMASLD w ogólnej populacji dorosłychnawświecieEuropie wynosiok.około 25 %. - Szacuje się, że globalna częstość występowania
niealkoholowego stłuszczeniowego zapalenia wątroby (nonalcoholic steatohepatitis — NASH)MASH wynosi ok. 3–5%. - Niewiele jest danych na temat częstości występowania w populacji ogólnej marskości wątroby wywołanej przez
NASHMASH. - Oceniono, że współczynnik chorobowości
NASHMASH w populacjach ryzyka wynosi do 50%. - Badania populacyjne większych kohort wykazały większą częstość występowania
NAFLDMASLD u mężczyzn (19–31%) w porównaniu z częstością 15–16% u kobiet.- Różnice te dotyczą prawdopodobnie przede wszystkim pacjentów z nadwagą.
- U pacjentów szczupłych oraz u osób z
NASHMASH wpływ płci wydaje się mniej wyraźny.
- W krajach uprzemysłowionych na
NAFLDMASH coraz częściej chorują dzieci i młodzież. Częstość występowaniaNAFLDMASH jest znacząco wyższa u chłopców z nadwagą w porównaniu z dziewczętami. U dzieci i młodzieży również mogą występować postaci postępujące.- Częstość występowania
NAFLDMASH u dzieci i młodzieży w populacji ogólnej jest niższa niż u dorosłych i wynosi 3–10%.
- Częstość występowania
- Wywoł
anaane przezNASHMASH marskość wątroby oraz rak wątrobowokomórkowy (HCC)na podłożu NASHsą coraz częstszymi wskazaniami do przeszczepu wątroby (liver transplantation — LTx).
Etiologia i patogeneza
- Rozwój
NAFLDMASLD ma przyczyny genetyczne, epigenetyczne, etniczne, hormonalne i środowiskowe. NAFLDMASLD to w najszerszym znaczeniu choroba uwarunkowana metabolicznie.- U większości pacjentów z
NAFLDMASLD występuje otyłość centralna i inne elementy zespołu metabolicznego. - Jednak
NAFLDMASLD może rozwinąć się również u pacjentówoz prawidłowejowąmasiemasą ciała (tzw. Lean-NAFLD,ok. 20% przypadków, BMI = 18,5–24,9 - Na naturalny przebieg
NAFLDMASLD mają wpływ elementy stylu życia, takie jak dieta i aktywność fizyczna. - Otyłość jest wspólnym czynnikiem ryzyka
NAFLDMASLD i cukrzycy typu 2. Wszystkie trzy jednostki chorobowe wykazują rosnącą chorobowość.NAFLDMASLD i cukrzyca typu 2 są wzajemnie powiązane pod względem zapadalności i rokowania.- Istnieje dodatnia korelacja pomiędzy
NAFLDMASLD a różnymi parametrami metabolicznymi (obwód brzucha,BodywskaźnikMassmasyIndexciała - BMI, trójglicerydy). - Kilka badań wskazuje,
żeże mikrobiom jelitowy jest zaangażowany zarówno w rozwój, jak i progresjęNAFLDMASLD.
- Istnieje dodatnia korelacja pomiędzy
- „Dieta zachodnia” u młodzieży jest prospektywnie związana ze zwiększonym ryzykiem późniejszego rozwoju stłuszczenia wątroby. Tu szczególnie ważną rolę odgrywa spożywanie
tzw.słodzonych napojów gazowanych (soft drinks).- Dodane cukry, sacharoza i prawdopodobnie szczególnie fruktoza mogą przyczyniać się do intensyfikacji lipogenezy i zmniejszania utleniania tłuszczów.1
.
- Dodane cukry, sacharoza i prawdopodobnie szczególnie fruktoza mogą przyczyniać się do intensyfikacji lipogenezy i zmniejszania utleniania tłuszczów.1
Możliwe sIstnieją formy mieszane pomiędzyNAFLDMASLD a alkoholową chorobą stłuszczeniową wątroby.(ALD) określane nazwą MetALD (MASLD ze zwiększonym spożyciem alkoholu)
Czynniki predysponujące
- Z występowaniem
NAFLDMASLD wiążą się: - podwyższone BMI (szczególnie w przypadku otyłości trzewnej)
- występowanie insulinooporności lub
- starszy wiek
- płeć męska
- pochodzenie iberyjskie
- predyspozycje genetyczne
- Do endogennych czynników patogenetycznych zalicza się predyspozycje genetyczne i prawdopodobnie skład mikrobiomu jelitowego.
- Czynniki genetyczne
- Kilka polimorfizmów genetycznych zostało zidentyfikowanych jako możliwe czynniki ryzyka
NAFLDMASLD i ciężkości choroby.
- Kilka polimorfizmów genetycznych zostało zidentyfikowanych jako możliwe czynniki ryzyka
- W szczególności nosiciele allela ryzyka PNPLA3 p.I148M (50% osób pochodzenia europejskiego jest homozygotycznych lub heterozygotycznych) mają zwiększone ryzyko rozwoju stłuszczenia wątroby, zwłóknienia, marskości wątroby i HCC.
NAFLDMASLD jest również uważana za niezależny czynnik ryzyka sercowo-naczyniowego i jest predyktorem rozwoju cukrzycy typu 2. W związku z tymNAFLDMASLD nie należy traktować jako izolowanej choroby wątroby, ale jako element choroby ogólnoustrojowej.- Palenie tytoniu jest związane z zaawansowanym zwłóknieniem wątroby w
NAFLDMASLD.
ICPC-2
D97 Lebererkrankung NNB
ICD-10
- K75.8 Inne określone zapalne choroby wątroby
- K76.0 Stłuszczenie wątroby niesklasyfikowane gdzie indziej
Diagnostyka
Kryteria diagnostyczne
Wykluczenie
- MASLD
innychmożna przyczyn
rozpoznać u pacjentów ze stłuszczeniem watroby (stwierdzonym w badaniu obrazowym lub histologicznym) i obecnością co najmniej jednego z poniższych kryteriów:
AbywskaźnikodróżnićmasyNAFLD od ALDciała (BMI) ≥25 kg/m2 lub obwód brzucha >94 cm (mężczyźni) i >80 cm (kobiety),- glikemia na czczo ≥5.6 mmol/l (≥100 mg/dl) lub wynik glikemii w doustnym teście obciążenia glukozą (OGTT) po 2 godzinach ≥7.8 mmol/l (≥140 mg/dl) lub HbA1c ≥5.7% (≥39 mmol/l) lub rozpoznana cukrzyca typu 2
- ciśnienie tętnicze ≥130/85 mmHg lub leczenie z powodu nadciśnienia
- trójglycerydy w osoczu ≥1.70 mmol/l (≥150 mg/dl) lub leczenie hipolipemizujące
- cholesterol HDL w osoczu ≤1.0 mmol/l (≤40 mg/dl) - mężczyźni i ≤1.3 mmol/l (≤50 mg/dl) - kobiety lub leczenie hipolipemizujące
- Jeśli spożycie alkoholu wynosi 140–350 g na tydzień dla kobiet i 210–420 g na tydzień dla mężczyzn lub 20 i więcej g alkoholu dziennie u kobiet i 30 lub więcej g alkoholu u mężczyzn, należy rozpoznać MetALD (MASLD ze zwiększonym spożyciem alkoholu)
- U chorych bez czynników ryzyka MASLD i innych znanych przyczyn stłuszczenia (takich jak alkoholowa choroba wątroby, stłuszczenie polekowe, choroby monogenowe)
lub postaci mieszanych,należyposrozpoznać kryptogenną stłużyćuszczeniowąsichorobędziennymwątroby (cryptogeniclimitemsteatoticalkoholuliverwynoszącymdisease10 g–u kobiet i 20 g u mężczyzncryptogenic SLD). - Oznaczanie transferyny desialowanej (carbohydrate deficient transferrin — CDT, transferyna ubogowęglowodanowa) nie nadaje się do diagnostyki różnicowej odróżniającej
NAFLDMASLD od choroby alkoholowej wątroby (alcoholic liver disease — ALD) ze względu nabrakniską czułościć i swoistościć badania. - W przypadku konieczności uzyskania wiarygodnego dowodu spożywania alkoholu, np. przed wpisaniem na listę do przeszczepu wątroby, można wykonać oznaczenie glukuronidu etylu w moczu lub we włosach.
Wyniki incydentalne
- W
przypadkurazieincydentalnychprzypadkowegooznakstwierdzenia cech stłuszczenia wątroby i objawów klinicznych/oznak choroby wątroby albowymagającychnieprawidłowychuwagiwynikówwartościbadań laboratoryjnych związanych z funkcją wątrobątroby, należy dokonać dalszej oceny pod kątemNASHMASH. - Do nieinwazyjnej oceny ryzyka dotyczącego progresji zwłóknienia można wykorzystać wskaźnik NAFLD Fibrosis Score, który jest obliczany na podstawie następujących parametrów: wiek, BMI, stężenie glukozy we krwi, liczba płytek krwi, albuminy oraz iloraz AST/ALT.
Badania przesiewowe
- Badania przesiewowe pod kątem występowania
NAFLDMASLD u dorosłych nie są obecnie zalecane w populacji ogólnej. - Jeśli u pacjenta występują czynniki ryzyka rozwoju
NASHMASH, należydokonaprzeprowadzićwyjaśnieniadalszą(nieinwazyjnego)diagnostykę.- Badania
przesiewowediagnostyczne powinny byćzatemprowadzone u pacjentów z cukrzycą typu 2, zespołem metabolicznym, nadwagą/otyłością czy nadciśnieniem tętniczym. NAFLDMASLD należy również rozważyć w przypadku zespołu policystycznych jajników (polycystic ovary syndrome — PCOS), bezdechu sennego, niedoczynności tarczycy, depresji czy niewydolności nerek.- Ogólne badanie przesiewowe krewnych nie wydają się uzasadnione.
- Badania
- Pacjenci z utrzymują
cymcą się lub nawracającymcą podwyższoną aktywnością enzymów wątrobowych powinni być również przebadani w kierunkuNAFLDMASLD. - Badania
przesiewowepowinny być przeprowadzane przez lekarzy rodzinnych lub lekarzy podstawowej opieki zdrowotnej (pediatrów, lekarzy ogólnych, internistów itp.). - Diabetolodzy, endokrynolodzy i kardiolodzy również powinni oceniać pacjentów z grup ryzyka pod kątem
NAFLDMASLD. - Badania
przesiewowepowinny być wykonywane przy użyciu USG i nieinwazyjnych pomiarów parametrów (np. rutynowo dostępnychwartościbadań laboratoryjnych,wartościbadań antropometrycznych, takich jak BMI, obwód talii itp.) służących do obliczania punktacji w odpowiednich skalach (np. FIB-4 lub NAFLD Fibrosis Score — NFS). - w przypadku wysokiego ryzyka: skierowanie do gastroenterologa/hepatologa
- USG
przezjamypowłoki brzusznebrzusznejNAFLDMASLD. - Niska czułość w przypadku niewielkiego stłuszczenia — nie nadaje się do wykluczenia
NAFLDMASLD. - Tomografia komputerowa (TK) ani rezonans magnetyczny (RM) nie powinny być stosowane jako metody
poszukiwawczediagnostyczne lub przesiewowe w przypadkuNAFLDMASLD. - W TK nie jest możliwe różnicowanie pomiędzy
NAFLDMASLD aNASHMASH. - Pacjentów, u których wielokrotnie lub stale stwierdza się istotne podwyższenie ALT, należy kierować do gastroenterologa/hepatologa w celu
uzyskaniaprzeprowadzeniadalszychdalszejwyjaśnieńdiagnostyki, niezależnie od wyników badań przesiewowych. WszystkimUchorymwszystkich chorych naNAFLDMASLD z zaawansowanym zwłóknieniemmonależnayzaproponowarozważyćbadaniadiagnostykę w kierunkuwczesnego wykrywaniaHCC.
Wykrywanie aktywności zapalnej
- Obecnie nie ma ustalonej techniki obrazowania pozwalającej na nieinwazyjną ocenę aktywności zapalnej.
- Nie ma dobrze poznanych nieinwazyjnych markerów służących do rozpoznania
NASHMASH.
Kryteria histologiczne
- Rozpoznanie histologiczne prostego stłuszczenia wątroby
(NAFL)ustala się w przypadku wykrycia stłuszczenia>powyżej 5% hepatocytów i braku spełnienia kryteriów dlaNASHMASH. - Histologiczne rozpoznanie stłuszczeniowego zapalenia wątroby (
NASHMASH) należy postawić, jeśli oprócz stłuszczenia (>>5%) wykrywa się zwyrodnienie balonowe hepatocytów i zapalenie zrazików. - Biopsja wątroby ma przewagę nad metodami nieinwazyjnymi (badania laboratoryjne, badania obrazowe, elastografia) w wykrywaniu wczesnych stadiów zwłóknienia, aktywności martwiczo-zapalnej i balonowego zwyrodnienia komórek.
Diagnostyka różnicowa
- Alkoholowe stłuszczeniowe zapalenie wątroby
- Stłuszczeniowe zapalenie wątroby związane z
chemoterapichemioterapią (chemotherapy-associated steatohepatitis — CASH) - Wirusowe zapalenia wątroby
- Niedożywienie jako przyczyna
- Zaburzenia metabolizmu lipidów jako przyczyna
- Zaburzenie wątroby wywołane lekami
- Hemochromatoza
- Choroba Wilsona
- Niedobór alfa-1-antytrypsyny
- Autoimmunologiczne zapalenie wątroby
- Ostre stłuszczenie wątroby ciężarnych
- Celiakia jako przyczyna
- Kolonizacja bakteryjna jelita cienkiego (SIBO) jako przyczyna
- Stłuszczenie wątroby wywołane lekami: np. przez walproinian, tetracykliny, analogi nukleozydów, ASA, amiodaron, tamoksyfen, metotreksat, glikokortykosteroidy, terapię przeciwretrowirusową, irynotekan, spironolakton, sulfasalazynę
Wywiad lekarski
- Pacjenci z
NAFLDMASLD są przeważnie bezobjawowi i większość z nich ma prawidłową aktywność - Ewentualnie początkowo nieswoiste objawy, takie jak apatia, złe samopoczucie i dyskomfort w prawym górnym kwadrancie brzucha.
- Historia przyjmowania leków i pytania dotyczące stylu życia (dieta,
ruchaktywnośc fizyczna)- Nadwaga lub otyłość są uważane za główne czynniki promujące zespół metaboliczny.
- Nawyki dotyczące spożywania alkoholu, np. za pomocą kwestionariusza AUDIT (Alcohol Use Disorder Identification Test — test rozpoznawania zaburzeń związanych ze spożywaniem alkoholu) lub CAGE, MAST (Michigan Alcoholism Screening Test)
- Wywiad rodzinny
Badanie przedmiotowe
- Badanie fizykalne jest zwykle
w normieprawidłowe; powiększona wątroba może być wyczuwalna palpacyjnie. ObjawyCzęsto zauważalne są objawy zespołu metabolicznegosą często zauważalne.
Badania uzupełniające w praktyce lekarza rodzinnego
- Badania laboratoryjne
- glukoza na czczo, HbA1C
- AST, ALT, GGTP, ALP, bilirubina
- cholesterol, HDL, LDL, trójglicerydy
- kreatynina, kwas moczowy, elektrolity
- morfologia krwi
- TSH
- Zobacz też
Artykuartykuł
- Badanie USG
- Wyraźne stłuszczenie wątroby można stosunkowo łatwo zdiagnozować na podstawie badania ultrasonograficznego (hiperechogeniczna tkanka wątrobowa, osłabienie sygnału miąższu w kierunku grzbietowym).
- U pacjentów z podejrzeniem
NAFLDMASLD jako podstawowe badanie obrazowe powinno być stosowane USG przez powłoki brzuszne. Badanie nie pozwala na wykluczenie stłuszczenia wątroby ani na różnicowanie międzyNAFLDMASLD aNASHMASH.
Stratyfikacja ryzyka
- Przy pierwszym rozpoznaniu
NAFLDMASLD wszyscy pacjenci powinni być stratyfikowani pod kątem ryzyka związanego ze stadium zwłóknienia podstawowego. W tym celu należy stosować nieinwazyjne testy/skale (NAFLD Fibrosis Score (NFS), FIB-4) lub elastografię, ewentualnie również w połączeniu.- Pacjenci z niskim ryzykiem zwłóknienia mogą być monitorowani w regularnych odstępach czasu, np. przy użyciu punktacji FIB-4 lub NFS i oznaczania transaminaz.
- w przypadku zwiększonego ryzyka zwłóknienia lub powtarzających się podwyższonych wartości parametrów wątrobowych: skierowanie do gastroenterologa/hepatologa
- W przypadku pacjentów z FIB-4 lub NFS w zakresie pośrednim (między dwiema wartościami granicznymi) lub wysokim (FIB-4 ≥2,67 lub NFS
>>0,676), jako dalsza procedura badawcza po uwzględnieniu odpowiednich chorób współistniejących, zalecana jest dynamiczna elastografia impulsowa (vibration controlled transient elastography — VCTE). - W celu wykluczenia zaawansowanego zwłóknienia wątroby oraz marskości wątroby w
NAFLDMASLD mogą być stosowane techniki elastograficzne oparte na ultradźwiękach. - Aby wiarygodnie wykryć lub wykluczyć zwłóknienie, należy wykonać biopsję wątroby.
- Pacjenci z oznakami marskości wątroby wykrytymi metodami nieinwazyjnymi lub histologicznymi powinni być regularnie monitorowani pod kątem rozwoju powikłań
związanych z wątrobąchoroby.
- W przypadku pacjentów z FIB-4 lub NFS w zakresie pośrednim (między dwiema wartościami granicznymi) lub wysokim (FIB-4 ≥2,67 lub NFS
- Czynniki ryzyka i choroby towarzyszące w
NAFLDMASLD- Pacjenci z
NAFLDMASLD powinni być oceniani pod kątem ryzyka sercowo-naczyniowego w taki sam sposób, jak pacjenci z grupy ryzyka zgodnie z wytycznymi towarzystw kardiologicznych. - Ze względu na ścisły i wzajemny związek
NAFLDMASLD z metabolicznymi czynnikami ryzyka, diagnostykaNAFLDMASLD powinna obejmować dokumentowanie BMI, obwód brzucha WPodczaswyjaśnianiuprowadzonejNAFLDdiagnostyki MASLD powinny być brane pod uwagę inne choroby współistniejące, takie jak (subkliniczna) niedoczynność tarczycy, PCOS i zespół obturacyjnego bezdechu sennego.
- Pacjenci z
- Ocena rokowania i stratyfikacja ryzyka
- Działania diagnostyczne powinny zmierzać do określenia stopnia zaawansowania choroby, a tym samym służyć indywidualnej ocenie rokowania/stratyfikacji ryzyka.
Diagnostyka specjalistyczna
- Elastografia/elastometria
- Zobacz wyżej.
- RM
- Istnieją dobrze zwalidowane dane dotyczące badania MRS-PDFF (magnetic resonance spectroscopy proton density fat fraction — pomiar gęstości protonów frakcji tłuszczowej metodą spektroskopii rezonansu magnetycznego), jednak badanie to nie weszło jeszcze do rutynowej praktyki klinicznej
i, jest droższe i bardziej wymagające w porównaniu z badaniem ultrasonograficznym, a przy tym nie jest tak szeroko dostępne. - TK
- Nie powinna być stosowana jako podstawowa metoda rozpoznawania ani metoda przesiewowa w przypadku
NAFLDMASLD. TK nie umożliwia adekwatnego różnicowania międzyNASHMASH aNAFLDMASLD.
- Nie powinna być stosowana jako podstawowa metoda rozpoznawania ani metoda przesiewowa w przypadku
- Biopsja wątroby
- do wiarygodnego odróżnienia
NAFLDMASLD odNASHMASH i od marskości NASH - Jeśli ryzyko zwłóknienia jest bardzo niskie, biopsja nie jest konieczna.
- U około 2–7% pacjentów z
NAFLDMASLD biopsja wątroby wykazuje zapalenie (NASHMASH) i zwłóknienie.3. - Może być wymagane potwierdzenie histologiczne w celu wykluczenia innych chorób wątroby.
- do wiarygodnego odróżnienia
Wskazania do skierowania do specjalisty
- W przypadku zwiększonego ryzyka zwłóknienia lub powtarzających się podwyższonych wartości parametrów wątrobowych: skierowanie do gastroenterologa/hepatologa
TerapiaLeczenie
Cele terapiileczenia
- Zapobieganie progresji choroby
- Profilaktyka i wczesne wykrywanie HCC i pozawątrobowych nowotworów złośliwych
- Zapobieganie czynnikom ryzyka
iich leczenieich - Zapobieganie zwiększonej zachorowalności i śmiertelności z przyczyn sercowo-naczyniowych
Ogólne informacje o terapiileczeniu
Liczne badania wskazują, że modyfikacjeModyfikacje stylu życia, takie jak zmiana diety z redukcją masy ciała i zwiększenie aktywności fizycznej, mogą poprawić zarówno wartości transaminaz, jak i obraz histologiczny wątroby.- Podstawą obecnej terapii jest dostosowanie stylu życia oraz kontrola i
terapialeczenie zespołu metabolicznego, a zwłaszczaleczenieczynników ryzyka sercowo-naczyniowego. - W przypadku pacjentów otyłych redukcja masy ciała o 10% w ciągu jednego roku jest już wystarczająca, aby znacząco zmniejszyć wynik NAS (NAFLD Activity Score) i stopień zwłóknienia.
- W razie niepowodzenia diet redukujących masę ciała i zmiany stylu życia, w przypadku ciężkiej otyłości należy rozważyć operację bariatryczną.
- Abstynencja alkoholowa i abstynencja nikotynowa
- Spożywanie kawy może być zalecane ze względu na działanie hepato- i kardioprotekcyjne.
Terapie nielekowe
- Redukcja masy ciała
- Pacjenci z nadwagą lub otyłością chorzy na
NAFLDMASLD powinni zmniejszyć masę ciała o co najmniej 5% w celu zmniejszenia stłuszczenia, zapalenia oraz wartości transaminaz. - W celu poprawy uzyskania regresji lub ustabilizowania zwłóknienia u pacjentów z nadwagą/otyłością należy dążyć do redukcji masy ciała o co najmniej 10%. Zaleca się zmniejszenie kaloryczności posiłków o co najmniej 500-1000 kcal na dobę w stosunku do wyjściowej.
- U pacjentów z
NAFLDMASLD o prawidłowej masie ciaław kontrolowanym badaniuwykazano 50% remisję stłuszczenia, gdy osiągnięto redukcję masy ciała o 3–5%.
- Pacjenci z nadwagą lub otyłością chorzy na
dietaDieta- W celu poprawy stłuszczenia wątroby i wrażliwości na insulinę należy
rozważyzalecićstosowanie dietydietę śródziemnomorskiejdziemnomorską.
- W celu poprawy stłuszczenia wątroby i wrażliwości na insulinę należy
- Aktywność fizyczna
PacjenciZalecazsięNAFLD150-300powinniminutwykonywaćwtygodniowotygodniu3aktywnościgodziny ćwiczeń tlenowychfizycznej o umiarkowanej intensywnościumiarkowanej(3-6doMET) lub 75-150 minut na dzień aktywnośredniej.ci fizycznej o dużej intensywności (>6 MET)
- Pacjenci z
NAFLDMASLD o prawidłowej masie ciała- Pacjentom z
NAFLDMASLD i BMI>>20i<25 kg m>kg/m2monależnay zalecić dietę śródziemnomorską. - U pacjentów z
NAFLDMASLD o prawidłowej masie ciała(lean NAFLD)zgodnie z zaleceniami WHO należy dążyć do aktywności fizycznej, której celem jest budowa mięśni.
- Pacjentom z
- Alkohol i nikotyna
- Chorzy na
NAFLDMASLD spożywający alkohol w umiarkowanych ilościach powinni ograniczyć spożycie. - Pacjenci z marskością wątroby związaną z
NAFLDMASLD powinni zachowywać abstynencję od alkoholu i nikotyny.
- Chorzy na
- Kawa
- U pacjentów z
NAFLDMASLD może być zalecane spożywanie kawy (≥3 filiżanek dziennie). - Przeglądy systematyczne i metaanalizy sugerują, że picie kawy prowadzi do zmniejszenia ryzyka wystąpienia HCC. Wyższe dawki kawy powodowały większą redukcję ryzyka.
- U pacjentów z
- Szczepienia
- Pacjenci z
NAFLDMASLD powinni otrzymywać szczepienia zgodnie z aktualnymiwytycznymizaleceniamiSTIKOPSO.
- Pacjenci z
Zalecenia dla pacjentów
- Redukcja masy ciała
dieta zrZrównoważona dietadietaśródziemnomorska, węglowodany złożone)aktywnoAktywność fizyczna (3 godz./na tydzień treningu tlenowego)- Przy
NAFLDMASLD i umiarkowanym spożyciu alkoholu zmniejszyć spożycie alkoholu. - W marskości wątroby związanej z
NAFLDMASLD — abstynencja od alkoholu i nikotyny
Farmakoterapia
Farmakoterapia NAFLDMASLD niezależnie od chorób współistniejących
- Obecnie nie ma zatwierdzonego leku dla wskazania
NAFLDMASLD. - Zgodnie z aktualnymi danymi nie powinno mieć miejsca powszechne stosowanie takich leków, jak kwas ursodeoksycholowy, pioglitazon, metformina, sylimaryna lub pentoksyfilina, a także takich suplementów diety, jak witamina E lub kwasy tłuszczowe omega-3.
Farmakoterapia cukrzycy
- Ze względu na korzystny wpływ na
NASHMASH u chorych naNAFLDMASLD bez marskości wątroby z cukrzycą typu 2 powinny być stosowane metformina (metforminaplus) analogi glukagonopodobnego peptydu 1 (GLP-1), np. liraglutyd lub semaglutyd. - U tych pacjentów można rozważyć zastosowanie inhibitorów SGLT2, np. empagliflozyny i dapagliflozyny, lub tiazolidynedionu — pioglitazonu.
- Pacjenci z marskością wątroby związaną z
NASHMASH i cukrzycą typu 2 mogą otrzymywać metforminę przy wyrównanej marskości wątroby w stadium A w skali Childa-Pugha i przy prawidłowej funkcji nerek.
Farmakoterapia zaburzeń lipometabolicznych
- Jeśli u pacjentów z
NAFLDMASLD występują zaburzenia metabolizmu lipidów, należy je skutecznie leczyć. - Statyny mogą być również stosowane u chorych na
NAFLDMASLD z wyrównaną marskością wątroby ze względu na ogólne korzystne działanie.
Terapia farmakologiczna i interwencyjna w otyłości
- Jeśli u pacjentów z
NAFLDMASLD występuje otyłość, należy ją skutecznie leczyć. - Ze względu na korzystny wpływ na
NASHMASH, agoniści receptora glukagonopodobnego peptydu-1 (GLP-1) powinny być stosowane u pacjentów zNAFLDMASLD bez marskości wątroby, z otyłością i wskazaniem do stosowania lekówodchudzajwspomagających redukcję masy ciała. - Orlistat, który jest zatwierdzony do leczenia otyłości, może być stosowany u pacjentów z nadwagą i otyłością z
NASHMASH. - W otyłości II. stopnia (BMI ≥35
i<40 kg m>2) i III. stopnia (BMI ≥40NAFLDMASLD, o ile nie ma przeciwwskazań i wyczerpano inne możliwośrodki zachowawczeci, należy zalecić metaboliczną interwencję chirurgiczną.
Dostosowanie dawki w przypadku zaburzeń czynności wątroby z powodu NAFLDMASLD
- Obecnie nie można sformułować zaleceń dotyczących dostosowania dawki leków o jakimkolwiek wskazaniu u pacjentów z
NAFLDMASLD przy braku niewyrównanej marskości wątroby.
Zapobieganie
- Regularna aktywność fizyczna zmniejsza ryzyko wystąpienia
NAFLDMASLD.- spacer, jazda na rowerze, pływanie
- regularna (od 2 do 3 razy tygodniowo) i przynajmniej 30-minutowa aktywność fizyczna
- Zwiększone spożycie kalorii jest czynnikiem ryzyka.
- Leczenie zespołu metabolicznego
- Spożywanie kawy zmniejsza ryzyko wystąpienia HCC w
NAFLDMASLD.
Przebieg, powikłania i rokowanie
Przebieg
CzysteSamo stłuszczenie, bez towarzyszącego zapaleniaanii zwłóknienia, jest w zasadzie odwracalne i zwykle wykazuje powolny, co najwyżej nieznacznie postępujący, przebieg.- Niealkoholowe stłuszczeniowe zapalenie wątroby (
NASHMASH) może prowadzić do zwłóknienia wątroby aż do marskości wątroby i spowodować raka wątrobowokomórkowego (HCC) lub, rzadziej, wewnątrzwątrobowego raka dróg żółciowych (intrahepatic cholangiocarcinoma — iCCa).
Powikłania
PacjenciU pacjentów zNAFLDMASLDwykazująobserwuje się zwiększoną śmiertelność ogólną, głównie z powodu chorób układu sercowo-naczyniowego, chorób nowotworowych i progresji samej choroby wątroby.- Choroby sercowo-naczyniowe u pacjentów z
NAFLDMASLD są częstszą przyczyną zgonów niż powikłania związane z wątrobą. - Rak wątroby (HCC)
- Insulinooporność, stan zapalny oraz zmiany w zakresie adipocytokin i czynników angiogenezy związane z
NAFLDMASLD są ściśle powiązane z ryzykiem HCC. - NASH jest drugą co do częstości występowania chorobą wątroby będącą powodem
LTxprzeszczepu wątroby u pacjentów z HCC w USA.
- Insulinooporność, stan zapalny oraz zmiany w zakresie adipocytokin i czynników angiogenezy związane z
- Marskość wątroby
- Oprócz ryzyka wystąpienia HCC, u pacjentów
NAFLDz MASLD zwiększa się ryzyko rozwoju pozawątrobowych nowotworów złośliwych, co jest drugą wiodącą przyczyną zgonów u tych chorych. NAFLDMASLD z zaawansowanym zwłóknieniem zwiększa ryzyko raka jelita grubego i raka piersi.
Rokowanie
NAFLDMASLD wiąże się ze zwiększoną śmiertelnością w populacji ogólnej. Przyczynę stanowią choroby układu krążenia, choroby nowotworowe oraz sama choroba wątroby.NAFLDMASLD iNASHMASH są uważane za ważne przyczyny marskości wątroby.- Ryzyko rozwoju HCC u pacjentów z
NASHMASH bez marskości wątroby wynosi 0,02% na rok. Przy istniejącej marskości wątroby ryzyko wystąpienia HCC wynosi 1,5% na rok. - W przebiegu
NASHMASH opisywano przypadki HCC nawet przy niewielkim lub umiarkowanym zwłóknieniu. - Marskość wątroby związana z
NASHMASH lub HCC związany zNASHMASH jest coraz częstszym wskazaniem do przeszczepu wątroby.
Dalsze postępowanie
- Samodzielne monitorowanie masy ciała, regularna aktywność fizyczna oraz odpowiednia dieta powinny być zalecane wszystkim pacjentom z
NAFLDMASLD. - Wszyscy pacjenci z
NAFLDMASLD powinnibypodlegaćprzechodzićregularnymkontrolnebadaniombadaniakontrolnymprzedmiotowe(przedmiotowemu ilaboratoryjnelaboratoryjnym). - Indywidualna progresja zwłóknienia u pacjentów z
NAFLDMASLD może być oceniana poprzez wielokrotne stosowanie testów nieinwazyjnych. - Podstawowa diagnostyka na potrzeby postępowania długoterminowego
- badanie fizykalne z określeniem BMI, obwodu w talii, ciśnienia tętniczego
badaniebadania laboratoryjne: ALT, AST, GGTP, bilirubina, ALP,-, LDL) glukoza na czczo,
- Częstotliwość badań
- u pacjentów w początkowym stadium
NAFLDMASLD bez zaawansowanego zwłóknienia i bez typowych chorób towarzyszących: co 2–3 - w przypadku pacjentów z zaawansowanym zwłóknieniem i/lub
NASHMASH badania podstawowe w odstępach rocznych
- u pacjentów w początkowym stadium
- W dłuższej perspektywie należy regularnie
sprawdzaoceniać profil ryzyka sercowo-naczyniowego i zwracać uwagę na ofertyustawowychdostępnych programów badań przesiewowych w kierunku nowotworów. - Nadzór nad HCC w marskości wątroby
NAFLDMASLD- Kontrola pod kątem HCC powinna być prowadzony za pomocą USG wątroby wykonywanego co pół roku przez doś
wiadczonywiadczonegopersonel dysponujący odpowiednim technicznie sprzdiagnostętem.
- Kontrola pod kątem HCC powinna być prowadzony za pomocą USG wątroby wykonywanego co pół roku przez doś
- Można przeprowadzić uzupełniające oznaczenie AFP.
- Jeśli
warunkiwynik badania USGsbudzi wąniewystarczającetpliwości, można wykonać uzupełniające badanie RM wątroby. - Nadzór nad HCC w
NAFLDMASLD bez marskości wątroby- W przypadku pacjentów z
NAFLDMASLD bez potwierdzonej marskości wątroby nie można obecnie sformułować ogólnych zaleceń dotyczących systematycznego nadzoru nad HCC.
- W przypadku pacjentów z
- W przypadku zaawansowanego zwłóknienia wątroby
NAFLDMASLD i innych czynników ryzyka (płeć męska, starszy wiek, cukrzyca typu 2, przewlekłe zapalenie wątroby, genetyczne czynniki ryzyka) można zaproponować postępowanie zgodne z zaleceniami dla marskościNAFLDMASLD.
Informacje dla pacjentów
O czym należy poinformować pacjentów?
- Istnieje związek między nadwagą,
zbytzwiększonymdustężąeniemilościącholesterolutłuszczui trójglicerydów we krwi, cukrzycą typu 2 oraz chorobą stłuszczeniową wątroby. - Pacjenci ze stłuszczeniową chorobą wątroby, którzy nie spożywają alkoholu, mają znacznie lepsze rokowania niż osoby
z porównywalną chorobąchore, które spożywają alkohol.
Informacje dla pacjentów w Deximed
Ilustracje
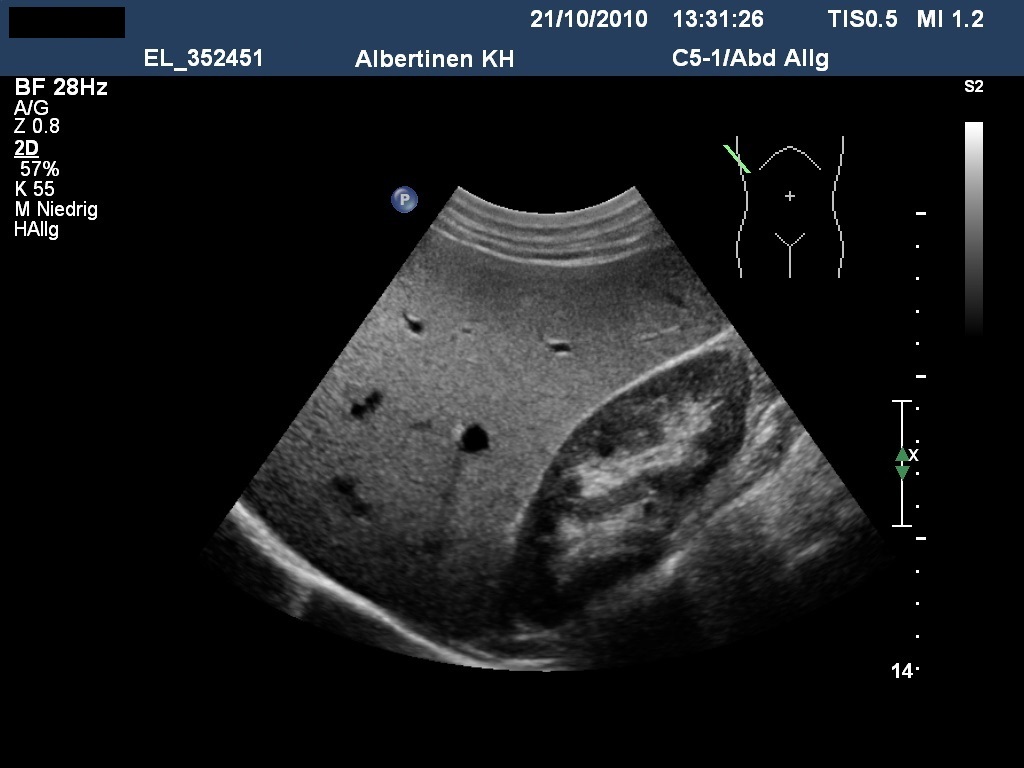
USG: Hiperechogeniczne stłuszczenie wątroby w zespole metabolicznym (dzięki uprzejmości sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg)
Źródła
Piśmiennictwo
- DiNicolantonio JJ, Subramonian AM, O'Keefe JH. Added fructose as a principal driver on non-alcoholic fatty liver disease: a public health crisis. Open Heart 2017. pmid:29118995 PubMed
- Rinella
http://wwwME. et al. A multi-society Delphi consensus statement on new fatty liver disease nomenclature. J Hepatol 2023. pubmed.ncbi.nlm.nih.gov - Paul S, Davis AM. JAMA Clinical Guidelines Synopsis. Diagnosis and management of Nonalcoholic Fatty Liver Disease. JAMA 2018. doi:10.1001/
entrez/queryjama.fcgi?cmd=Search&db=PubMed&term=29118995[uid]"2018.17365href="httpjamanetwork.com - Koutoukidis DA, Astbury NM, Tudor KE, et al. Association of Weight Loss Interventions With Changes in Biomarkers of Nonalcoholic Fatty Liver Disease A Systematic Review and Meta-analysis. JAMA Intern Med 2019. pmid:
//www31260026. pubmed.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Search&db=PubMed&term=29118995[uid]" target="_blank">PubMed - Eslam M, Sanyal AJ, George J; International Consensus Panel. MAFLD: A Consensus-Driven Proposed Nomenclature for Metabolic Associated Fatty Liver Disease. Gastroenterology. 2020 May;158(7):1999-2014.e1. doi: 10.1053/j.gastro.2019.11.312. Epub 2020 Feb 8. PMID: 32044314.
https://pubmed.ncbi.nlm.nih.gov/32044314/#affiliation-1" href="https://pubmed.ncbi.nlm.nih.gov/32044314/#affiliation-1" target="_blank">pubmed.ncbi.nlm.nih.gov Paul S, Davis AM. JAMA Clinical Guidelines Synopsis. Diagnosis and management of Nonalcoholic Fatty Liver Disease. JAMA 2018. doi:10.1001/jama.2018.17365jamanetwork.comKoutoukidis DA, Astbury NM, Tudor KE, et al. Association of Weight Loss Interventions With Changes in Biomarkers of Nonalcoholic Fatty Liver Disease A Systematic Review and Meta-analysis. JAMA Intern Med 2019. pmid:31260026.pubmed.ncbi.nlm.nih.gov
Autorzy
- Grzegorz Margas, Dr n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (recenzent)
- Adam Windak, Prof dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (redaktor)
- Marlies Karsch-Völk, dr n. med., lekarz ze specjalizacją z medycyny rodzinnej, Monachium