Informacje ogólne
Definicja
- Synonim:
Nerwobnerwoból jednej lub więcej gałęzi nerwu trójdzielnego (tic douloureux, z powodu bolesnych, mimowolnych skurczów mięśni żucia) - Krótkie, silne, impulsywne ataki bólu, ograniczone do obszaru zaopatrzenia
działaniaprzeznerwunerw trójdzielnegojdzielny (zwykle druga lub trzecia gałąź, czyli nerw szczękowy lub żuchwowy)
Klasyfikacja
- Klasyczna neuralgia nerwu trójdzielnego
- Badania obrazowe lub interwencja chirurgiczna wykazują konflikt naczyniowo-nerwowy (ucisk nerwu przez naczynie krwionośne)
Wywyłącznie napadowy,lub- z ciągłym bólem pomiędzy napadami
- Idiopatyczna neuralgia nerwu trójdzielnego
Brakbrak wykrywalnej przyczyny- Wtórna neuralgia nerwu trójdzielnego
Chorobachoroba podstawowa,taka jaknp. ogniska stwardnienia rozsianego, infekcja lub uciskwykrytawywołanyzmianazmianą,zajmującanp.przestrzeńguzem.
Częstotliwostość występowania
- Chorobowość
- Około 0,17% (17 na 10 000 osób)
- Wiek i płeć 1
1 - Choroba
dotykadotyczy kobiet nawet dwukrotnie częściej niż mężczyzn - 90% pacjentów >40 lat
- Najczęściej wiek 60–70 lat
- Podtypy1
2 - 80–90% klasyczna neuralgia nerwu trójdzielnego
- 10–15% wtórna neuralgia nerwu trójdzielnego
- Idiopatyczna neuralgia nerwu trójdzielnego występuje bardzo rzadko, zwykle udaje się znaleźć jej przyczynę.
Anatomia
- Nerw trójdzielny zaopatruje
dba o unerwienie twarzytwarz, rogówkiwkęi przedniejoraz przednią częścić błony śluzowej jamy ustnej.Ma równieżOddaje gałąź ruchową do mięśni żucia (poprzez nerw żuchwowy, trzecią gałąź). - Nerw trójdzielny
mazawiera trzy główne gałęzie: - Nerw oczny (pierwsza gałąź)
- Nerw szczękowy (druga gałąź)
- Nerw żuchwowy (trzecia gałąź)
Etiologia i patogeneza
- Klasyczna neuralgia nerwu trójdzielnego1
2 Atrofiaatrofia nerwu lub ucisk i przemieszczenie przez naczynie krwionośne (zwykle tętnicze)- Sam kontakt naczynia z korzeniem nerwowym bez ucisku, przemieszczenia czy objawów atrofii jest często spotykany nawet u osób zdrowych i nie prowadzi do rozpoznania klasycznej neuralgii trójdzielnej.
- Ucisk nerwu przez naczynie krwionośne prowadzi do ogniskowej demielinizacji i pojawienia się patologicznych właściwości czynnościowych nerwu.
- W około 80% przypadków przyczyną jest tętnica móżdżkowa górna, rzadziej tętnica móżdżkowa przednia dolna lub poszerzona tętnica podstawna.
- Wtórna neuralgia nerwu trójdzielnego1
2 - Czynnikami wyzwalającymi są np. zawały pnia mózgu, guzy w kącie mostowo-móżdżkowym, malformacje tętniczo-żylne czy stwardnienie rozsiane.
- Idiopatyczna neuralgia nerwu trójdzielnego1
2 - Neuralgia nerwu trójdzielnego, przy której ani rezonans magnetyczny, ani badania elektrofizjologiczne nie są w stanie określić przyczyny.
- We wszystkich postaciach przyjmuje się, że na skutek zmian w osłonce mielinowej (demielinizacja) bodźce „zwarły się” pomiędzy włóknami czuciowymi i bólowymi.
32. - Efaptyczne (pozasynaptyczne) przekazywanie sygnałów między włóknami przewodzącymi ból i takimi, które nie przewodzą bólu.
Czynniki predysponujące
- Zaawansowany wiek
- Pacjenci ze stwardnieniem rozsianym mają znacznie zwiększone prawdopodobieństwo wystąpienia neuralgii nerwu trójdzielnego (częstość występowania około 2–5
ICD-10
- G50.0 Nerwoból nerwu trójdzielnego
Diagnostyka
Kryteria diagnostyczne
StawiaRozpoznaniesięnarozpoznaniepodstawiekliniczneobjawów klinicznych21.- Rezonans magnetyczny jest jednak zalecany nawet wtedy, gdy lekarz nie ma wątpliwości co do klasyfikacji i wykluczenia przyczyn wtórnych.
Badaniabadania elektrofizjologiczne w przypadku wątpliwości diagnostycznychMiędzynarodowe Towarzystwo ds. Bólów Głowy (International Headache Society) zdefiniowało następujące kryteria neuralgii nerwu trójdzielnego:
Międzynarodowa Klasyfikacja Bólów Głowy ICHD-3 (International Headache Society)2
Neuralgia nerwu trójdzielnego (13.1.1)
- Nawracający, napadowy, jednostronny ból twarzy w okolicy jednej lub więcej gałęzi nerwu trójdzielnego bez promieniowania i ze spełnieniem kryteriów B i C
- A
). Ból cechuje się następującymi właściwościami: Czasczas trwania od ułamka sekundy do dwóch minutDuduża intensywność- Przypomina rażenie prądem, pulsujący, przeszywający, ostry.
- B
). Wyzwalany przez nieszkodliwe bodźce w obrębie dotkniętej gałęzi trójdzielnej. - C
). Nie można przypisać innej diagnozy zgodnie z klasyfikacją ICHD-3.
Klasyczna neuralgia nerwu trójdzielnego (13.1.1.1)
- Neuralgia nerwu trójdzielnego rozwijająca się w wyniku ucisku nerwowo-naczyniowego bez innej możliwej do ustalenia przyczyny.
- Kryteria
rozpoznawczerozpoznania- B
). Obrazowanie metodą rezonansu magnetycznego lub zabieg operacyjny wykazują ucisk nerwowo-naczyniowy (kontakt pośredni) ze zmianami morfologicznymi (atrofia lub przemieszczenie) w korzeniu nerwu trójdzielnego.
- B
- A
). Nawracające napady jednostronnego bólu twarzy spełniające kryteria neuralgii nerwu trójdzielnego (13.1.1)
Wtórna neuralgia nerwu trójdzielnego (13.1.1.2)
- Neuralgia nerwu trójdzielnego spowodowana chorobą podstawową
- Kryteria
rozpoznawczerozpoznania - A
). Nawracający jednostronny ból twarzy spełniający kryteria neuralgii nerwu trójdzielnego 13.1.1. Albonapadowywyłlub zwiączniezanynapadowyz towarzyszącym ból, albo w połączeniu z towarzyszącymlem ciągłym lub prawie ciągłymbólem- B
). Wykazano chorobę podstawową,októrej wiadomo, żera może być przyczynąi wyjaśnieniemneuralgii nerwu trójdzielnego. Rozpoznanerozpoznane przyczyny to:Guzguz kąta mostowo-móżdżkowego, malformacje tętniczo-żylne czy stwardnienie rozsiane.- C
). Nie można przypisać innej diagnozy zgodnie z klasyfikacją ICHD-3.
Idiopatyczna neuralgia nerwu trójdzielnego (13.1.1.3)
- Neuralgia nerwu trójdzielnego, w której ani badania elektrofizjologiczne, ani obrazowanie metodą rezonansu magnetycznego nie wykazują nieprawidłowości.
- Kryteria
rozpoznawczerozpoznania - A
). Nawracający jednostronny ból twarzy spełniający kryteria neuralgii nerwu trójdzielnego 13.1.1, który wystWystępuje wyłącznie napadowo albo w połączeniu z towarzyszącym ciągłym lub prawie ciągłym bólem.- B
). Nie wykazanoaniklasycznej neuralgii nerwu trójdzielnego (13.1.1.1),ani wtórnej neuralgii nerwu trójdzielnego (13.1.1.2) przyużyciuzastosowaniu odpowiednich badań, w tym badania elektrofizjologicznego i obrazowania metodą rezonansu magnetycznego. - C
). Nie można przypisać innej diagnozy zgodnie z klasyfikacją ICHD-3.
Rozpoznania różnicowe
- Infekcje dziąseł
- Dysfunkcja skroniowo-żuchwowa
- Migrena
- Klasterowe bóle głowy
- Szyjnopochodny ból głowy
- Półpasiec
- Zapalenie zatok
- Zapalenie tętnicy skroniowej
- Nerwoból językowo-gardłowy
- Guz mózgu
- Stwardnienie rozsiane
Wywiad
- Krótkie, silne, impulsywne napady bólu trwające od kilku sekund (ułamków sekund), w ciężkich przypadkach występują również w seriach do dwóch minut.
- Napady bólu
sąpowtarzają się zwykle w czasie. - U około połowy pacjentów występuje towarzyszący stały ból w miejscu dotkniętym chorobą.
- Zazwyczaj wyzwalany przez jedzenie, picie, dotykanie
wokreślonychmiejscach naobszarów twarzy oraz przez przeciągi,.coWwciężkich przypadkach może prowadzić do ograniczenia przyjmowania pokarmów i płynów.
Badanie przedmiotowe
NiektórzyPozornapacjenci mają pozornie sztywny wyrazmaskowatość twarzy,ponieważ może to zmniejszyćzmniejsza częstotliwość ataków bólu u niektórych pacjentów.- Należy wykonać badanie wrażliwości twarzy, w tym badanie odruchów rogówkowych.
- Przy klasycznej neuralgii nerwu trójdzielnego zwykle
niebrakma rzucających się w oczy,jest obiektywnych objawów neurologicznych. - Z kolei we wtórnej neuralgii nerwu trójdzielnego często stwierdza się deficyty czuciowe w obszarze dotkniętym chorobą.
- Do objawów ostrzegawczych przy wtórnej neuralgii nerwu trójdzielnego należą:
- zaburzenia czucia
; Jednostronnajednostronna hiperakuzja lub zaburzenia przedsionkowe (schwannoma nerwu przedsionkowo-ślimakowego, inne nowotwory)Objawyobjawy przed 50Obustronneobustronne napady bóluCiciągły ból już we wczesnej fazie chorobyorazBrakbrak odpowiedzi na odpowiednią farmakoterapięObrazobraz kliniczny w obszarze pierwszej gałęzi
Diagnostyka specjalistyczna
- Zawsze zaleca się
rezonanswykonaniemagnetycznyrezonansu magnetycznego. - Celem jest obrazowanie nerwów czaszkowych pnia mózgu w cienkich warstwach.
Wykluczeniewykluczenie powikłańPodawaniepodawanie środka kontrastowego w obrazowaniu naczyń krwionośnych- Elektromiografia
Wskazania do skierowania do specjalisty/szpitala
- Zaleca się skierowanie do neurologa w celu rozpoznania i rozróżnienia klasycznej i wtórnej neuralgii nerwu trójdzielnego.
- W przypadku bólu, którego nie można odpowiednio skompensować podstawową farmakoterapią (karbamazepina lub okskarbazepina), należy skierować do neurologa w celu ustalenia planu leczenia (pozarejestracyjne stosowanie leków lub zabieg chirurgiczny).
Przy ostrychW zaostrzeniach konieczna może byćkoniecznahospitalizacja w celu kontroli bólu i dostosowanialekówodpowiedniej farmakoterapii.
Leczenie
Cele leczenia
- Łagodzenie ostrego bólu
- Profilaktyka napadów
Ewentualnie eliminacjaEliminacja przyczyn
Ogólne informacje o leczeniu
- Leczenie polega przede wszystkim na farmakoterapii.
- Leczenie
i mochirurgiczne należnayje uzupełnirozważyćo leczeniewchirurgiczne,przypadkujeślisłabejodpowiedźodpowiedzi naleczenie jest niezadowalającafarmakoterapię lubskutkinasilonychubocznedziałańsniepożądanychniestosowanychdo zniesienialeków. - Ważne jest, aby po złagodzeniu objawów podjąć próbę
wycofaniaodstawienia leczenia, ponieważ remisje występują częstoprzyw przebiegu neuralgii nerwu trójdzielnego i są trwałe u około 1/3 pacjentów. - Leczenie farmakologiczne w celu złagodzenia objawów przebiega identycznie dla klasycznej i wtórnej neuralgii nerwu trójdzielnego.
- Lekiem
pierwszejpierwszegoliniirzutu jest karbamazepina. - Intensywne leczenie
lekamiprzeciwbólowymilowe zwykle nie dajewyczekiwanychoczekiwanych rezultatów, ponieważichdziałanie ujawnia się dopiero po zakończeniu ataku. Ponadto,alekinazprzykładgrupy NLPZ nie mają wystarczającego działania przeciwbólowego.
Farmakoterapia5
NiemalżePraktycznienie mabrak randomizowanych, kontrolowanych badańnaddotyczącychleczeniemleczeniafarmakologicznymfarmakologicznego neuralgii nerwu trójdzielnego, dlatego w dużej mierze opiera się ono na badaniach otwartych oraz doświadczeniu klinicznym i często odbywa sięwna drodze pozarejestracyjnego stosowania leków.
Długotrwałe leczenie / profilaktyka napadów
Karbamazepina
- Lek
pierwszejpierwszegoliniirzutu66 - U 70–90% pacjentów napady ustępują od razu, a u 50% po dłuższym czasie.7
. - U niektórych pacjentów efekt ten jednak z czasem ustaje, a
kolejnesukcesywne zwiększanie dawki jest źle tolerowane, zwłaszcza przez pacjentów w podeszłym wieku ze względu na działania niepożądane, takie jak zawroty głowy, niepewny chód i podwójne widzenie. - Dawkowanie
Podawaniepodawanie w postaci tabletek o przedłużonym uwalnianiu, podzielonych na 1–2 dawki na dobęDawkadawka początkowa 200 mg (pacjenci w podeszłym wieku) do 400 mg- Powoli zwiększać dawkę o 200 mg co 3 dni do średnio 400-800 mg
/na dobę, aż do ustąpienia bólu. Dawkazakresmaksymalnaterapeutyczny:1600200-1200 mg na dobęOstrodawka maksymalna 1600 mg- Stopniowo obniż
nie zmniejszaać dawkę w trakcie trwania leczenia w celusprawdzeniaoceny, czy nie doszło do spontanicznej remisji. - Działania niepożądane
Ggłównie ze strony ośrodkowego układu nerwowego (zmęczenie, zawroty głowy, ataksja)- Rzadziej występują nudności i wymioty, a także skórne reakcje alergiczne, leukopenia,
zmianytrombocytopenia, nieprawidłowe parametry funkcji wmorfologii krwi i hepatotoksycznośćątroby. - Możliwość wystąpienia fotouczulenia, dlatego należy unikać silnej ekspozycji na słońce.
- Monitorowanie leczenia
Należy zbadaćmorfologięmorfologiaprzeprowadzić próbyparamery wątrobowepoczątkowoprzed rozpoczęciem leczeniakarbamazepiną, następnie w odstępach tygodniowych podczas pierwszego miesiąca leczenia, a następnie w odstępach miesięcznych.- Po sześciu miesiącach leczenia czasami wystarczy od dwóch do czterech wizyt kontrolnych w roku.
UwagaUWAGA: U około 10% Chińczyków Han oraz u osób o pochodzeniu tajskim obecność allela HLA-B*1502 związana jest z istotnie zwiększonym ryzykiem wystąpienia zespołu Stevensa-Johnsona. Dlatego w tychgrupach społecznychpopulacjach należy wykonać badaniaprzesiewowenaw kierunkuobecność tego allela przed rozpoczęciem leczenia.
Okskarbazepina
- Jeśli karbamazepina jest skuteczna, ale występują nasilone działania niepożądane
, które są nie do zaakceptowania, można rozważyć zmianę na okskarbazepinę. - Można wprowadzić zmianę w stosunku karbamazepiny do okskarbazepiny 1:1,5; jeśli stosowana dawka jest
bardzo dużawysoka, zaleca się najpierw zamianę 1:1, a następnie dostosowanie dawki. - Okskarbazepina jest prolekiem karbamazepiny.
- Okskarbazepina
mawykazuje mniejszy wpływ na ośrodkowy układ nerwowy i wchodzi w mniejszą ilość interakcji z innymi lekami niż karbamazepina, ale zwiększa ryzyko hiponatremii. - Należy zwrócić uwagę na pozarejestracyjne stosowanie leków!
Inne możliwości leczenia
- Inne możliwości dodatkowego leczenia lub monoterapii (rzadziej) obejmują np. pregabalinę, gabapentynę, baklofen lub lamotryginę.
- Mizoprostol można rozważyć u pacjentów ze stwardnieniem rozsianym.
- Uzupełniająco miejscowo działające leki we wstrzyknięciu?
Medycyna ratunkowa / ostre pogorszenie stanu
- Leczenie w nagłych wypadkach np. za pomocą:
Fenytoiny, podaniefenytoiny (dożylneylnie)Dawkowaniedawkowanie: 250–500 mg dożylnie, maksymalna szybkość wstrzykiwania 25 mg fenytoiny/min- Przy zaostrzeniu można podać karbamazepinę w postaci zawiesiny, ponieważ wchłania się szybciej niż w postaci tabletek.
- Bardzo silny ból można czasem kontrolować tylko przy użyciu kilku leków.
Leczenie w nagłych wypadkach może prowadzić do nasilenia działań niepożądanych, które zwykle są tolerowane przez pacjentów w trakcie łagodzenia bólu.
Leczenie chirurgiczne
- Należy rozważyć interwencję inwazyjną, jeśli leczenie farmakologiczne okazało się nieskuteczne, występują nasilone działania niepożądane
są nie do zniesienialubpoczątkowedotychczasowe leczenie farmakologicznestraciłonienaprzynosiskutecznościefektów. - Można zastosować metodę ablacyjną lub nieablacyjną.
- Postępowanie nieablacyjne: mikrodekompresja naczyniowa
Zzłoty standard przy klasycznej neuralgii nerwu trójdzielnegoWarunekwarunek: wyraźne objawy demielinizacji w obszarze nerwowo-naczyniowym w obrazowaniu metodą rezonansu magnetycznego12KontaktMiejsce kontaktu naczyń z nerwami można skorygować przez wprowadzenie małych kawałków materiału alloplastycznego,dziś najczęściej(obecnie włókniny teflonowej).OdsetekObserwacjachorychponad 5000 pacjentów wskazuje, że po 3–10 latach odsetek osób bezobjawbówlu wynosiponad 8062–89%po roku, 75% po trzech latach i.1073% po pięciu latach10-11.Dziadziałania niepożądaneOperacjaoperacja neurochirurgiczna; ryzyko zgonu do 0,5%- Najczęstszym trwałym powikłaniem jest uszkodzenie słuchu występujące po jednej stronie (do 10% przypadków).
- Postępowanie ablacyjne
Przezskprzezskórne zablokowanie zwojów trójdzielnych (głównie metodą termokoagulacji prądem o częstotliwości fal radiowych)- Napromieniowanie korzenia nerwowego w miejscu, gdzie opuszcza rdzeń kręgowy, przy użyciu noża gamma.
Zaletyzalety: bardzo niskie ryzyko zabiegu w porównaniu z mikrodekompresją naczyniowąWadywady:- przypuszczalnie mniejsze złagodzenie bólu i krótszy czas trwania efektu niż w przypadku mikrodekompresji naczyniowej
- Ryzyko wystąpienia deaferentacji, powstania obszaru ze zniesioną wrażliwością, ale silnym neuropatycznym bólem stałym, na który trudno jest wpłynąć terapeutycznie (u około 4% pacjentów leczonych ablacyjnie).
Profilaktyka
- Należy unikać czynników wyzwalających, jeśli to możliwe, np.:
- Zakrywać twarz szalikiem.
- Używać letniej wody do mycia zębów.
- Starać się przeż
uuwać po jednej stronie.
Przebieg, powikłania i rokowanie
Przebieg
- Pomiędzy napadami pacjenci nie doświadczają objawów.
- Napady mogą początkowo występować codziennie przez kilka tygodni do miesięcy i spontanicznie ustępować w przeciągu kilku tygodni lub miesięcy.
- Dolegliwości z reguły postępują.
- 29% pacjentów doświadcza tylko jednego epizodu w życiu, natomiast 28% doświadcza trzech lub więcej.
Powikłania
- Zaburzenia psychiczne, takie jak depresja i zaburzenia lękowe z powodu nieadekwatnych strategii radzenia sobie z dolegliwościami
- W ciężkich przypadkach ograniczenie przyjmowania pokarmów i płynów
- Działania niepożądane leków mogą
skomplikowakomplikować leczenie ispowodowapowodować konieczność zastosowania leczenia inwazyjnego. - Ryzyko
chirurgicznepowikłańprzypo zabiegach inwazyjnych
Rokowanie
- Śmiertelność nie ulega zwiększeniu.
Jakoobniżenie jakośćci życiamoże się jednak znacznie obniżyć.- Obecnie dostępne są dobre metody leczenia farmakologicznego i inwazyjnego, które
sprawiajumożliwiają,żebezobjawowy przebieg u większośćci pacjentów może w dłuższej perspektywie żyć bez objawów. - Negatywnymi czynnikami prognostycznymi są deficyty czuciowe, obustronne objawy i występowanie choroby w młodym wieku.
111.
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
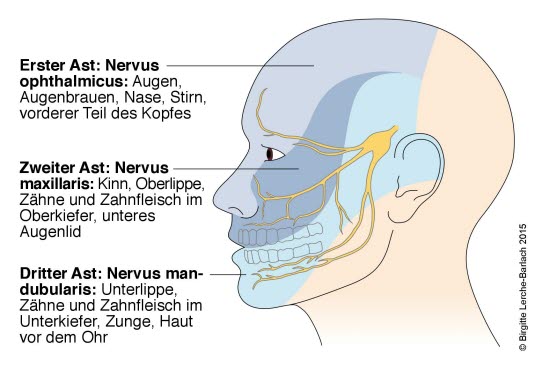
Obszar unerwienia nerwu trójdzielnego, widok boczny
Źródła
Wytyczne
- International Headache Society. The International Classification of Headache Disorders 3rd edition. Stand 2018. www.ichd-3.org
Piśmiennictwo
Singh MK. Trigeminal Neuralgia. Medscape, last updated Jul 11, 2019.emedicine.medscape.com- The International Classification of Headache Disorders 3rd edition. Painful lesions of cranial nerves and other facial pain. International Headache society. Stand 2018 www.ichd-3.org
- Love S, Coakham HB. Trigeminal neuralgia: pathology and pathogenesis. Brain 2002;124: 2347-60. PubMed
- Cruccu G, Biasotta A, Galeotti F, Ianetti GD, Truini A, Gronseth G. Diagnostic accuracy of trigeminal reflex testing in trigeminal neuralgia. Neurology. 2006;66(1):139-141. PubMed
- Gronseth G, Cruccu G, Alksne J, et al. Practice parameter: the diagnostic evaluation and treatment of trigeminal neuralgia (an evidence-based review): report of the Quality Standards Subcommittee of the American Academy of Neurology and the European Federation of Neurological Societies. Neurology 2008; 71: 1183-90. Neurology
- Lambru G, Zakrzewska J, Matharu M. Trigeminal neuralgia: a practical guide. Practical Neurology. 2021; 21: 392–402. (tłum. Bodzioch M.) (dostęp 08.02.2024) www.mp.pl
- Krafft RM. Trigeminal neuralgia. Am Fam Physician 2008; 77: 1291-6. PubMed
- Wiffen PJ, Derry S, Moore RA, Kalso EA. Carbamazepine for chronic neuropathic pain and fibromyalgia in adults. Cochrane Database of Systematic Reviews 2014, Issue 4. Art. No.: CD005451. DOI: 10.1002/14651858.CD005451.pub3 DOI
- Wu CJ, Lian YJ, Zheng YK, et al. Botulinum toxin type A for the treatment of trigeminal neuralgia: results from a randomized, double-blind, placebo-controlled trial. Cephalalgia 2012; 32:443. PubMed
- Lemos L, Flores S, Oliveira P, Almeida A. Gabapentin supplemented with ropivacain block of trigger points improves pain control and quality of life in trigeminal neuralgia patients when compared with gabapentin alone. Clin J Pain 2008; 24: 64-75. PubMed
- Bendtsen L, Zakrzewska
JMJ,CoakhamAbbottHBJ.Microvascularetdecompression for trigeminal neuralgia: updateal.CurrEuropeanOpin Neurol 2012; 25: 296-301. PMID: 22547101PubMed Zakrzewska JM, Akram H. Neurosurgical interventions for the treatmentAcademy ofclassicalNeurology guideline on trigeminal neuralgia.CochraneEur.DatabaseJ.ofNeurol.Systemativ Reviews 20112019;926:CD007312831–849.Cochranepubmed.ncbi.nlm.nih.gov- Singh
(DOI)MK. Trigeminal Neuralgia. Medscape, last updated Jul 11, 2019. emedicine.medscape.com
Autorzy
LinoMartaWitteNiwińska, lekarz, specjalista medycyny rodzinnej, Uniwersytet Medyczny w Białymstoku (recenzent)- Sławomir Chlabicz, Prof. dr hab. n. med.,
Lekarzspecjalista medycyny rodzinnej, Uniwersytet Medyczny w Białymstoku (redaktor) - Lino Witte, Dr n. med., lekarz medycyny ogólnej, Frankfurt nad Menem