Informacje ogólne
Definicja
- Łagodne napadowe
pozycyjnepołożeniowe zawroty głowy (benign paroxysmal positional vertigo - BPPV) charakteryzują się: - krótkimi napadami zawrotów głowy powodowanymi przez zmianę jej pozycji w stosunku do siły ciężkości
- czasem trwania około 20
ssekund - nudnościami i oscylopsjami jako możliwymi objawami towarzyszącymi
- Te dolegliwości są często spowodowane kładzeniem się lub prostowaniem na łóżku, obracaniem w nim, pochylaniem lub odchylaniem głowy.
- Chorobę zdefiniowali początkowo w 1952 roku lekarze Dix i Hallpike.1
.
Częstotliwość występowania
- Najczęstsza postać zawrotów głowy
Odsetekodsetek w różnych zespołówach zawrotów głowy wynoszący około 20%- Najczęstsza choroba obwodowego układu przedsionkowego2
- Chorobowość
ogólnie oraz specjalnie dla lekarzaw podstawowejopiekiopiece zdrowotnej jedyniekilkanielicznebadańbadania- w przeprowadzonym w USA badaniu: częstość występowania choroby w ciągu całego życia 2,4%3
- Zapadalność
- zmienne dane dotyczące zapadalności
- około 64/100 000 przypadków rocznie
- w nowszym badaniu około 10 razy wyższa zapadalność (600/100 000)3
- Wiek
- występowanie od dzieciństwa do podeszłego wieku4
- zapadalność wzrastająca wraz z wiekiem4
- zwiększone prawdopodobieństwo odłączenia się kamyczków błędnikowych (otolitów) od narządów otolitowych w uchu wewnętrznym wraz z wiekiem5
- często po dłuższym okresie przykucia do łóżka i urazie czaszki
pierwszePierwsze objawy występują najczęściej po 40. roku życia.- Płeć
chorobaChoroba występujemniej więcejok. dwa razy częściej u kobiet niż u mężczyzn.
Etiologia i patogeneza
Etiologia
- Choroba zwyrodnieniowa ucha wewnętrznego
- Ponad 90% przypadków idiopatyczne
- Najczęstsze znane przyczyny4
Urazuraz czaszkowo-mózgowyZapaleniezapalenie nerwu przedsionkowegoDdłuższeprzykuciepobytydow łóżkakuPowipowiązanie z chorobą choroba Ménière’a oraz migreną przedsionkową
Patogeneza
- Dostępne są dwie patogenetyczne teorie rozwoju tej choroby
, a mianowicie: „canalolithiasis” i „cupulolithiasis”.6
1. Teoria Canalolithiasiscanalolithiasis
- Pozwala
prawdopodobniejz większym prawdopodobieństwem wyjaśnić przyczynę większości przypadków - Odłączenie otolitów od
plamkiplamekżóworeczka i/lub łtej.agiewki - Otolity to anorganiczne cząsteczki o większej gęstości niż endolimfa.
ZejściePrzemieszczenie otolitów do dolnej części kanału półkolistego- najczęściej w
półkolu, rzadziej wpoziomymbocznym - W przypadku szybkiej zmiany pozycji głowy ruch otolitów wzdłuż kanału półkolistego
- Wskutek tego powstawanie przepływu w endolimfie, a następnie podrażnienie rzęsek w osklepku bańkowym
:;Wywowywołanie krótkotrwałych, silnych zawrotów głowy i oczopląsu (maks. 60 s, przy czym latencja pomiędzy końcem manewru pozycyjnego i początkiem oczopląsu może potrwać do 40 s) - Podział częstotliwości dotyczącej różnych kanałów półkolistych:
- Canalolithiasis
dolnegotylnego kanału półkolistego: około 80–90 - Canalolithiasis
poziomegobocznego kanału półkolistego: około 5–15 - Canalolithiasis przedniego kanału półkolistego:
może mieć różne wartości (0–5%). - W rzadkich przypadkach może też dotyczyć kilku kanałów półkolistych lub obu uszu.7
.
2. Teoria Cupulolithiasiscupulolithiasis
- Otolity lub ich części przyczepiają się do osklepka bańkowego.
- Stymulacja obciążonego przez otolity osklepka bańkowego wywołuje reakcję impulsową, która powoduje zawroty głowy oraz oczopląs mogące trwać dłużej niż 60 sekund.8
.
Warianty łagodnych napadowych pozycyjnychpołożeniowych zawrotów głowy
- W zależności od określonego kanału półkolistego wyróżnia się trzy postaci4:
- p-BPPV (zapoczątkowany w tylnym kanale półkolistym)
- najczęstsza postać (około 80–90 %)
- Wyczerpujący się oczopląs pozycyjny rotujący w kierunku ucha dolnego i skierowany w stronę czoła po ustawieniu głowy w płaszczyźnie danego kanału półkolistego
- h-BPPV (zapoczątkowany w
poziomymbocznym kanale półkolistym) - około 5–15
- prostoliniowy poziomy oczopląs w przypadku manewrów pozycyjnych
- Promieniuje w przypadku
Canalolithiascanalolithias do dolnego ucha, a w przypadkuCupolithiasiscupolithiasis – do górnego ucha. - a-BPPV (zapoczątkowany w
dolnymprzednim kanale półkolistym) - Ta postać może występować w różnym natężeniu (0–5%).
- Wywołanie przez tę samą pozycję, co p-BPPV.
Kierunekkierunek oczopląsu pionowo w dół
Czynniki predysponujące
- Uraz czaszkowo-mózgowy
- Dłuższe
przykuciepozostawaniedow łóżkaku - Migrena (2,5
razarazy wyższe ryzyko)9
ICPC-2
H82 Schwindelsyndrom
ICD-10
- H81.1 Łagodne, napadowe zawroty głowy
- H81.4 Zawroty głowy pochodzenia ośrodkowego
Diagnostyka
Kryteria diagnostyczne
PrzypuszczeniePodejrzenie i potwierdzenie diagnozy poprzez:- typowy wywiad lekarski
- manewr pozycyjny z typowym oczopląsem
BadanieWz wykorzystaniem przyrządów nie jest wwiększości przypadków nie jest konieczne badanie z wykorzystaniem aparatury diagnostycznej.
Rozpoznania różnicowe
Rodzaje obwodowych zawrotów głowy
Jednostronna paroksymalnaparoksysmalna patologiczna stymulacja/rzadziej hamowanie narządówdu przedsionkowychprzedsionkowego lub nerwu przedsionkowego9
- Oprócz ł
agodnegoagodnych,napadowegonapadowychpozycyjnegopołożeniowychzawrotuzawrotów głowy obejmujeto terównież: - chorobę Ménière’a
- przemijające, nagłe ataki zawrotów głowy (2 lub więcej) trwające od 20 minut do 12 godzin
- zaburzenie słuchu, związane z atakami zawrotów głowy
- szumy uszne o zmiennym natężeniu lub ucisk w danym uchu
Napadynapady westybulopatii-
- trwające od 10 sekund do 1 minuty, występujące spontaniczne, przebiegające stosunkowo jednostajnie ataki zawrotów głowy
- częściowo spowodowane przez ruch głowy
Dehiscencjadehiscencja (rozejście) kanału/przetoka perylimfatyczna-
- nawracające ataki zawrotów głowy spowodowane zmianami ciśnienia lub głośnymi dźwiękami
- autofonia, zwiększone przewodnictwo kostne lub pulsujące szumy uszne
Ostra jednostronna westybulopatia jednostronna(zapalenie (nerwu przedsionkowego - Neuritis vestibularis)9
ostreOstre wirowanie (czas trwania co najmniej 24 h), któremu towarzyszą oscylopsja, skłonność do upadków i nudnościspontanicznySpontaniczny oczopląs poziomo-skrętny z szybkim przejściem na rzekomo wolną od dolegliwości stronę, tłumiony przez fiksację (utrwalenie)
Westybulopatia obustronna9
niepewnoNiepewność podczas chodzenia lub stania, nieostre widzenie lub oscylopsje podczas ruchu, pogorszenie zawrotów głowy, którym towarzyszą zaburzenia równowagibrakBrak objawów podczas siedzenia lub leżenia
OdOśrodkowe zawroty głowy
Niedokrwienie mózgu (pień mózgu/móżdżek) jako ostry objawzespół przedsionkowy9
- Czynniki
predysponujukierunkowujące podczas wywiadu: wiek>powyżej 60 lat, nadciśnienie tętnicze, cukrzyca, objawy towarzyszące ze strony ośrodkowego układuodśrodkowegonerwowego (np. niedowład kończyn), występowanie jednostkowe,i spontaniczneruchy głowy o niewielkim wpływie na objawy9 OdZmiany w ośrodkowerodkowymzmianyukładzieśródmiąższowenerwowym należy podejrzewać w przypadku nietypowego oczopląsu pozycyjnego i wówczas, gdy inne objawy kliniczne wskazują nazaburzenieuszkodzenie pnia mózgu lub móżdżku.- W przypadku pozycyjnego oczopląsu
odośrodkowego występują często: ataksja tułowia, oczopląs w kierunku spojrzenia, sakkadowe (skokowe) ruchy oczu.
Migrena przedsionkowa9
- Częsta przyczyna nawracających, spontanicznych napadów zawrotów głowy
- Oprócz spontanicznego oczopląsu może także występować odśrodkowy oczopląs pozycyjny.
- Co najmniej 5 epizodów z objawami przedsionkowymi trwającymi od 5 minut do 72 godzin
- Wywiad dotyczący migreny lub objawy migreny podczas napadów
HINTS (head impulse-nystagmus-test of skew): 3-stopniowy test umożliwiający odróżnienie odośrodkowych i obwodowych zawrotów głowy
Ostre przedsionkowe zawroty mogą być, w ramach diagnostyki różnicującej, spowodowane przez udar niedokrwienny.- U około połowy pacjentów z ostrymi objawami zespołu przedsionkowego wskutek udaru nie występują inne oczywiste deficyty ogniskowo-poznawcze.10
Okazało się, że klinicznyKliniczny 3-stopniowy test (HINTS) umożliwia bardziej precyzyjne wykrywanie udaru niż wcześniej stosowany rezonans magnetyczny.11.- Test HINTS obejmuje ocenę:
- Head Impulse (test
impulsówpchnięcia głowyową) - Nystagmus (
wzórocena oczopląsu) - Test of Skew (skośne odchylenie gałek ocznych)
Procedura przeprowadzania i oceny testu HINTS
- Head Impulse (test
impulsówpchniecia głowyową) - Pacjent skupia wzrok na stacjonarnym obiekcie, np. nosie osoby wykonującej badanie
osoby. GwaOsoba badająca gwałtownytownie skrętca głowyowę pacjenta (pomiędzy 10 i 20 stopni, od pozycjiodśrodkowejdowśrodkajedną i potem w drugą stronę)przez osobę badaną.Strona badania określa kierunek gwałtownego skrętu głowy.- kilkakrotne powtórzenie na każdej stronie
- Prawidłowy
testwynik testu: przez cały czas oczy pozostają skupione na nosiew jednej pozycjibadającego. Prawidłowyświadczytestoimpulsównienaruszonymgłowyodruchuu osobyprzedsionkowo-ocznym,z ostrą postacią oczopląsu niemal zawszeco wskazujeuszkodzenienaukcentralną przyczynę ostrego zespoładuuodśrodkowego.przedsionkowego- Wynik
patologicznynieprawidłowy:oczygałkinieocznesprzesuwająjużsięskupioneza ruchem głowy, a następnie przemieszczają się w przeciwnym kierunku, nacelu.nosKorektaosobypozycjibadającejpacjenta(korekta z ruchem sakkadowym).- świadczy o uszkodzeniu obwodowym, np. zapaleniu nerwu przedsionkowego
OczoplNystagmus (ocena oczopląssu)ObserwacjaBadającyoczuprosi pacjenta o skierowanie spojrzenia przed siebie, wkażdymlewo oraz w prawo, obserwując jednocześnie ruchy gałek ocznych.- oczopląs poziomy, o stałym kierunku, nasilający się przy patrzeniu w kierunku
wzrokufazyprzez co najmniej 10 sekund przy usunięciu fiksacji (np. poprzez zaciemnienie pomieszczenia i okulary do obserwacjiszybkiej oczopląsulub-okularyuszkodzenieM)obwodowe Kierunekoczopląsujednokierunkowys pionowy, obrotowy lubróżnekierunkizmiennokierunkowy(w-przypadkuuszkodzenieskupienia wzroku na przeciwnej stronie)ośrodkoweOczopląs ze zmianą kierunku wskazuje na przyczynę związaną z układem odśrodkowym.
- oczopląs poziomy, o stałym kierunku, nasilający się przy patrzeniu w kierunku
- Skew Test (skośne odchylenie gałek ocznych)
- Pacjent skupia wzrok na stacjonarnym obiekcie, podczas gdy osoba przeprowadzająca badanie
osobanaprzemiennie zasłania mu oczy (najpierw jedno, potem drugie). Obserwacjaobserwacja pod kątem pionowego ruchu korekcyjnego zasłoniętego oka- Pionowa rozbieżność oczu wskazuje na przyczynę ze strony układu odśrodkowego.
- Jednoznaczny wzorzec obwodowy
- brak konieczności przeprowadzania dalszej diagnostyki w stadium ostrym
- możliwe zwolnienie do domu
- Co najmniej jeden
testnieprawidłowyczęściowyelementwskazującytestu wskazuje na przyczynę po stronie układuodośrodkowego. - Przyczynę leżącą po stronie układu odśrodkowego należy przyjąć także w przypadku początkowo
negatywnejnegatywnych wyników diagnostyki obrazowej. brak konieczności dalszych wyjaśnień- Ostry początek choroby
- Częste występowanie we wczesnych godzinach porannych
- Ważne, ściśle związane z łagodnymi napadowymi
pozycyjnymipołożeniowymi zawrotami głowy, dane z wywiadu to: - wywołanie przez
przewracanieodwracanie się w łóżku lub położenie do niego, wraz z - czasem trwania zawrotów głowy poniżej 1 minuty.
- Zazwyczaj brak utraty słuchu
- Niektórzy pacjenci wymieniają nietypowe objawy
,; diagnozę można wówczas postawić dopiero na podstawiebadańbadaniaklinicznychfizykalnego. - Wskutek zmiany pozycji ciała lub głowy występuje:
- krótkotrwały napad zawrotów głowy przypominających wirowanie
- Oczopląs
- pionowy
oczopląspozycyjny rotujący w kierunku ucha i skierowany w stronę czoła Tenten wzorzec dotyczy najczęstszego wariantu, p-BPPV, zapoczątkowanego w tylnym kanalespółuchowym.kolistym-
- W zależności od przypadku, wegetatywne objawy towarzyszące, takie jak tachykardia, nudności, wymioty i potliwość
- Objawy
występujwywołane są zwyklewskutekprzez: - położ
eniaenie się do łóżka lubwstawaniawstawanie z niego; - pierwsze napady zawrotów głowy często rano w łóżku podczas wstawania
; - obracania się w łóżku, zwłaszcza na stronę z chorym uchem
; nachylaniapochylania lub odchylania głowy.- Zawroty głowy przypominające wirowanie i oczopląs występują po osiągnięciu określonej pozycji ciała, z krótkim, kilkusekundowym opóźnieniem i przebiegają w
przebiegucrescendo-decrescendo. - W przypadku BPPV czas trwania: kilka sekund (często od 10 do 30 s) do 1 minuty
- W przypadku dłuższego czasu trwania warto rozważyć weryfikację pierwotnej diagnozy.
- Towarzyszące nudności mogą utrzymywać się dłużej niż zawroty głowy i sprawiać wrażenie, że napad jest dłuższy.
- Napady mogą występować kilka razy w tygodniu, a nawet codziennie.12
. - W przypadku powtórzenia pozycji osłabienie objawów (zmęczenie)
- Ponowne pełne wywołanie po okresie refrakcji, do pół godziny
- Diagnozę stawia się na podstawie:
- prowokowania zawrotów głowy z próbą pozycji oraz
- obserwacji typowego pozycyjnego oczopląsu
- Do istotnych cech charakterystycznych należą opóźnienie, kierunek, przebieg
czasowyw czasie i czas trwania oczopląsu. Badanie pod kątem BPPV kanału słuchowego (najwaNajważniejsze badanie, ponieważ p-BPPV występuje w 85% przypadków, stanowiąc najczęstszą postać schorzenia)- Pacjent siedzi na kozetce i obraca głowę na bok o 45 stopni.
- Następnie szybko się kładzie.
- Głowa pozostaje nachylona o 45 stopni.
Przechylenieprzechylenie głowy przez krawędź kozetki (odchylenie w dół)- Oczy pozostają otwarte, a osoba przeprowadzająca badanie obserwuje je (ewentualnie okulary do badania oczopląsu).
Czasczas trwania obserwacji: 30–60 s- Pacjent w pozycji siedzącej i ta sama procedura z obrotem głowy w inną stronę
- Zawroty głowy i oczopląs występują, gdy chore ucho spoczywa podczas manewru pozycyjnego na dole.
- wyczerpujący się oczopląs pozycyjny rotujący w kierunku ucha dolnego i skierowany w stronę czoła
- crescendo-decrescendo: szybki wzrost intensywności, a następnie powolne zmniejszenie się oczopląsu
- Występowanie zawrotów głowy i oczopląsu po okresie opóźnienia od 2 do 10 s
- Gdy pacjent znajdzie się ponownie w pozycji siedzącej, następuje zmiana kierunku (oczopląs w strone ucha zdrowego).
- Oczopląs i zawroty głowy występują jednak wówczas
jednakw mniejszym natężeniu. - Mniejsza intensywność napadów przy ponownych badaniach
- Czułość manewru Dixa-Hallpike'a określa się na poziomie około 80%, przez co negatywny wynik testu nie wyklucza BPPV.7
. - Test
poziomegobocznego kanału półkolistego pod kątem BPPV - Pacjent leży płasko na plecach, podnosząc głowę o około 30 stopni (poziome kanały półkoliste zostaną wskutek tego umieszczone w pozycji pionowej).
- Szybko obraca głowę na jedną stronę i utrzymuje ją w tej pozycji przez 1 minutę.
- Następnie ponownie przekręca głowę do pozycji wyjściowej i czeka, aż objawy oczopląsu ustaną.
- Następnie szybko obraca głowę na
inndrugą stronę i utrzymuje ją w tej pozycji przez 1 minutę. - Wynik badania jest dodatni, gdy wystąpią zawroty głowy oraz oczopląs.
- W przypadku postaci h-BPPV, oczopląs i zawroty głowy zarówno w przypadku obrotu na chorą, jak i zdrową stronę (w przypadku obrotu na chorą stronę objawy są nieco bardziej widoczne).
- Prostoliniowy poziomy/horyzontalny oczopląs z kierunkiem
uderzeniafazy szybkiej w przypadku4: Canalolithiasiscanalolithiasis do ucha leżącego na doleCupulolithiasiscupulolithiasis do ucha leżącego u góry- Występowanie
własnej encjia-BPPV wzbudza kontrowersje. - Wywołanie zawrotów głowy i oczopląsu jak w przypadku p-BPPV4
- Kierunek oczopląsu pionowo w dół z obrotem
, promieniowanie z górnym biegunem oka do danego ucha.4. - W przypadku jednoznacznej diagnozy na podstawie wywiadu i badania pozycyjnego, nie ma potrzeby wykonywania diagnostyki z
wykorzystaniemprzyrządówaparatury diagnostycznej. - W przypadku pacjentów chorujących na BPPV
lekarze powinninależy zwrócić uwagę na dodatkoweparametryzagadnienia, takie jak7: - ograniczona mobilność
, - wsparcie w domu lub
- podwyższone ryzyko upadku
. - Nowe aplikacje pozwalają rozszerzyć zakres diagnostyki za sprawą wykorzystania smartfona, np. dzięki
- rejestracji rodzaju dolegliwości przez pacjenta i
podsumowaniemożliwości ich podsumowania oraz omówienia z propozycjami diagnostykido omówieniapodczas konsultacji z lekarzem Rejestracjarejestracji ruchów oczu podczas diagnostycznego manewru pozycyjnego, a następnie ocena podczas teleporady.13.- W przypadku braku pewności co do diagnozy lub niepowodzenia leczenia
- Brak dolegliwości za sprawą manewru pozycyjnego
,; celem jest przesunięcie kryształów z kanału półkolistego do łagiewki. - Wykonywane przez terapeutę manewry
pozycyjnerepozycyjne (uwalniające) są skuteczniejsze niż samodzielne manewry pacjenta. - Najlepsze
dowodywyniki w przypadku manewru Epleya i Semonta14. Wspwspółczynnik skuteczności na poziomie 70–90% w przypadku serii 1 do 3badańmanewrów- oba manewry jednocześnie
- Decyzja dotycząca manewru w zależności od:
- zaufania do terapeuty
- występowania indywidualnych kryteriów
- W przypadku bardzo otyłych pacjentów lepiej sprawdza się manewr Epleya.
- U pacjentów z dolegliwościami barków i szyi lepiej
jest z koleizastosować manewr Semonta. - Manewr
pozycyjnyrepozycyjny wykazuje w przypadku młodszych i starszych pacjentów tę samą skuteczność, choć u osób w podeszłym wieku współczynnik nawrotów jest wyższy.15. - W przypadku obu manewrów, działania niepożądane (nudności i niepewny chód) występują równie często.
- po pomyślnym zakończeniu leczenia u 20–40% pacjentów występuje niepewność chodu
występujeprzez okres od kilku godzin do kilku dni (zawroty resztkowe) - W ramach profilaktyki nudności: podawanie leków przeciw zawrotom głowy (np. dimenhydrynatu) około 30 min przed rozpoczęciem manewru
pozycyjnegorepozycyjnego4 - Przeciwwskazania dla stosowania manewru uwalniającego i testu Dixa-Hallpike'a16-17
- ciężkie schorzenia kręgosłupa szyjnego
Podejrzenie zaburzeń perfuzji obwodowej przedsionkowegoniedokrwienie obszaruprzepływuunaczynionego przez tętnice kręgowe i tętnicę podstawną- zwężenie tętnic szyjnych
wysokiegodużego stopnia Przeprowadzonaprzeprowadzona w ciągu ostatnich 3 tygodni operacja oczu (niebezpieczeństwo za sprawą oczopląsu)18- Nierzadko nawroty niezależnie od przeprowadzonego leczenia
- roczne ryzyko nawrotu
na poziomie: około 15–30% Ww trakcie trwania leczeniaryzyko nawrotu: u około 50% pacjentów- W przypadku nawrotu choroby można zastosować takie samo leczenie.
- Przy braku całkowitego
ustaniaustąpienia objawów skuteczność leczenia można zwiększyć poprzez wdrożenie samodzielnego leczenia (patrz niżej). - Manewr Epleya nadaje się również do samodzielnego wykonywania przez pacjenta.19
. - konieczny jest dokładny instruktaż wraz z prezentacją oraz materiałem graficznym
- Współczynnik skuteczności niższy
niżw przypadku przeprowadzania tej procedury przez pacjenta (64% po 1 tygodniu = 21 zabiegów), z tego powodu należy stosować tę metodę głównie w ramach uzupełnienia - Ćwiczenia Brandta-Daroffa jako łatwiejsza alternatywa dla pacjentów, którzy nie radzą sobie z innymi metodami.
- znacznie mniejszy współczynnik skuteczności niż w przypadku specjalistycznych manewrów repozycyjnych oraz
- dłuższy okres do czasu
ustaniaustąpienia dolegliwości7 - Ćwiczenia należy powtarzać codziennie, np. 5 razy w godzinach porannych.
- Należy usiąść na krawędzi łóżka tak, aby stopy miały kontakt z podłogą. Obrócić głowę o 45 stopni w prawo.
- Szybko położyć się na lewym boku, utrzymując jednocześnie głowę w niezmiennej pozycji.
Na koniec ruchu należy poruszyć podłoże lewą częścią tylnej strony głowy.Utrzymywać tę pozycję przez 30 sekund. - Ponownie usiąść i siedzieć w pozycji wyprostowanej przez 30 sekund.
- Następnie obrócić głowę o 45 stopni w lewo. Szybko położyć się na łóżku na
lewymprawym boku, tak, by prawaczęśćstrona tylnejstronycześci głowy miała kontakt z podłożem. Utrzymywać tę pozycję przez 30 sekund. - Usiąść w pozycji wyprostowanej i utrzymywać ją przez 30 sekund.
- Powtarzać tę procedurę, tak, aby przechylić się co najmniej 6 razy na stronę.
- Manewr umożliwiający usunięcie otolitów z tylnego kanału półkolistego.20
. - Po
pierwszejpierwszympozycjimanewrze u około 50–80% pacjentów nie występują już żadne objawy, powtórzenie powoduje ich ustąpieniedou 80–90%. - W przypadku otolitów w prawym kanale półkolistym
- Pacjent siedzi na
kozetceleżance z głową obróconą w prawo pod kątem 45 stopni. Podeprzeć głowę. Poprosić pacjenta, aby się szybko położył. Głowa musi wystawać pozakozetkleżankęi być przy tym wyciągnięta(w dalszym ciągu pod kątem 45 stopni w prawo) i być nieco obniżona. Utrzymywać tę pozycję przez 30 sekund, ewentualnie dłużej w przypadku utrzymującego się oczopląsuewentualnie dłużej. Zmienić podparcie.Szybko obrócić głowę o 90 stopni w lewo. Utrzymywać tę pozycję przez 30 sekund.- Pacjent
musiszybko odwraca sięszybko obrócićna lewybokoło Pacjentbok, obraca głowę tak, aby noswskazywakierował się w stronę podłogi (głowa jest obrócona w lewo). Utrzymywać tę pozycję przez 30 sekund. - Pomóc pacjentowi szybko przyjąć pozycję siedzącą, głowa musi być w dalszym ciągu obrócona w lewo.
- W przypadku otolitów w lewym kanale półkolistym
- Pacjent siedzi na
kozetceleżance z głową obróconą w lewo pod kątem 45 stopni. Podeprzeć głowę. Poprosić pacjenta, aby się szybko położył. Głowa musi wystawać pozakozetkleżankęi być przy tym wyciągnięta(w dalszym ciągu pod kątem 45 stopni w lewo) i być nieco obniżona. Utrzymywać tę pozycję przez 30 sekund, ewentualnie dłużej. Zmienić podparcie.Szybko obrócić głowę o 90 stopni w prawo. Utrzymywać tę pozycję przez 30 sekund, ewentualnie dłużej w przypadku utrzymującego się oczopląsuewentualnie dłużej.- Pacjent
musiszybko odwraca sięszybko obrócićna prawybokoło Pacjentbok, obraca głowę tak, aby noswskazywakierował się w stronę podłogi (głowa jest obrócona w prawo). Utrzymywać tę pozycję przez 30 sekund. - Pomóc pacjentowi szybko przyjąć pozycję siedzącą, głowa musi być w dalszym ciągu obrócona w prawo.
- Pacjent siedzi na krawędzi kozetki.
- Obraca głowę w poziomie o 45 stopni w kierunku zdrowego ucha, a następnie szybko kładzie się na
bokboku (barkbarku) po stronie chorego ucha (z twarzą skierowaną w stronę sufitu). Występuje obrotowy oczopląs z szybką fazą w kierunku chorego ucha. - Taką pozycję należy utrzymywać przez co najmniej 20 sekund
lub, w każdym przypadku do czasu ustania oczopląsu. - Następnie pacjent szybko przemieszcza się poprzez pozycję wyprostowaną na przeciwległy bok (bark), podczas gdy głowa pozostaje w niezmiennej pozycji (twarz w kierunku podłogi).
- Występuje obrotowy oczopląs z szybką fazą w kierunku chorego ucha. Pacjent leży w tej pozycji przez co najmniej 30 sekund, w miarę możliwości przez 2 minuty lub dłużej.
- Powolna/równomierna zmiana ułożenia, z powrotem do pozycji siedzącej
- Pacjent w pozycji na plecach
- Obrót w 3 krokach, co 90 stopni wokół osi wzdłużnej ciała w stronę zdrowego ucha
- W każdej pozycji należy pozostać przez 30 sekund.
- Następnie pacjent ponownie siada.
- Z pozycji siedzącej pacjent kładzie się na bok, na którym występują najmniejsze objawy oczopląsu
- Leżenie do czasu ustąpienia oczopląsu
- Następnie szybki obrót głowy o 45 stopni w dół i leżenie przez 2 minuty
- Następnie ponowne wyprostowanie
- Skuteczne leczenie jest możliwe zarówno w przypadku
Canalolithiasiscanalolithiasis, jak iCupulolithiasiscupulolithiasis Cały rozdział opiera się na tym odniesieniu.- Z pozycji siedzącej
w pozycjipacjentzwieszeniakładzie się na leżance z głowyową przewieszoną przez jej krawędź, podczas leżenia(przechyleniezwrócenie głowy o min. 30 stopni ku dołowi - Po 30 sekundach szybkie przechylenie głowy do przodu w stronę klatki piersiowej (w pozycji leżącej na plecach)
- Po 30 sekundach wyprostowanie
- Leki nie mają wpływu na przebieg choroby i nie zaleca się
stosowaniaichw ramach leczeniastosowania. - Wyjątek stanowią leki przeciwhistaminowe podawane przeciwko nudnościom, takie jak np.:
- 50 mg dimenhydrynatu: 1–2 tabl. 3
xrazy na dobę - Podawanie środka uspokajającego
,- w przypadku pacjentów w podeszłym wieku należy zachować ostrożność! - Ograniczenie ruchu (kołnierz/stabilizator ortopedyczny) przez określony czas po manewrze uwalniającym ma potencjalnie marginalne znaczenie.21
. - Leczenie operacyjne można wdrożyć u pacjentów chorujących na specyficzną postać choroby, której nie można leczyć tradycyjnymi metodami. Takie przypadki występują jednak rzadko.22
. - Nawet jeśli łagodne napadowe
pozycyjnepołożeniowe zawroty głowy określa się mianem łagodnymagodnych,nie sstwarzająniegroźnezagrożenie: - podwyższone ryzyko upadku, zwłaszcza u osób starszych
- znaczne pogorszenie stanu fizycznego i psychicznego
- Zasadniczo dobre rokowania
- Współczynnik samoistnego
wyzdrowieniawyleczenia do 50%23 - W przypadku braku wdrożenia leczenia, łagodne napadowe
pozycyjnepołożeniowe zawroty głowy utrzymują się u około 30% pacjentów.4. - W przypadku leczenia pozycyjnego, po kilkukrotnych manewrach
pozycyjnychwspółczynnik skuteczności leczenia do 90% - Choroba może jednak powrócić nawet wówczas,
jeśligdy leczenie zakończyło się sukcesem. - Kontrole przebiegu w celu oceny powodzenia leczenia
- Przy pierwszej kontroli
przebiegówbrak objawów jest widoczny u leczonych pacjentów 4,4razarazy częściej niż uniepoddawanych leczeniunieleczonych. - American Academy of Otolaryngology – Head and Neck Surgery Foundation. Clinical Practice Guideline: Benign Paroxysmal Positional Vertigo (Update), Stand 2017. www.ncbi.nlm.nih.gov
- Dix R, Hallpike CS. The pathology symptomatology and diagnosis of certain common disorders of the vestibular system. Ann Otol Rhinol Laryngol 1952; 61: 987-1016. PubMed
- Parnes LS, Agrawal SK, Atlas J. Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ 2003; 169: 681-93. PubMed
- von Brevern M, Radtke A, Lezius F, et al. Epidemiology of benign paroxysmal positional vertigo: a population based study. J Neurol Neurosurg Psychiatr 2007; 78: 710-5. PubMed
- Strupp M, Dieterich M, Brandt T. The treatment and natural course of peripheral and central vertigo. Dtsch Arztebl Int 2013; 110:505-516. doi:10.3238/arztebl.2013.0505 DOI
- Jahn K, Kressig RW, Bridenbaugh SA. Dizziness and unstable gait in old age—etiology, diagnosis and treatment. Dtsch Arztebl Int 2015; 112: 387-393. doi:10.3238/arztebl.2015.0387 DOI
- Brandt T, Steddin S. Current view of the mechanism of benign paroxysmal positioning vertigo: cupulolithiasis or canalolithiasis?. J Vestib Res 1993; 3: 373-82. PubMed
- American Academy of Otolaryngology - Head and Neck Surgery Foundation 2017. Clinical Practice Guideline: Benign Paroxysmal Positional Vertigo (Update) Otolaryngology–Head and Neck Surgery 2017, Vol. 156(3S) S1 –S47. www.ncbi.nlm.nih.gov
- Schuknecht HF. Positional vertigo: clinical and experimental observations. Trans Am Acad Ophthalmol Otolaryngol 1962; 66: 319-32. PubMed
- Strupp M, Dlugaiczyk J, Ertl-Wagner B, et al. Vestibular disorders—diagnosis, new classification and treatment. Dtsch Arztebl Int 2020; 117: 300-310. doi:10.3238/arztebl.2020.0300 DOI
- Tarnutzer A, Berkowitz A, Robinson K, et al. Does my dizzy patient have a stroke? A systematic review of bedside diagnosis in acute vestibular syndrome. CMAJ 2011; 183: E571-E592. doi:10.1503 /cmaj.100174
- Kattah J, Talkad A, Wang D, et al. HINTS to Diagnose Stroke in the Acute Vestibular Syndrome. Stroke 2009; 40: 3504-3510. doi:10.1161/STROKEAHA.109.551234 DOI
- Kentala E, Pyykko I. Vertigo in patients with benign paroxysmal positional vertigo. Acta Otolaryngol Suppl 2000; 543: 20-2. PubMed
- Shah M, Lotterman S, Roberts D, et al. Smartphone telemedical emergency department consults for screening of nonacute dizziness. Laryngoscope 2019; 129: 466-469. doi:10.1002/lary.27424 DOI
- Hilton MP, Pinder DK. The Epley (canalith repositioning) manoeuvre for benign paroxysmal positional vertigo. Cochrane Database Syst Rev. 2014 Dec 8;12:CD003162. Cochrane (DOI)
- Laurent G, Vereeck L, Verbecque E, Herssens N, Casters L, Spildooren J. Effect of age on treatment outcomes in benign paroxysmal positional vertigo: A systematic review. J Am Geriatr Soc 2022; 70(1):281–93. pubmed.ncbi.nlm.nih.gov
- Fife TD, Iverson DJ, Lempert T, et al. Practice parameter: therapies for benign paroxysmal positional vertigo (an evidence-based review): report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology 2008; 70: 2067-74. Neurology
- Humphriss RL, Baguley DM, Sparkes V, Peerman SE, Moffat DA. Contraindications to the Dix-Hallpike manoeuvre: a multidisciplinary review. Int J Audiol 2003; 42: 166-73. PubMed
- British Society of Audiology: Recommended Procedure Positioning Tests. September 2016 (letzter Zugriff 02.02.22). www.thebsa.org.uk
- Radtke A, Neuhauser H, von Brevern M, Lempert T. A modified Epley's procedure for self-treatment of benign paroxysmal positional vertigo. Neurology 1999; 53: 1358-60. Neurology
- Hilton MP, Pinder DK. The Epley (canalith repositioning) manoeuvre for benign paroxysmal positional vertigo. Cochrane Database Syst Rev. 2014;12:CD003162. PMID: 25485940 PubMed
- Hunt WT, Zimmermann EF, Hilton MP. Modifications of the Epley (canalith repositioning) manoeuvre for posterior canal benign paroxysmal positional vertigo (BPPV). Cochrane Database Syst Rev 2012; 4: CD008675. doi:10.1002/14651858.CD008675.pub2 DOI
- Leveque M, Labrousse M, Seidermann L, et al. Surgical therapy in intractable benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 2007; 136: 693-8. PubMed
- White J, Sawides P, Cherian N, et al. Canalith repositioning for benign paroxysmal positional vertigo. Otol Neurotol 2005; 26: 704-10. PubMed
- Sakaida M, Takeuchi K, Ishinaga H, Adachi M, Majima Y. Long-term outcome of benign paroxysmal positional vertigo. Neurology 2003; 60: 1532-4. PubMed
- Nunez RA, Cass SP, Furman JM. Short- and long-term outcomes of canalith repositioning for benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 2000; 122: 647-52. PubMed
- Epley JM. Positional vertigo related to semicircular canalithiasis. Otolaryngol Head Neck Surg 1995; 112: 154-61. PubMed
- Brevern M von, Bertholon P, Brandt T, Fife T, Imai T, Nuti D et al. Benign paroxysmal positional vertigo: Diagnostic criteria. J Vestib Res 2015; 25(3-4):105–17. pubmed.ncbi.nlm.nih.gov
- Tanimoto H, Doi K, Katata K, et al. Self-treatment for benign paroxysmal positional vertigo of the posterior semicircular canal. Neurology 2005; 65: 1299-300. Neurology
- Tomasz Tomasik, Dr hab. n. med., Prof. UJ, specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicum w Krakowie (recenzent)
- Adam Windak, Prof dr hab. n. med., specjalista medycyny rodzinnej, Uniwersytet Jagielloński Collegium Medicumw Krakowie (redaktor)
- Prof. Michael Handke, dr. n. med., specjalista chorób wewnętrznych, kardiologii i intensywnej opieki medycznej, Fryburg Bryzgowijski
- Peter Maisel, prof. dr med., specjalista medycyny ogólnej, były kierownik centrum medycyny ogólnej, Uniwersytet w Münsterze (recenzja)
Konsekwencje testu HINTS
Wywiad
Ogólne
Zawroty głowy związane z określoną pozycją/oczopląs
Czas trwania/częstotliwość napadów
Zmęczenie wskutek zawrotów głowy i oczopląsu
Badanie przedmiotowe
p-BPPV: Badanie pozycyjne Dixa-Hallpike’a
h-BPPV: obrót głowy w pozycji leżącej (Supine-Head-Roll-Test)
a-BPPV
Badania uzupełniające w ramach podstawowej opieki zdrowotnej
Diagnostyka z wykorzystaniem smartfona
Wskazania do wystawienia skierowania do specjalisty/hospitalizacji
Leczenie
Cele leczenia
Ogólne informacje o leczeniu
Zalecenia dla pacjentów
Ćwiczenia do wykonywania w domu (metoda Brandta-Daroffa)
Manewr pozycyjnyrepozycyjny p-BPPV (tylny kanał półkolisty)
Manewr pozycyjnyrepozycyjny Epleya
Manewr Epleya
Manewr pozycyjny Semonta
Manewr Semonta
Manewr pozycyjnyrepozycyjny h-BPPV (poziomyboczny kanał półkolisty)
Manewr Lemperta
Manewr Gufoniego4
Manewr pozycyjnyrepozycyjny a-BPPV (tylny kanał półkolisty)
Farmakoterapia
Inne terapie
Przebieg, powikłania i rokowanie
Powikłania
Przebieg i rokowanie
Kontrola przebiegu
Informacje dla pacjentów
Informacje dla pacjentów w Deximed
Ilustracje
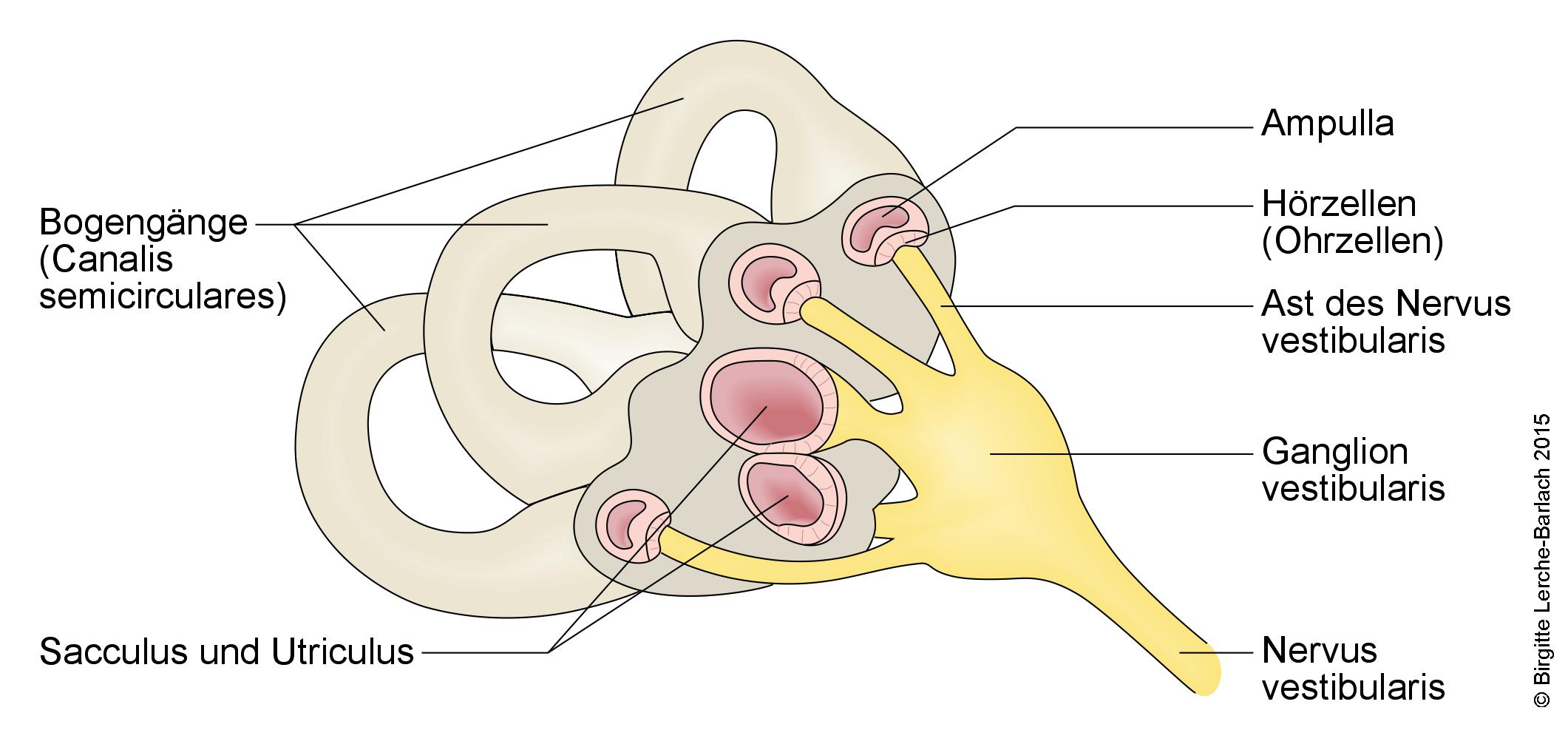
Kanały półkoliste i nerwy
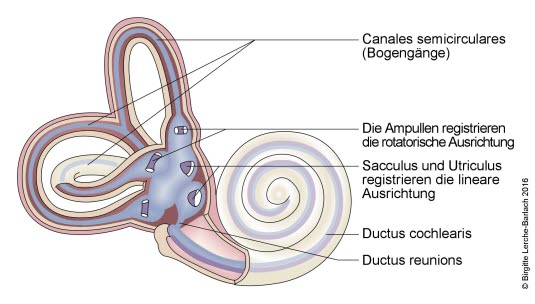
Ślimak i przedsionek
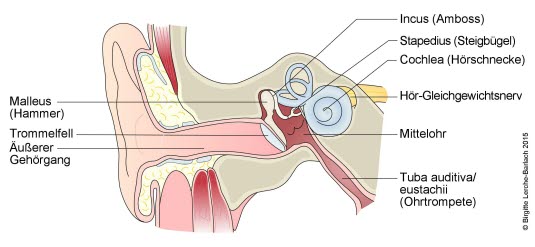
Uszy i kanały półkoliste
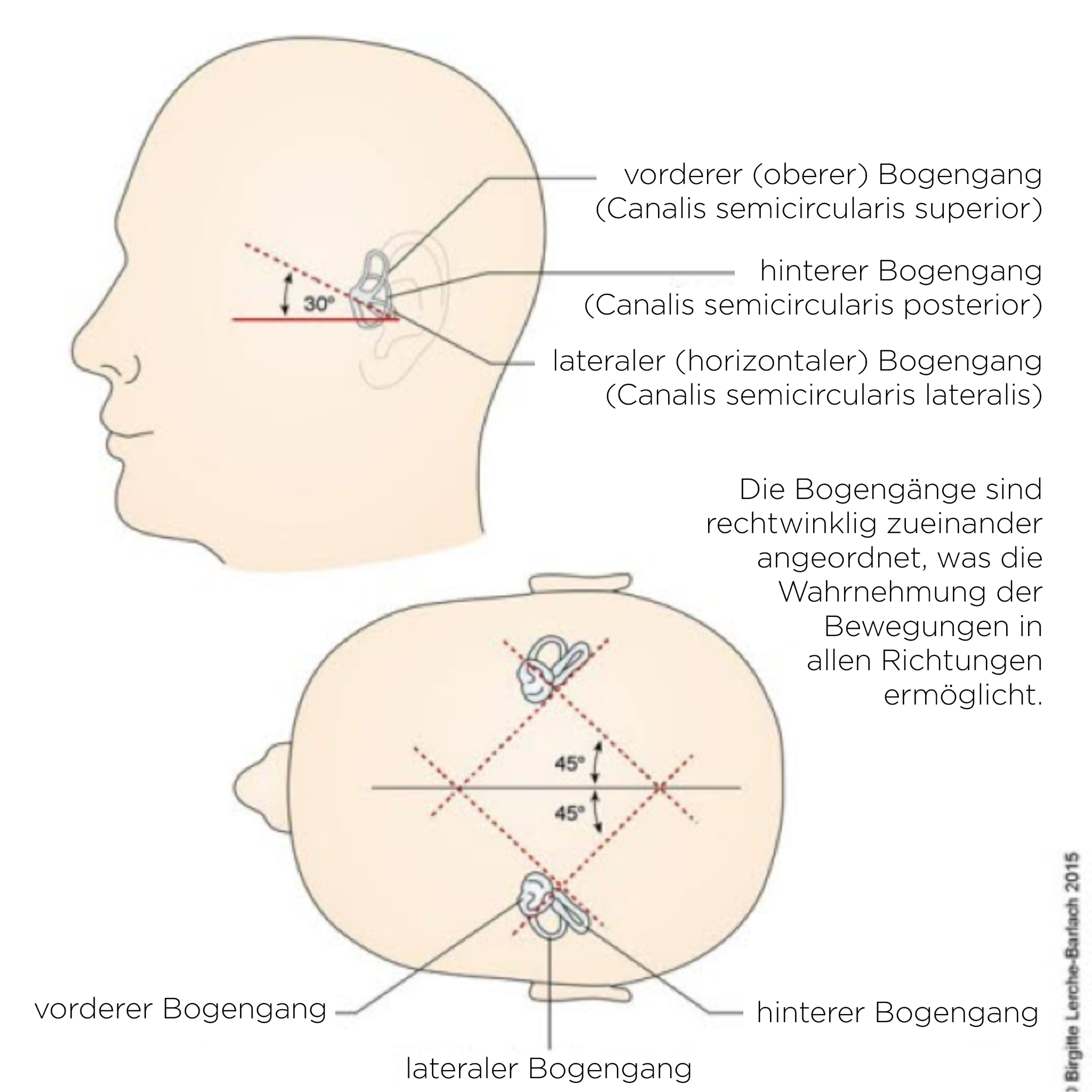
Kanały półkoliste
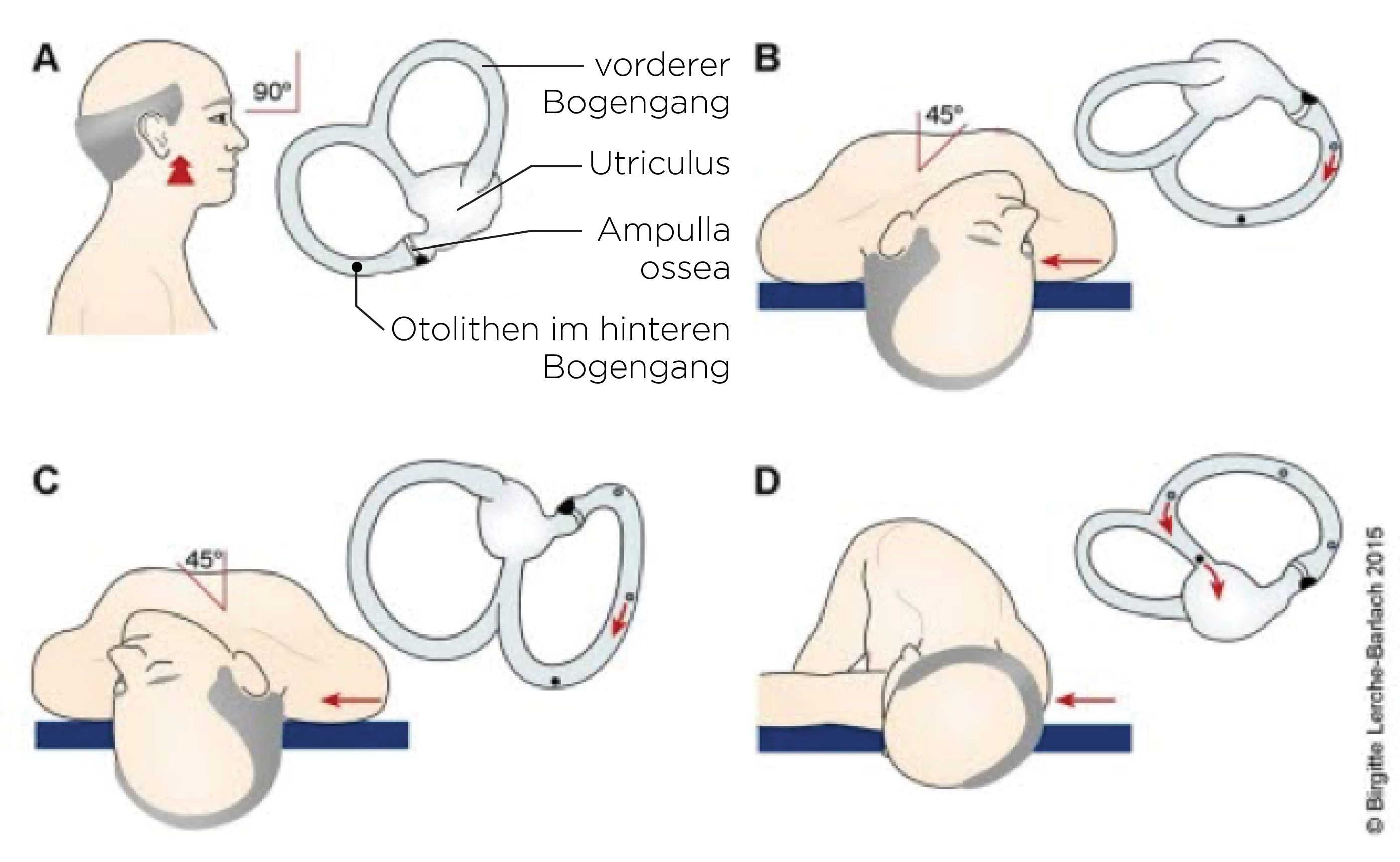
Manewr Epleya przy pozycyjnych zawrotach głowy
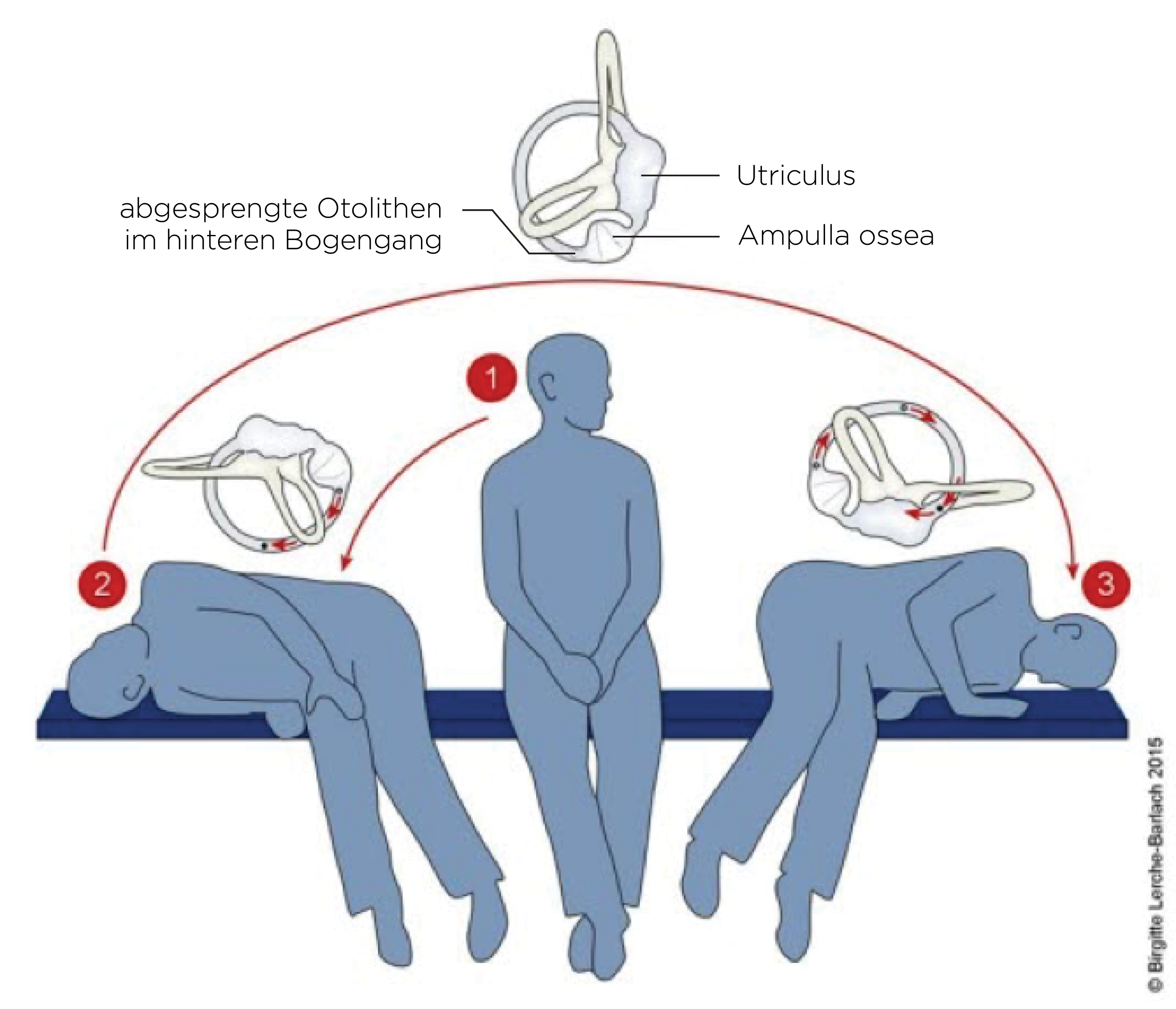
Manewr Semonta